经阴道超声对剖宫产术后子宫瘢痕的诊断价值
2017-03-16田歆
田歆
·临床报道·
经阴道超声对剖宫产术后子宫瘢痕的诊断价值
Evaluation on cesarean scar and analysis for cesarean scar pregnancy using transvaginalultrasonography
田歆
近年来剖宫产术后子宫瘢痕妊娠发生率逐年增高,早期正确诊断本病对患者的预后十分重要。本组通过经阴道超声观察并评价子宫瘢痕的愈合情况、妊娠囊与子宫瘢痕的关系,旨在早期准确诊断并正确处理瘢痕妊娠。
资料与方法
一、临床资料
选取我院2012年2月至2015年9月临床疑诊为早孕或流产不全者915例,年龄18~48岁,平均(29.1±5.57)岁。其中一次剖宫产史767例,两次剖宫产史148例;剖宫产术后6+个月~14+年,平均(4.20±3.23)年。其中723例有明确停经史,停经时间5+~8+周,平均6.7周;138例有不规则阴道流血史,尿人绒毛膜促性腺激素(HCG)阳性或弱阳性,血β-HCG增高;54例人流或药流术后持续性阴道出血伴HCG水平异常。拟终止妊娠或清宫术前行常规经阴道超声检查,刮出物或药流后排出物均送病检证实。
二、仪器与方法
1.仪器:使用西门子G 60和NeusoftPhoenix彩色多普勒超声诊断仪,EC9-4探头,频率6.5MHz;C8-4V探头,频率6.0MHz。
2.方法:受检者取膀胱截石位,经阴道超声检查子宫的横切、纵切、冠状切面及子宫瘢痕处的纵切面,观察宫内情况,瘢痕处的超声表现,以及妊娠囊的大小、形态、位置及其与子宫瘢痕的关系。对瘢痕妊娠的患者,临床药物杀胚治疗后,超声复查或在超声引导下行人工流产术;或宫腔镜术后超声复查。
3.超声评价标准:将剖宫产术后半年以上子宫前峡部瘢痕处的超声表现分为愈合良好型和瘢痕憩室型[1-3]。瘢痕妊娠的超声表现分为孕囊型和团块型[2-5],其中孕囊型根据孕囊的生长方向又分为内生型和外生型。
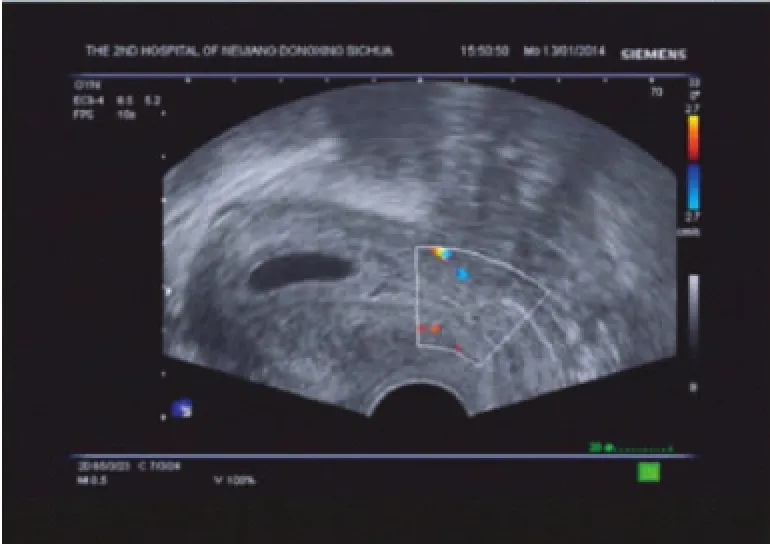
图1 子宫瘢痕部位愈合良好声像图

图2 子宫瘢痕憩室声像图
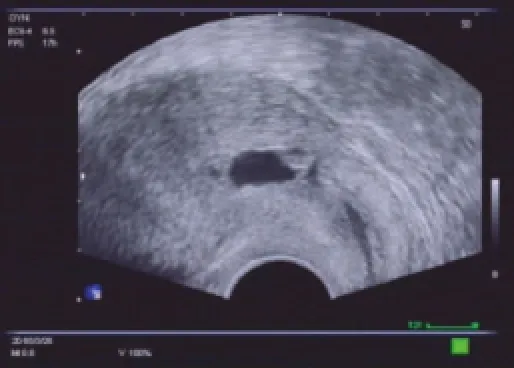
图3 子宫瘢痕妊娠(孕囊型中的内生型)声像图
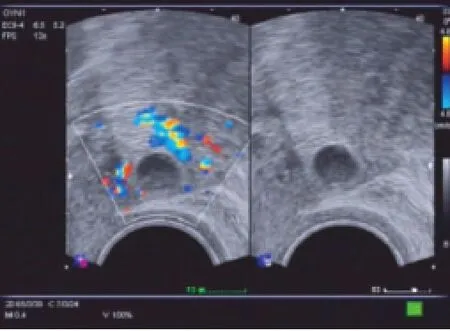
图4 子宫瘢痕妊娠(孕囊型中的外生型)声像图

图5 子宫瘢痕妊娠(团块型)声像图
结果
在本组病例中,860例子宫瘢痕愈合良好(图1),表现为子宫前峡部线状低回声或中强回声。38例子宫瘢痕憩室形成,表现为瘢痕处楔形或三角形无回声裂隙,与宫腔相通,该处剩余肌层厚度2~6mm(图2)。649例瘢痕子宫正常部位妊娠,孕囊5+~8+周大小。17例子宫瘢痕妊娠,其中孕囊型15例,包括内生型9例,表现为妊娠囊大部分位于宫腔下段,拉长变形,下端成角位于瘢痕处(图3),外生型6例,表现为妊娠囊完全位于瘢痕处肌层内,瘢痕与膀胱相邻处的肌层变薄,局部外凸(图4);团块型2例,表现为瘢痕部位团状混合回声,团块周边血供丰富,低阻动脉性血流为主(图5)。另有249例患者包括输卵管妊娠、宫角妊娠或孕囊偏宫角部、宫颈妊娠、宫内宫外未发现确切妊娠囊、流产不全宫内妊娠残留物等。
讨论
剖宫产术后子宫瘢痕的愈合取决于手术质量与术后恢复情况。术中子宫内膜的损伤程度、切口的缝合技术、术后有无合并感染、个体体质及剖宫产的次数等因素均与瘢痕的愈合息息相关[2-3]。研究[2-3]发现由于瘢痕憩室的存在,宫腔分泌物及经血容易积聚在憩室内导致排空延迟,引流不畅。本组病例中,38例有瘢痕憩室的女性均有不同程度的阴道分泌物增多及月经后期阴道点滴出血的症状。经阴道超声检查有助于临床评价瘢痕愈合情况,对有再次妊娠计划的女性来说,如果有瘢痕憩室存在,可以做修补术后再考虑怀孕,从而降低剖宫产的远期并发症。
瘢痕妊娠是发生于子宫内的异位妊娠。由于剖宫产手术需全程切断子宫下段肌层及内膜层,若内膜基底层及肌层愈合不良,形成通向宫腔的裂隙或窦道,绒毛可直接种植入肌层或窦道处[4,6],朝不同的方向生长,分别形成内生型和外生型。外生型的瘢痕妊娠容易漏误诊,由于孕囊在瘢痕处生长发育差,孕囊的大小可能远远小于停经周数,早期孕囊内难以见到卵黄囊及胚芽,并且绒毛膜的回声强度也不如正常妊娠,易误诊为宫颈囊肿。本组病例中,有1例外生型瘢痕妊娠是在第二次经阴道超声检查时发现,患者本身合并宫颈囊肿,首次经阴道超声检查漏诊。内生型的瘢痕妊娠由于孕囊大部分都在宫腔内,容易误诊为正常部位妊娠[3,7];而包块型则为前两种类型瘢痕妊娠清宫不全或发生不全流产而形成。对本组病例中2例包块型瘢痕妊娠回顾性分析发现:由于人流术前仅行经腹超声检查,超声医师对本病的认识不到位,检查结果仅提示孕囊位置偏低,未发现孕囊的形态异常及与瘢痕组织的成角伸入关系,将内生型瘢痕妊娠误诊为正常部位妊娠。由于常规刮宫只能清除宫腔内的孕囊,不能清除深入到瘢痕内的绒毛组织[5],残留组织继续生长与血块在瘢痕区域形成团状混合回声,从而导致包块型瘢痕妊娠。研究[2,8]表明若对瘢痕妊娠做常规人工流产处理,因瘢痕处子宫肌层薄弱,收缩不良,可能导致术中大出血,或术后瘢痕处妊娠物残留而反复阴道出血。若继续妊娠,晚期有胎盘前置或植入[9]、子宫撕裂或破裂大出血的风险[4,10]。笔者在工作中总结经验:①对于有剖宫产史的孕妇,如果孕囊位置较低,均要仔细观察孕囊与瘢痕有无关系;②若在宫腔内未发现孕囊,除仔细扫查宮角、宫颈及两侧附件区之外,也要着重关注子宫瘢痕处的肌层内有无孕囊;③经阴道超声对细节的显示优于经腹超声,可更好地显示子宫瘢痕的情况,孕囊与瘢痕的关系,减少漏误诊。
瘢痕妊娠需与难免流产、宫颈妊娠、宫颈囊肿及恶性滋养叶细胞疾病等相鉴别。难免流产孕囊位于下段宫腔,周边探及不到滋养层动脉的血流信号,宫颈内口开放,孕囊与子宫前峡部肌层无成角伸入的关系。宫颈妊娠孕囊位于宫颈管内并在宫颈内口水平以下,宫颈呈球状膨大[3],而宫体和峡部形态正常,宫颈内口关闭。宫颈囊肿囊壁较孕囊的壁更薄,并且囊内无血流信号。包块型瘢痕妊娠超声表现与恶性滋养叶细胞疾病相似,均可表现为血供丰富的团状混合回声,低阻动脉频谱为主;区别在于前者团块主要位于瘢痕区域,血供主要位于团块周边,血β-HCG水平远远低于后者[7],而后者团块可位于子宫其他部位[5],血供在团块内部。
综上所述,因临床和超声医师诊断意识的提高,瘢痕妊娠检出率逐年提高。经阴道超声检查可作为评价剖宫产术后子宫瘢痕愈合情况和早期诊断瘢痕妊娠的重要手段和首选方法。
[1]吴忠瑜,焦彤,车国卿.妇产科超声鉴别诊断图谱[M].南昌:江西科学技术出版社,2003:128-129.
[2]李康宁,戴晴.超声在剖宫产瘢痕评估中的临床应用[J/CD].中华医学超声杂志(电子版),2014,11(4):30-33.
[3]戴晴.再论超声在剖宫产瘢痕及瘢痕憩室评价中的应用[J/CD].中华医学超声杂志(电子版),2014,11(10):1-4.
[4]李康宁,戴晴,刘真真,等.超声在剖宫产瘢痕妊娠大出血风险评估中的应用价值[J].中国医学科学院学报,2015,37(5):585-590.
[5]袁岩,戴晴,蔡胜,等.超声对剖宫产瘢痕妊娠的诊断价值[J].中华超声影像学杂志,2010,19(4):321-324.
[6]常才,戴晴,谢晓燕.妇产科超声学[M].5版.北京:人民卫生出版社,2010:906.
[7]卫炜,王红,王建华.剖宫产术后子宫瘢痕妊娠的超声诊断分析[J/CD].中华妇幼临床医学杂志(电子版),2014,10(6):76-79.
[8]沈国芳.妇产超声读片指南[M].南京:江苏科学技术出版社,2012:120.
[9]谭莉,姜玉新.子宫剖宫产切口术早期妊娠伴胎盘植入的超声诊断和介入治疗[J].中华超声影像学杂志,2014,13(11):828-830.
[10]王铭,戴晴,姜玉新,等.肌内注射氨甲蝶呤治疗剖宫产术后瘢痕妊娠超声随访表现及分析[J/CD].中华医学超声杂志(电子版),2013,10(4):302-305.
R714.2;R445.1
B
2016-05-06)
641000四川省内江市东兴区中医医院超声科
