早产儿1192例早产原因及并发症分析
2017-02-28叶圣汤艳婷魏春晖
叶圣+汤艳婷+魏春晖
【摘要】 目的:分析早产儿早产原因及并发症,为早产儿的临床治疗提供一定参考。方法:回顾性分析2013年1月1日-2015年12月31日笔者所在医院收治的1192例早产儿,分析早产儿早产原因及并发症。结果:早产发生的前4位原因占总数的比例高达83.31%(993/1192),分别为:PPROM、自发性早产、多胎妊娠、胎盘因素。早产儿发生的前4位并发症依次为:病理性黄疸、低血糖、呼吸困难、喂养困难。早期早产儿及晚期早产儿低血糖、呼吸困难、喂养困难发生率比较,差异均有统计学意义(P<0.05)。结论:PPROM、自发性早产、多胎妊娠、胎盘因素是导致早产最主要的原因。病理性黄疸、低血糖、呼吸困难、喂养困难是早产儿最常见的并发症。应早发现,早治疗,对不同胎龄早产儿实施个体化管理,以减少早产发生,降低早产儿死亡率,提高早产儿生存质量。
【关键词】 早产儿; 病因; 并发症
doi:10.14033/j.cnki.cfmr.2017.3.052 文献标识码 B 文章编号 1674-6805(2017)03-0095-02
【Abstract】 Objective:To analyze the causes and complications of premature infants,in order to provide a reference for clinical treatment of preterm infants.Method:1192 cases of premature infants in our hospital from January 1,2013 to December 31,2015 were retrospectively analyzed.The causes and complications of premature infants were analyzed.Result:Four causes of premature infants accounted for the proportion of the total as high as 83.31%(993/1192),they were respectively PPROM,spontaneous preterm birth,multiple pregnancy,placental factors.The top four complications were pathological jaundice,hypoglycemia,dyspnea,feeding difficulty.The differences in the incidence rates of hypoglycemia,dyspnea,feeding difficulty between the early and late premature babies were statistically significant(P<0.05).Conclusion:PPROM,spontaneous preterm birth,multiple pregnancy,placental factors are the leading causes of premature birth.Pathological jaundice,hypoglycemia,dyspnea,feeding difficulty are the most common complications of premature infants.Early detection,early treatment,and implement individualized management for different gestational age prematurely shall be carried out to reduce premature birth,mortality and improve the quality of life in preterm infants.
【Key words】 Premature infants; Cause; Complication
First-authors address:Ningde Hospital Affiliated to Fujian Medical University,Ningde 352100,China
早产儿是指胎龄满28周却不足37周的新生儿,其中以34周为分界,区分为早期早产儿(满28周不足34周)及晚期早产儿(满34周不足37周)。多种因素均可导致早产的发生,早产儿由于各器官发育不成熟,并发症多,成为新生儿死亡及远期致残的主要原因。因此,应该积极预防早产的发生,治疗早产儿的相关并发症,加强早产儿管理,以提高其存活率,改善其生存质量。现将笔者所在医院新生儿科近3年收治的1192例早产儿的早产原因及并发症分析如下。
1 资料与方法
1.1 一般资料
选择2013年1月1日-2015年12月31日筆者所在医院收治的1192例早产儿,其中早期早产儿456例,晚期早产儿736例。
1.2 方法
回顾性分析早产儿的早产原因,对比不同胎龄早产儿的并发症。
1.3 统计学处理
数据采用统计学软件SPSS 20.0进行处理,计数资料以率(%)表示,比较用字2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 早产原因分析
早产发生的前4位原因占总数的比例高达83.31%(993/1192)。早产发生的原因依次为:PPROM(胎膜早破)429例(35.99%),自发性早产336例(28.19%),多胎妊娠120例(10.07%),胎盘因素108例(9.06%),PIH(妊娠期高血压疾病)96例(8.05%),ICP(妊娠期肝内胆汁淤积症)42例(3.52%),脐带因素38例(3.19%),胎儿宫内窘迫23例(1.93%)。
2.2 早产儿并发症
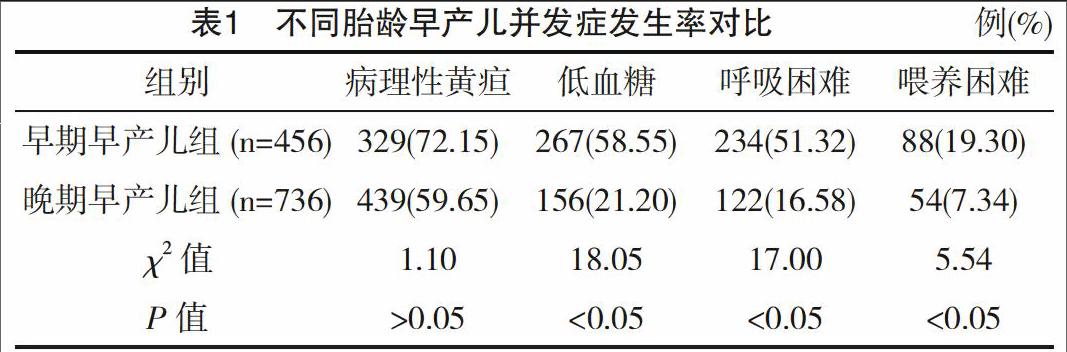
早产儿发生的前4位并发症依次为:病理性黄疸768例(64.43%)、低血糖423例(35.49%)、呼吸困难356例(29.87%)、喂养困难142例(11.91%)。早期早产儿及晚期早产儿低血糖、呼吸困难、喂养困难发生率比较,差异均有统计学意义(P<0.05),见表1。
3 讨论
随着医学的发展,各地新生儿救护中心的建立,早产儿救治成活率不断提升,但早产的发生率却无降低。中华医学会儿科分会新生儿学组于2005年调查发现我国早产儿的发生率已由原来的5%上升至8.1%[1]。国内诸多调查均发现早产的发生与胎膜早破、自发性早产、多胎妊娠等多种因素有关。
本组病例中,引起早产的原因首位为胎膜早破,与国内多数学者的报道相同,考虑感染是导致胎膜早破最主要的原因。另有研究显示感染尤其是B族链球菌感染引起的胎膜早破发生率高达70%[2]。因此,积极预防与治疗孕妇感染可降低早产的发生。此外,本组病例中自发性早产的发生率高达28.19%。有研究发现自发性早产与胎盘的病理改变有关[3]。但自发性早产的发生机制目前仍不明确,有待进一步研究。
早产儿的并发症直接影响到早产儿救治成功率以及远期生存质量,在本组病例中早产儿并发症所占的前4位依次为:病理性黄疸、低血糖、呼吸困难、喂养困难。由表1可以得出早期早产儿与晚期早产儿并发症的发生率并不相同,故应该对不同胎龄早产儿关注有所侧重,以便更好的治疗早产儿并发症。
新生儿病理性黄疸是多因素共同导致的疾病,本组病例中病理性黄疸共768例,发病率高达64.43%。根据我国制定的黄疸光疗干预和换血治疗的指南进行治疗[4]。结合早产儿胆红素的水平,及时进行单面乃至四面蓝光治疗,该组病例中无1例需要换血治疗,且无1例胆红素脑病的发生。故蓝光治疗效果明显,且经济实惠值得基层医院推广应用。
新生儿低血糖是新生儿最为常见的代谢性疾病。早产儿糖原合成能力差、体内糖原储备不足、糖异生有限,加之摄入不足、生长旺盛、感染、缺氧等影响,故更容易出现低血糖。本组病例以全血葡萄糖<2.2 mmol/L为诊断标准,低血糖的发生共423例,发病率高达35.49%,且早期早产儿更容易发生低血糖。若低血糖不能及时纠正,则可导致包括脑损伤在内的多器官损伤,甚至可造成远期认知异常、癫痫等疾病的发生。参考美国儿科学会制定的新生儿低血糖的诊疗规范以及我国学者对国外新生儿低血糖研究资料的解读,应积极干预早产儿低血糖[5-6]。本组病例中低血糖患儿血糖在(2.0±0.7)d稳定在3~7 mmol/L。
肺的发育在早产儿中的主要阶段为囊泡及肺泡期,34周开始肺表面活性物质才增加明显。加之早产儿肺液转运延迟,肺功能发育的不成熟,一定程度上造成气体交换能力差,导致肺泡通换气功能障碍,故早产儿容易出现呼吸困难。本组病例中呼吸困难在早期早产儿发生率明显高于晚期早产儿,差异有统计学意义(P<0.05),考虑与早期早产儿肺表面活性物质缺乏关系密切。对比3年来笔者所在医院住院早产儿的死亡病例发现,2013年早产儿主要死于新生儿肺透明膜病、肺出血等呼吸系统疾病,2015年早产儿却主要死于坏死性小肠结肠炎、先天畸形等,机械通气在新生儿肺部疾病中的疗效值得肯定[7]。考虑随着辅助通气策略的完善、新型呼吸机配置的完备以及肺表面活性物质的及时应用,均可降低早产儿的病死率。
吸吮和吞咽反射在34周起方才发育到相对完善的阶段,但早产儿中枢神经系统发育不成熟,且吸吮吞咽的能力弱,故容易出现吸吮吞咽不协调。此外,早产儿的消化酶活性低、胃排空能力弱、肠道吸收能力差,故容易出现喂养不耐受及喂养困难。按照中华医学会制定的早产儿管理指南进行喂养[8]。在喂养过程中,本组病例早期早产儿发生喂养困难明显高于晚期早产儿,但经过更换特殊配方奶粉、更改喂养方式、调节喂养次数及加强喂养护理,并通过及早开展非营养性吸吮,锻炼早产儿经口喂养,促进其胃肠道发育成熟,喂养困难在(7.0±3.7)d得到改善。故在早产儿的喂养中,除根据早产儿喂养指南为治疗原则外,还需要根据病情、胎龄、体重等进行个体评估,调整与其相适应的喂养方案才能满足早产儿生长发育的需求。
加强孕期保健,按时产前检查,可提高产科质量。积极预防及治疗孕期感染,可以显著减少早产的发生。做好早产儿各项并发症的防治工作,尤其是防治新生儿肺透明膜病的发生发展,对降低早产儿的死亡率有着重要作用。由于早期早产儿与晚期早产儿的发育水平不同,并发症的发生率也不一样,故应对不同胎龄早产儿实施个体化管理,有助提高早产儿的生存质量。
参考文献
[1]邵晓梅,叶鸿瑁,邱小汕.实用新生儿学[M].第4版.北京:人民卫生出版社,2011:59.
[2]林胜兰,夏淑琦,叶笑梅,等.胎膜早破与感染的关系[J].温州医学院学报,2009,39(2):170-172.
[3] Faye-Petersen O M.The placenta in preterm birth[J].J Clin Pathol,2008,61(12):1261-1275.
[4]中华医学会儿科学分会新生儿学组.新生儿高胆红素血症诊断和治疗专家共识[J].中華儿科杂志,2014,52(10):745-748.
[5] Adamkin D H.Clinical Report-Postnatal Glucose Homeostasis in Late-Preterm and Term Infants[J].Pediatrics,2011,127(3):575-579.
[6]陈昌辉,李茂军,吴青,等.美国儿科学会胎儿和新生儿委员会《新生儿低血糖症筛查和后续管理指南(2011年版)》解读[J].实用医院临床杂志,2011,8(6):70-72.
[7]中华医学会儿科学分会新生儿学组.新生儿机械通气常规[J].中华儿科杂志,2015,53(5):327-330.
[8]中华医学会肠外肠内营养学分会儿科协作组.中国新生儿营养支持临床应用指南[J].临床儿科杂志,2006,8(6):351-352.
(收稿日期:2016-09-18)
