新生儿眼底筛查及其眼底疾病高危因素分析
2017-02-28叶青何晓平
叶青 何晓平
【摘要】 目的:探讨新生儿眼底筛查及其眼底疾病高危因素分析。方法:回顾性分析2013年
10月-2016年6月本院11 270例新生儿眼底筛查情况,根据儿科指征将新生儿分为早产儿组(n=716)、高危儿组(n=831)和正常儿组(n=9723),比较三组研究对象的眼底疾病情况。结果:检出眼底异常占13.55%(1527/11 270),早产儿组眼底异常检出率为16.48%(118/716),高危儿组为17.57%(146/831),正常儿组为12.99%(1263/9723),早产儿组及高危儿组眼底异常检出率均高于正常儿组,差异均有统计学意义(P<0.05)。经Logistic回归分析可知,机械通气和自然分娩是致使新生儿出现视网膜出血的高危因素(OR=1.754、3.263,P<0.05)。结论:新生儿眼底病变呈多样性且具有严重危害性,经眼底筛查可及时发现,对高危因素强加干扰,为挽救新生儿的视力甚至生命赢得宝贵的时间。
【关键词】 新生儿眼底筛查; 早产儿视网膜病变; 视网膜出血
Analysis of the High Risk Factors of Fundus Screening and Fundus Diseases in Neonates/YE Qing,HE Xiao-ping.//Medical Innovation of China,2016,13(33):055-058
【Abstract】 Objective:To analyze the high risk factors of fundus screening and fundus diseases in neonates.Method:11 270 cases of neonatal ocular fundus screening in our hospital from October 2013 to June 2016 were retrospective analyzed.According to the pediatric indications,neonates were divided into preterm group(n=716),high risk group(n=831) and normal group(n=9723),and the fundus diseases were compared between the three groups.Result:Fundus abnormalities were detected in 13.55% (1527/11 270),the detection rate of fundus abnormalities in preterm group was 16.48%(118/716),the high risk group was 17.57%(146/831),and the normal group was 12.99%(1263/9723),the detection rate of abnormal fundus in premature group and high risk group were higher than that in normal group,the differences were statistically significant(P<0.05).By Logistic regression analysis,mechanical ventilation and natural delivery were the high risk factors of retinal hemorrhage in newborn infants(OR=1.754,3.263,P<0.05).Conclusion:The newborn fundus shows multiple lesions and has serious harm,the screening can be found in time,impose interference on the risk factors,to save the patients vision and life to win the precious time.
【Key words】 Fundus screening of newborn; Retinopathy of premature; Retinal hemorrhage
First-authors address:Boai Hospital of Zhongshan City,Zhongshan 528400,China
doi:10.3969/j.issn.1674-4985.2016.33.016
新生儿眼病筛查评估是儿童眼病视力筛查的第一步,2003年美国儿科学会明确强调眼部检查应在新生儿期就开始[1]。视网膜出血、早产儿视网膜病(ROP)、眼底渗出、先天性白内障等是新生儿常见的眼病。新生儿视网膜疾病是构成视网膜疾病的重要部分,然由于新生儿眼部生理特点[2],早期不易被發现,且有效治疗时间短,若及时发现,50%以上患儿可避免成为盲童[3],而错过了最佳治疗时间,轻则导致视网膜不可逆损伤,重则危及患儿生命。本文回顾性分析本院2013年10月-2016年6月的新生儿眼底疾病筛查,旨在探讨新生儿眼底异常的发病率及其危险因素,提高患儿生活质量,现报告如下。
1 资料与方法
1.1 一般资料 根据本院的实际情况并参照2004年我国卫生部颁发ROP筛查标准及国内相关筛查结果[4-8],选取2013年10月-2016年6月本院出生的新生儿11 270例,筛查年龄为出生2~42 d,平均(7.53±1.45)d,体重800~3800 g,胎龄27~42周。依据新生儿的体重、胎龄、新生儿Apgar评分及新生儿是否患有系统性疾病等儿科指标将新生儿分为三组:(1)正常儿组9723例,出生体重超过2500 g,胎龄在37周及以上,Apgar评分为7分及以上,无系统性疾病;(2)高危儿组831例,胎龄在37周及以上,Apgar评分低于7分或伴有系统性疾病;(3)早产儿组716例,出生体重小于2500 g,胎龄小于37周伴或伴有系统性疾病。endprint
1.2 筛查方法 所有受检新生儿家长均对筛查的目的、风险以及注意事项完全了解后签署知情同意书。由固定的眼科医生对新生儿进行外眼、对光刺激反应、瞳孔红光反射检查,然后每10 min给予新生儿双眼复方托吡卡胺滴眼液1次,共3次,使其双眼充分散瞳,30 min后,将受检者仰卧于专用的辐射台上并用手协助固定头部,给予受检者盐酸奥布卡因滴眼液行表面麻醉,涂上更昔洛韦凝胶后进行RetCam3眼底摄像检查,记录视网膜血管发育情况及眼底异常。采用国际ROP分类标准对ROP进行判断:Ⅰ期:视网膜周围出现白色分界线,界分周围血管区与无血管区;Ⅱ期:分界线凸起呈嵴样改变;Ⅲ期:分界线嵴上出现视网膜血管扩张增生并伴纤维组织增生;Ⅳ期:纤维血管增生发生牵拉性视网膜无黄斑脱离或黄斑脱离;Ⅴ期:视网膜发生完全性脱离。
1.3 统计学处理 采用SPSS 18.0统计软件进行数据分析,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用 字2检验,P<0.05为差异有统计学意义。
2 结果
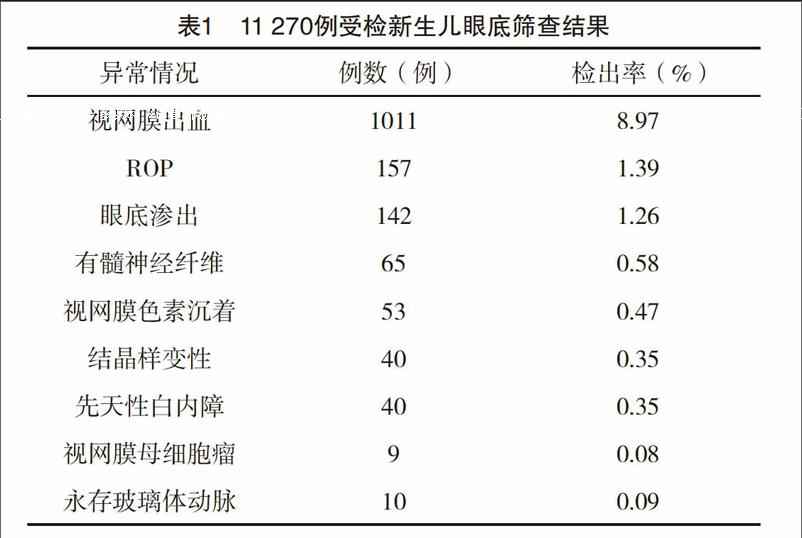
2.1 眼底筛查结果 11 270例受检新生儿,检查过程中未发现眼角挫伤、结膜下出血及玻璃体积血等并发症。1527例检出眼底异常,检出率为13.55%,而视网膜出血检出率是所有检出眼底异常所占比例最高(8.97%).
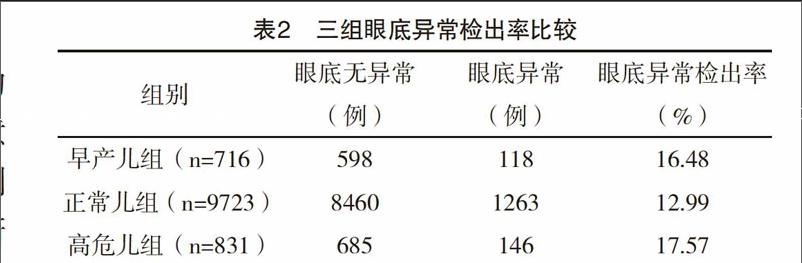
2.2 三组新生儿眼底异常检出率 正常儿组检出率为12.99%,高危儿组为17.57%,早产儿组为16.48%,正常儿组的眼底异常检出率均低于高危儿组和早产儿组,差异均有统计学意义( 字2=13.88、7.86,P<0.01).
2.3 诱发视网膜出血的单因素分析 诱发视网膜出血的单因素分析结果显示,性别、胎龄、出生体重、宫内窘迫、胎膜早破、多胎、子痫等因素不影响视网膜出血(P>0.05);自然分娩、机械通气等因素是诱发视网膜出血的高危因素(P<0.05)。
2.4 诱发视网膜出血的多因素Logistic回归分析 为避免相关因素受到其他因素的影响,对上述因素进行共线性诊断并将差异有统计学意义的因素进行多因素Logistic回归分析,结果显示:自然分娩、机械通气等因素是诱发视网膜出血的高危因素.
3 讨论
新生儿眼底由于其特殊的生理特点,易受到母体疾病、生产过程、出生后健康状况及相关治疗的影响,从而诱发眼底出现一些特殊病变。随着国内围产医学和新生儿医学的不断发展完善,医院普遍建立新生儿重症监护病房以及眼底筛查设备不断改进更新,不仅提高了早产儿、低出生体重患儿的抢救存活率,还对高危患儿早期眼底疾病进行筛查,有利于使新生儿ROP的发生率及致盲率降低。文献[5-9]报道,国内各大城市相继对早产儿展开眼底疾病筛查。
本院于2013年10月开始开展对本院新生儿眼底疾病筛查工作,至2016年6月,共筛查新生儿11 270例,其中有1527例检出眼底异常,检出率13.55%,其中视网膜出血1011例,占8.97%,而刘攀等[10]在高危新生儿视网膜出血相关因素分析的研究报道中视网膜出血发生率为12.22%,朱国青等[11]在RetCamⅡ筛查新生儿眼底病变情况分析的研究报道中提及视网膜出血发生率为6.68%,可见视网膜出血在眼底疾病中占据较大比例。由于新生儿视网膜上的大血管扭曲分布且管径粗细不均,血管连续急速的转弯、血管壁发育不成熟及视乳头周围分布着密集的毛细血管网等结构特点,易诱发视网膜出血[12]。文献[13]报道,新生儿视网膜出血与分娩方式有密切的关系,自然分娩的新生儿出现视网膜出血的概率高于剖宫产。分娩方式的选择根据产妇疾病的严重程度、产科指标及医院设施条件等决定采用自然分娩还是剖宫产。视网膜出血可能与胎儿视网膜血管壁发育不成熟,在自然分娩过程中,胎儿头部受到产道的挤压,致使颅内压急剧升高,静脉血流受阻,毛细管内压升高,使毛细血管壁破损,因此造成视网膜出血。再者,在自然分娩前或分娩时使用缩宫素治疗,使其内生性前列腺释放,并对血-视网膜屏障造成一过性破坏,进而使视网膜出血[10]。自然分娩常需借助产钳、挤压、胎头吸引等助产方式,而这些助产方式均可使胎儿颅内压升高,导致视网膜毛细血管破裂出血,进而发生视网膜出血。本研究结果显示,视网膜出血与机械通气有关。这可能与机械通气本身是一种疼痛刺激源有关,在使用过程中患儿可出现蹙眉、烦躁不安、人机对抗及加深其鼻唇沟等表现,同时使机械通气患儿唾液皮质醇和血液中儿茶酚胺的水平提高,进而使患儿颅内压升高,视网膜静脉扩张。在急性颅内压升高时视网膜中央静脉在与眼静脉交会前出现阻塞,同时视网膜和脉络膜吻合的交通支血管受到挤压,视网膜静脉血流回流受阻,从而出现视网膜和视乳头水肿,因此,患儿出现人机对抗时应及时进行对症治疗,在疼痛评分达到标准者给予药物芬太尼镇痛处理,并尽可能减少医源性刺激。
在筛查过程中,11 270例新生儿进行筛查,其中157例新生儿检出ROP,检出率为1.39%。文献[14-17]研究报道,认为ROP的核心发病机制是由于氧过度所致视网膜未成熟血管和抑血管机制的失衡,文献[18-19]研究报道中,提示ROP与孕周、出生体重、吸氧浓度及持续时间、分娩方式等有關,而其中胎龄、出生体重、吸氧情况是ROP的高危因素。本次筛查中,还发现眼底渗出、有髓神经纤维、视网膜色素沉着、结晶样变性、先天性白内障、视网膜母细胞瘤等眼底病变,虽然检出率不高,但可引起斜视、弱视、永久性视力障碍,甚至危及生命安全[20]。因此,及早发现这些眼底疾病,并及时对症治疗,显得至关重要。
综上所述,通过对新生儿眼底疾病的筛查,可以发现早期眼底异常,为患儿早期的治疗、挽救视力甚至生命、提高生存质量赢得时机。
参考文献
[1] American Association of Certified Orthoptists,American Association for Pediatric Ophthalmology and Strabismus,American Academy of Ophthalmology.Eye examination in infants,children,and young adults by pediatricians[J].Pediatrics,2003,111(4 Pt 1):902-907.endprint
[2] Kuhrt H,Gryga M,Wolburg H,et al.Postnatal mammalian retinal development:quantitative data and general rules[J].Prog Retin Eye Res,2012,31(6):605-621.
[3] Dorairaj S K,Bandrakalli P,Shetty C,et al.Childhood blindness in a rural population of southern India: prevalence and etiology[J].Ophthalmic Epidemiol,2008,15(3):176-182.
[4]中国医师协会新生儿科医师分会.早产儿治疗用氧和视网膜病变防治指南(修订版)[J].中华实用儿科临床杂志,2013,28(23):1837-1840.
[5]王雨生,张自峰,李曼红,等.西安地区早产儿视网膜病变筛查的初步结果[J].中华眼科杂志,2010,46(2):119-124.
[6]北京早产儿视网膜病变流行病学调查组.北京早产儿视网膜病变筛查和高危因素分析[J].中华眼底病杂志,2008,24(1):30-34.
[7]张国明,曾键,黄丽娜,等.深圳早产儿视网膜病变筛查结果分析[J].中华眼底病杂志,2008,24(1):38-40.
[8]常青,江睿,罗晓刚,等.上海早产儿视网膜病变年度筛查报告[J].中华眼底病杂志,2008,24(1):35-37.
[9]郭燕,王平,陶利娟,等.湖南省儿童医院2010-2012年早产儿视网膜病变的发病情况及危险因素分析[J].眼科,2013,22(6):418-420.
[10]刘攀,田彧,吴云兆.高危新生儿视网膜出血相关因素分析[J].国际眼科杂志,2013,13(4):754-755.
[11]朱国青,祝晓溪,韩瑞敏,等.RetCamⅡ筛查新生儿眼底病变情况分析[J].中华临床医师杂志,2012,6(22):7389-7391.
[12]黄晓环,于健,熊柯,等.宫内窘迫新生儿视网膜出血临床分析[J].国际眼科杂志,2009,9(1):83-84.
[13]毛剑波,李丽红,李娜,等.新生儿视网膜出血的发生隋况及其影响因素[J].中华眼视光学与视觉科学杂志,2012,14(3):148-152.
[14]林英,罗先琼,张小庄,等.早产儿视网膜病变筛查阳性率变化趋势及影响因素分析[J].中华眼底病杂志,2012,28(1):78-80.
[15]倪穎勤,黄欣,单海冬,等.早产儿视网膜病变七年筛查治疗结果临床分析[J].中华眼底病杂志,2012,28(1):45-48.
[16]吕帆,吴松一.早产儿383例ROP筛查情况分析报告[J].国际眼科杂志,2012,12(2):298-300.
[17]陈志钧,姚家奇,程海霞.婴幼儿RetCamⅡ眼底检查大样本结果分析[J].南京医科大学学报:自然科学版,2012,32(12):1770-1771.
[18] Good W V,Palmer E A.Bevacizumab for retinopathy ofprematurity[J].N Engl J Med,2011,364(24):2359-2360.
[19] Binenbaum G,Ying G S,Quinn G E,et al.A clinical prediction model to stratify retinopathy of prematurity risk using postnatal weight gain[J].Pediatrics,2011,127(3):e607-e614.
[20]李丽红,赵军阳,李娜.新生儿视网膜母细胞瘤1例[J].临床眼科杂志,2011,19(5):452.
(收稿日期:2016-08-26) (本文编辑:张爽)endprint
