先兆子痫与子痫患者在剖宫产术中的麻醉处理与急救措施
2017-01-18阮晓黎张伟锋
阮晓黎,张伟锋
(浙江省绍兴市上虞人民医院,浙江 绍兴 312300)
先兆子痫与子痫患者在剖宫产术中的麻醉处理与急救措施
阮晓黎,张伟锋
(浙江省绍兴市上虞人民医院,浙江 绍兴 312300)
目的 探讨先兆子痫与子痫患者剖宫产手术中的麻醉处理与急救措施。方法 回顾性分析浙江省绍兴市上虞人民医院2014年3月至2015年9月收治的80例先兆子痫与子痫患者同时拟行剖宫产手术患者的临床资料,按照不同麻醉方法分为A组(16例,椎管内联合麻醉)、B组(17例,硬膜外麻醉)、C组(15例,丙泊酚静脉麻醉加硬膜外麻醉)、D组(16例,气管插管全麻)、E组(16例,气管插管全麻加硬膜外麻醉),比较各组麻醉前后收缩压(SBP)、舒张压(DBP)及新生儿出生后Apgar评分。结果 5组患者T0、T1、T2期间SBP有显著性差异,E组患者均最高(F值分别为4.58、3.74、3.15,均P<0.05),而各组T3、T4、T5、T6期间SBP均无显著性差异(F值分别为1.14、0.96、0.87、0.89,均P>0.05)。5组患者T0、T1、T2期间DBP有显著性差异,E组患者均最高(F值分别为4.24、3.96、2.27,均P<0.05),而各组T3、T4、T5、T6期间DBP均无显著性差异(F值分别为1.27、1.04、0.93、0.78,均P>0.05)。经Fisher精确检验发现,各组的Apgar评分有显著性差异(P<0.05),A组新生儿Apgar评分8~10分所占比例最高(68.8%)。结论 对出现抽搐、躁动、返流、误吸、呼吸困难、气道梗阻以及凝血障碍的患者应选择气管插管全麻或全麻加硬膜外麻醉的方法,椎管内麻醉新生儿Apgar评分较高,但需进一步大数据研究。
妊娠高血压疾病;先兆子痫;子痫;剖宫产手术;麻醉处理;急救
妊娠高血压疾病是孕妇在妊娠20周以后的特有疾病,在我国发病率和国外发病率分别为9.4%和7%~12%。而先兆子痫和子痫是孕妇在妊娠期出现的危急重症,其发病的生理病理机制是患者的中枢神经细胞离子代谢失调,一旦发作,产妇与婴儿的死亡率高。采取麻醉处理可以在有效控制血压的同时防止患者出现抽搐进而导致终止妊娠的发生,而剖宫产手术是在产妇分娩时的一种外科手术方式,是挽救母体与婴儿生命的一个重要方法。近些年来,随着麻醉技术不断的改进及术后监护的应用,使剖宫产的安全性有了很大提高[1]。本文通过对妊高病先兆子痫与子痫患者剖宫产手术的麻醉处理与急救措施近些年来的经验总结,以期为临床应用提供参考。
1资料与方法
1.1一般资料
回顾性分析绍兴市上虞人民医院收治的80例妊高病先兆子痫与子痫并且拟行剖宫产手术患者的临床资料,妊高病先兆子痫以及子痫患者分别为52例和28例,年龄范围在20~42岁之间,麻醉等级(classification of anesthesia risk,ASA)Ⅲ~ⅥE级,患者体重70~135kg[2]。妊高病孕妇的具体临床表现与并发症包括:出现昏迷、抽搐、躁动等精神症状的患者为40例,发生率为50.0%;血压收缩压220~180mmHg/舒张压150~110mmHg患者为80例,发生率为100.0%;胎儿宫内窘迫、窒息的患者为16例,发生率为20.0%;胎盘早剥、前置胎盘的患者为8例,发生率为10.0%[3]。将此80例妊高病先兆子痫与子痫患者按照不同麻醉方法分为A组(16例)、B组(17例)、C组(15例)、D组(16例)、E组(16例),5组患者的年龄、体重、孕龄等比较,差异均无统计学意义(均P>0.05),E组患者麻醉前收缩压(systolic blood pressure,SBP)和舒张压(diastolic blood pressure,DBP)均最高。
1.2术前急救准备
①先兆子痫患者:25%硫酸镁20mL加10%葡萄糖20mL,5~10min内静脉注射完,之后静脉滴注25%硫酸镁60mL加入5%葡萄糖500mL[4];②子痫患者:采用快速静滴20%甘露醇250mL的方式降低患者颅内压;③抽搐躁动不能自我控制患者:静注10mg安定或者冬眠合剂(哌替啶100mg、氯丙秦50mg、异丙嗪50mg),1/3量加入25%葡萄糖20mL,并且保证缓慢推注时间大于5min,剩下的2/3量加入10%葡萄糖250mL采用内静脉滴注推注的方式;④血压过高不可控制者:采用静注的方式注射尼卡地平1~2mg、或用压宁定5~10mg或拉贝洛20mg,重复给药并保证时刻的血压监测直至收缩压140~155mmHg,舒张压90~105 mmHg;⑤低流量吸氧。
1.3麻醉方式
A组:采用椎管内联合麻醉的方式,是指小剂量蛛网膜下腔麻醉加硬膜外麻醉,本组患者的明显病征为出现轻度贫血症,但是凝血功能尚正常,椎管内联合麻醉的方式可以有效地控制子痫患者出现抽搐以及躁动的状况。
B组:采用硬膜外麻醉的方式,即将局麻药注入硬膜外腔,阻滞脊神经根,暂时使其支配区域产生麻痹,本组患者的明显病征为出现中度贫血,但是凝血功能尚正常,并且患者不出现抽搐或者躁动的现象。
C组:采用丙泊酚静脉麻醉加硬膜外麻醉的方式,本组患者的明显病征为血小板≥70×109/L并且凝血功能尚正常,并且患者在术前准备中未能控制抽搐或者躁动的现象。
12月6日,中国船东协会保险与法律委员会第一届全体会议在上海举行,标志中国船东协会保险与法律委员会正式成立。
D组:采用气管插管全麻的麻醉方式,本组患者的明显病征为血小板≤69×109/L并且凝血功能出现障碍,并且患者还会出现HELLP综合征[溶血(hemolysis,H)、肝酶升高(elevated liver enzymes,EL)和血小板减少(low platelets,LP)]、昏迷、呕吐、误吸、气道梗阻、体重肥胖以及硬膜外穿刺深度超过 8~9cm仍不能达到硬膜外腔的状况[4]。
E组:采用气管插管全麻加硬膜外麻醉的方式,本组患者的明显病征为呼吸困难、肺水肿、心衰以及脑出血等,并且本组患者的术前降压效果不明显,导致收缩压大于200mmHg或舒张压大于120mmHg。
1.4监测及评定指标
手术中对患者的心电图(electrocardiogram,ECG)、心率(heart rate,HR)、血氧饱和度(oxygen saturation,SPO2)、SBP、DBP进行检测,同时记录患者在麻醉前(T0)、麻醉后5min(T1)、切皮时(T2)、胎儿分娩时(T3)、术毕(T4)、手术后1d(T5)以及手术后3d(T6)的SBP、DBP以及患者尿量,另外,对新生儿进行Apgar评分工作[5]。
1.5统计学方法
2结果
5组患者T0、T1、T2期间SBP有显著性差异,E组患者均最高(均P<0.05),而各组T3、T4、T5、T6期间SBP均无显著性差异(均P>0.05),见表1。
2.2妊娠期高血压疾病患者麻醉前后舒张压变化
5组患者T0、T1、T2期间DBP有显著性差异,E组患者均最高(均P<0.05),而各组T3、T4、T5、T6期间DBP均无显著性差异(均P>0.05),见表2。

表 1 各组患者麻醉前后SBP比较



组别例数(n)T0T1T2T3T4T5T6A组16102.5±6.798.4±6.391.7±7.482.2±8.775.6±7.474.6±6.872.5±5.9B组17102.6±7.5100.8±8.293.3±7.779.5±6.369.7±7.470.4±8.569.3±9.7C组1598.8±9.098.7±8.891.6±8.781.6±9.072.2±6.971.8±8.871.4±8.2D组1699.5±9.798.6±9.494.3±9.497.6±9.787.8±8.577.4±7.275.8±6.2E组16132.5±10.8121.8±10.4101.9±9.4100.7±9.982.7±9.679.9±9.874.4±6.3F4.243.962.271.271.040.930.78P0.020.030.040.180.220.360.39
2.3各组新生儿Apgar评分比较
除E组脑出血患者胎儿剖出后需经急救外,其他组别胎儿均未出现抢救病例。经Fisher精确检验发现,各组的Apgar评分有显著性差异(P<0.05),A、B、C组评分较D、E组高, A组新生儿Apgar评分8~10分所占比例最高(68.8%),见表2。
表3 新生儿Apgar评分[n(%)]
Table 3 Neonatal Apgar score [n(%)]
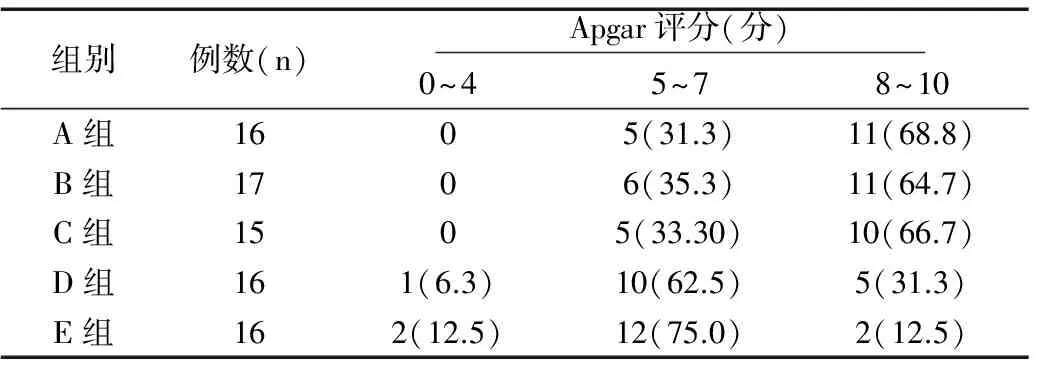
组别例数(n) Apgar评分(分) 0~45~78~10A组1605(31.3)11(68.8)B组1706(35.3)11(64.7)C组1505(33.30)10(66.7)D组161(6.3)10(62.5)5(31.3)E组162(12.5)12(75.0)2(12.5)
2.4各组孕产妇预后情况
A、B、C、D、E组患者在术后全部恢复健康,出现失明症状的患者在手术后2d视力得到恢复,而出现脑出血症状的患者在术后2个月后康复。
3讨论
3.1先兆子痫与子痫发病概况及临床医生对病人的麻醉处理
国内一项研究发现,子痫前期孕妇早产、剖宫产、胎盘早剥、产后出血、胎儿出现窘迫、新生儿发生窒息、围产儿死亡及低体重出生儿的发生率明显高于妊娠期高血压组[6]。随着妊娠高血压疾病程度的加重,各种母婴并发症的发生率均增加[7]。先兆子痫与子痫患者发病包括高血压、水肿以及蛋白尿,是导致孕产妇以及围生儿死亡的重要原因[8]。先兆子痫是妊娠期严重的多器官系统损伤,以全身内皮细胞功能失调为特征,病因仍然不明,无有效的预防措施。现已证明硬膜外镇痛应用不仅能减轻分娩的疼痛,被优先选用。先兆子痫与子痫患者剖宫产手术急救措施具有简单、快捷、镇痛完全、肌松满意以及可行术后止痛等多种优点,有效地缩短了注药后等待手术开始的时间。如今,我国胎儿医学和新生儿医学都有了很大的进展,作为手术适应症的胎儿因素使新生儿的死亡率大幅度下降。但是,很多研究表明孕产妇在孕期的高危因素较多。因此,临床医生要严格掌握手术指征,并对孕产妇慎重的选择麻醉手术方式,降低手术危险性。
3.2先兆子痫与子痫治疗麻醉效果
本研究对先兆子痫与子痫患者麻醉的不同方法进行分析发现,5组患者T0、T1、T2期间SBP有显著性差异,E组患者均最高(均P<0.05),而各组T3、T4、T5、T6期间SBP均无显著性差异(均P>0.05)。此外,5组患者T0、T1、T2期间DBP有显著性差异,E组患者均最高(均P<0.05),而各组T3、T4、T5、T6期间DBP均无显著性差异(均P>0.05),提示E组患者在进行全麻加硬膜外麻醉时虽然操作较为复杂,但是对血压控制以及对患者的麻醉效果十分明显,适用于伴有呼吸困难、肺水肿、心衰以及脑出血等的孕产妇,并且本组患者的术前降压效果不明显,导致SBP大于200mmHg或舒张压大于120mmHg的患者。
3.3先兆子痫与子痫治疗麻醉方法与新生儿Apgar评分
研究报道妊娠期高血压疾病与不良妊娠结局有关[9-10]。本研究结果发现,除E组脑出血患者胎儿剖出后需经急救外,其他组别胎儿均未出现抢救病例。经Fisher精确检验发现,各组的Apgar评分有显著性差异(P<0.05),A、B、C组评分较D、E组高,评分主要分布在5~7分与8~10分,提示对于患者如术前降压效果不明显,则新生儿Apgar评分偏低。对于E组脑血管意外的患者进行急救处理,效果良好。临床医生在对先兆子痫与子痫患者进行剖宫产手术时一定要严格掌握手术指征,剖宫产手术在早期只应用于难产等各种被动甚至威胁生命的情况,麻醉技术以及抗生素的应用使以前被视为重症的产科并发症在一定程度上得到缓解,在很大的程度降低了孕妇的死亡率。临床医生应严格掌握妊高征剖宫产的麻醉选择与处理的适应证并且能够熟练地对患者实施急救,避免患者出现血管内出血、呼吸循环不稳定等现象,真正完善我国的麻醉技术与急救技术。
[1]窦景云.妊娠高血压肾损害中医治疗规律文献研究[D].济南:山东中医药大学,2013.
[2]谭正玲,詹鸿,刘先保,等.重度子痫前期孕妇与健康孕妇在腰硬联合麻醉下行剖宫产术发生低血压的风险比较[J].热带医学杂志,2015,15(2):210-213.
[3]曾盼.脂氧素A4及其类似物BML-111对脂多糖构建的先兆子痫模型的治疗作用及其可能的作用机制[D].武汉:华中科技大学,2012.
[4]徐晓冬.妊娠期高血压疾病发病机理及临床结局的观察与研究-附194例临床分析[D].大连:大连医科大学,2011.
[5]李桂英.腰硬联合麻醉在重度子痫前期剖宫产手术中的应用研究[J].现代中西医结合杂志,2015,24(26):2957-2959.
[6]王国育.不同程度的PIH对妊娠结局的影响[J].中国妇幼健康研究,2014,25(5):795-796,813.
[7]Taweesuk P,Tannirandorn Y.Clinical and laboratory parameters associated with eclampsia in Thai pregnant women[J].J Med Assoc Thai,2014,97(2):139-146.
[8]Alves E,Azevedo A,Rodrigues T,etal. Impact of risk factors on hypertensive disorders in pregnancy, in primiparae and multiparae [J].Ann Hum Biol,2013,40(5):377-384.
[9]姜波玲,卢媛.妊娠期高血压疾病的相关因素与妊娠结局[J].中国妇幼健康研究,2014,25(3):394-396.
[10]Mbachu I I, Udigwe G O, Okafor C I,etal. The pattern and obstetric outcome of hypertensive disorders of pregnancy in Nnewi, Nigeria[J].Niger J Med,2013,22(2):117-122.
[专业责任编辑:陈 宁]
Cesarean operation anesthesia treatment and first aid measures for preeclampsia and eclampsia patients
RUAN Xiao-li, ZHANG Wei-feng
(Shangyu People’s Hospital of Shaoxing City in Zhejiang Province , Zhejiang Shaoxing 312300, China)
Objective To explore anesthesia treatment and first aid measures in cesarean operation for preeclampsia and eclampsia patients. Methods Retrospective analysis was conducted on clinical data of 80 cases of preeclampsia and eclampsia planning to perform cesarean section surgery in Shangyu People’s Hospital of Shaoxing City in Zhejiang Province from March 2014 to September 2015. According to different anesthetic methods, patients were divided into five groups, group A (16 cases, combined spinal epidural anesthesia), group B (17 cases, epidural anesthesia), group C (15 cases, propofol intravenous anesthesia combined with epidural anesthesia), group D (16 cases, general anesthesia with endotracheal intubation) and group E (16 cases, endotracheal intubation general anesthesia combined with epidural anesthesia). Systolic blood pressure (SBP), diastolic blood pressure (DBP) before and after anesthesia and neonatal Apgar score after birth were compared among different groups. Results There was significant difference in SBP of T0, T1and T2period among 5 groups, and patients in group E had highest SBP value (Fvalue was 4.58, 3.74 and 3.15, respectively, allP<0.05), but there was no significant difference in SBP of T3, T4, T5and T6period among 5 groups (Fvalue was 1.14, 0.96, 0.87 and 0.89, respectively, allP>0.05). There was significant difference in DBP of T0, T1and T2period among 5 groups. Patients in group E had highest DBP value (Fwas 4.24, 3.96 and 2.27, respectively, allP<0.05), but there was no significant difference in DBP of T3, T4, T5and T6period among 5 groups (Fwas 1.27, 1.04, 0.93 and 0.78, respectively, allP>0.05). Based on results of Fisher’s exact test Apgar score had significant difference among different groups (P<0.05). Neonatal Apgar score of group A had the highest proportion of 8-10 score (68.8%). Conclusion For patients with convulsion, restlessness, reflux, aspiration, dyspnea, airway obstruction and coagulation disorder, endotracheal intubation general anesthesia or general anesthesia combined with epidural anesthesia should be chosen. Neonatal Apgar score of patients with combined spinal epidural anesthesia is higher, but further big data research is needed.
pregnancy-induced hypertension syndrome; preeclampsia; eclampsia; cesarean section; anesthesia treatment; first aid
2014-11-02
阮晓黎(1977-),女,主治医师,主要从事临床麻醉工作。
张伟锋,副主任医师。
10.3969/j.issn.1673-5293.2016.12.034
R714.2
A
1673-5293(2016)12-1531-03
