我国城乡中老年群体基层就医的影响因素分析
——基于CHARLS数据的实证研究
2017-01-06徐晓丹吴文强
徐晓丹 吴文强
1. 厦门大学教育研究院 福建厦门 361005 2.福州大学经济与管理学院 福建福州 350116
我国城乡中老年群体基层就医的影响因素分析
——基于CHARLS数据的实证研究
徐晓丹1*吴文强2
1. 厦门大学教育研究院 福建厦门 361005 2.福州大学经济与管理学院 福建福州 350116
合理引导居民基层就医是落实社区首诊、推动建立双向转诊制度的关键。基于中国健康与养老追踪调查(CHARLS)数据,以城乡中老年群体的基层医疗消费选择为视角,利用Probit模型、工具变量法和分群体回归检验法,分析城乡中老年群体基层就诊、住院的现实影响因素,探讨制约中老年群体基层就医的客观条件。研究发现,城乡中老年群体的基层就医行为受个体特征、家庭特征、医疗机构特征、医疗支出、医疗保障等多维因素影响;结合实证分析与讨论,应通过加强教育宣传,发展基层医疗卫生机构能力,理顺医疗服务价格和加快基本医疗保险政策改革等措施引导城乡中老年群体的基层就医行为,进而推进我国“双诊制”建设。
双诊制; 中老年群体; 基层医疗服务; Probit模型; 工具变量法
建立社区首诊制、双向转诊制(即“双诊制”)是我国医疗服务体系改革的重要内容。自《国务院关于发展城市社区卫生服务的指导意见》(国发〔2006〕10号)提出“建立分级医疗和双向转诊制度,探索开展社区首诊制试点”以来,我国许多地区已经开始 “双诊制”的积极探索、实践,如深圳市推行的以劳务工合作医疗为重点的社区首诊、上海市试点以“医联体”为机制的双向转诊制、广州市实施的以大中型医院定点帮扶基层医疗卫生机构为核心的“双诊制”等。
但是,就我国居民当前对医疗服务的实际利用而言,医疗服务体系的运行依然“头重脚轻”。2014年1月—2015年4月,我国二、三级医院诊疗人数的同比增长率始终高于一级医院及基层医疗卫生机构,其中,三级医院、基层医疗卫生机构诊疗人数的平均同比增长率分别为13.05%、3.02%,前者是后者的4.31倍。[1]可见,加快建立“双诊制”、实现病患分流已经刻不容缓。
迄今为止,关于建设“双诊制”的研究更多集中于医疗服务提供者及相关的模式、机制等方面。如Fleming调查了1 500名全科医生的双向转诊业务,指出建立双向转诊制度的关键在于合理安排全科医生与专科医生的分布密度,建立均衡的报酬体系[2];Faulkner等对医方行为进行适当干预,结果证明,基层医疗卫生机构的初级保健能力对社区首诊、双向转诊的质量与效率均产生重要影响[3];Cathcart等提出利用支付制度和经济补偿措施对医方行为进行引导、规范,发现合理的支付制度和绩效管理可以有效促进社区首诊、双向转诊的良性运行[4]。
然而,“双诊制”的建立不能仅从医方着手,消费者的健康需求与就医选择行为不容忽视。从医疗服务的供求关系出发,供给与需求是相互影响、相互制约的。有研究基于利益相关者理论指出,医疗消费者是建立“双诊制”的主要利益相关者,在实现“双诊制”中发挥重要作用[5];还有学者根据Salty权重法量化“双诊制”的现实影响因素,指出双向转诊下转难的影响因素中,患者因素权重23.0%,超过基层医疗机构的16.3%及大医院的9.7%[6]。可见,消费者的基层就医行为很大程度上影响着“双诊制”的建设。
因此,本文将以消费者选择为视角,利用计量模型考察影响居民基层就诊、住院的现实因素,并结合实证结果探讨如何引导消费者基层就医,从而推进我国“双诊制”建设。此外,文章以中老年群体为主要研究对象,原因在于:第一,我国已于1999年步入老龄化社会,根据预测,我国老年人口将于2030年达到3.7亿的高峰值[7],亟需针对中老年群体就医选择行为的专项研究;第二,我国成年人的就诊率、患病率随年龄依次升高,而45岁以上中老年群体的就医频率最高,其基层就医行为及对“双诊制”的影响是当前研究中值得关注的问题[8]。
1 模型、数据说明与变量选取
1.1 计量模型
根据Paul Gertler等提出的医疗服务需求模型,消费者于哪一层级医疗机构就医取决于其获得医疗服务的满意程度,即效用。[9]效用是消费者对服务或商品的主观评价,可以用来描述消费者就医的行为偏好。当一个人消费不同等级医疗机构服务时,将获得不同的效用。假设医疗保健服务的期望效用Ui如下:
Ui=V(Zi,Si)+μi+εi
期望效用Ui指的医疗消费者在不确定条件下做出就医决策可能获得的效用值。V(Zi,Si)代表可观测变量(如医疗消费与医疗消费者相关特征向量),μi代表不可观测变量(如遗传性体质、个人生活方式等);εi是随机项,反映了所有未知因素对期望效用的影响。
若某个中老年个体在基层就医的期望效用为Ui,在二级或三级医疗机构就医的期望效用为Uj,当Ui>Uj时,他(她)将选择基层就医;当Ui≤Uj时,他(她)将拒绝基层就医,选择高层级医疗机构。因此,其基层就医行为可以区分为“是”、“否”两种情况,设为二分的1、0变量。
针对中老年消费者个体的基层就医选择,文章采用计量经济学的Probit模型进行相关实证分析。该模型可以简单表示为:
Yi=β0+βXi+ui
其中,Yi为中老年消费者基层就医选择的决策变量,是其对不同等级医疗机构的期望效用的差值,Yi=1表示其选择基层就医;Yi=0表示其选择更高等级医疗机构就医;Xi是影响其基层就医选择的各种解释变量,与可观测变量V(Zi,Si)密切相关;ui是独立于Xi的随机误差项。在正态分布前提下,中老年消费者选择基层就医的概率Pi可表示为:
其中,t为标准化正态变量,t~N(0,1)。
同时,考虑到该实证模型可能由于遗漏变量、变量测量误差或双向因果,个别解释变量Xi与ui存在相关性,产生内生性问题。因此,在Probit模型的基础上,采用工具变量法(Instrumental Variable Method)并建立IVprobit模型,通过对比分析,使得回归结果更具科学性。工具变量法的基本思路是引入与内生变量相关、与随机误差项不相关的工具变量,进行Newey两阶段估计,即一阶段利用内生变量对工具变量、其它解释变量进行最小二乘法的线性回归,将内生变量与一阶段回归的残差放入Probit模型,从而得到IVprobit的估计结果。[10]
1.2 数据来源
本文数据来源于北京大学2013年发布的中国健康与养老追踪调查(CHARLS)数据。CHARLS是一套代表中国45岁及以上中老年人家庭和个人的高质量微观数据,覆盖150个县级单位,450个村级单位,约1万户家庭中的1.7万人。
本研究重点考察过去一年里,中老年医疗消费者的最后一次就医行为,并分别建立门诊选择模型、住院选择模型。在筛选、排除所选变量有异常值、缺失值的样本后,两个回归模型的最终样本量分别为2 270和1 402。
1.3 变量选取、分析和检验
1.3.1 变量选取及描述性分析
本文选取城乡中老年医疗消费者是否基层就医为决策变量,并主要考察个人、家庭、医疗机构、医疗支出、医疗保障等五个维度的解释变量(表1)。
(1)决策变量方面,中老年医疗消费者基层就诊、住院的比例为60.26%、24.23%。而2002年《世界卫生报告》就曾指出,80%左右的疾病可以通过基层医疗服务得到治疗。[11]仅从比例而言,中老年群体基层就医,尤其是基层住院的积极性并不高。
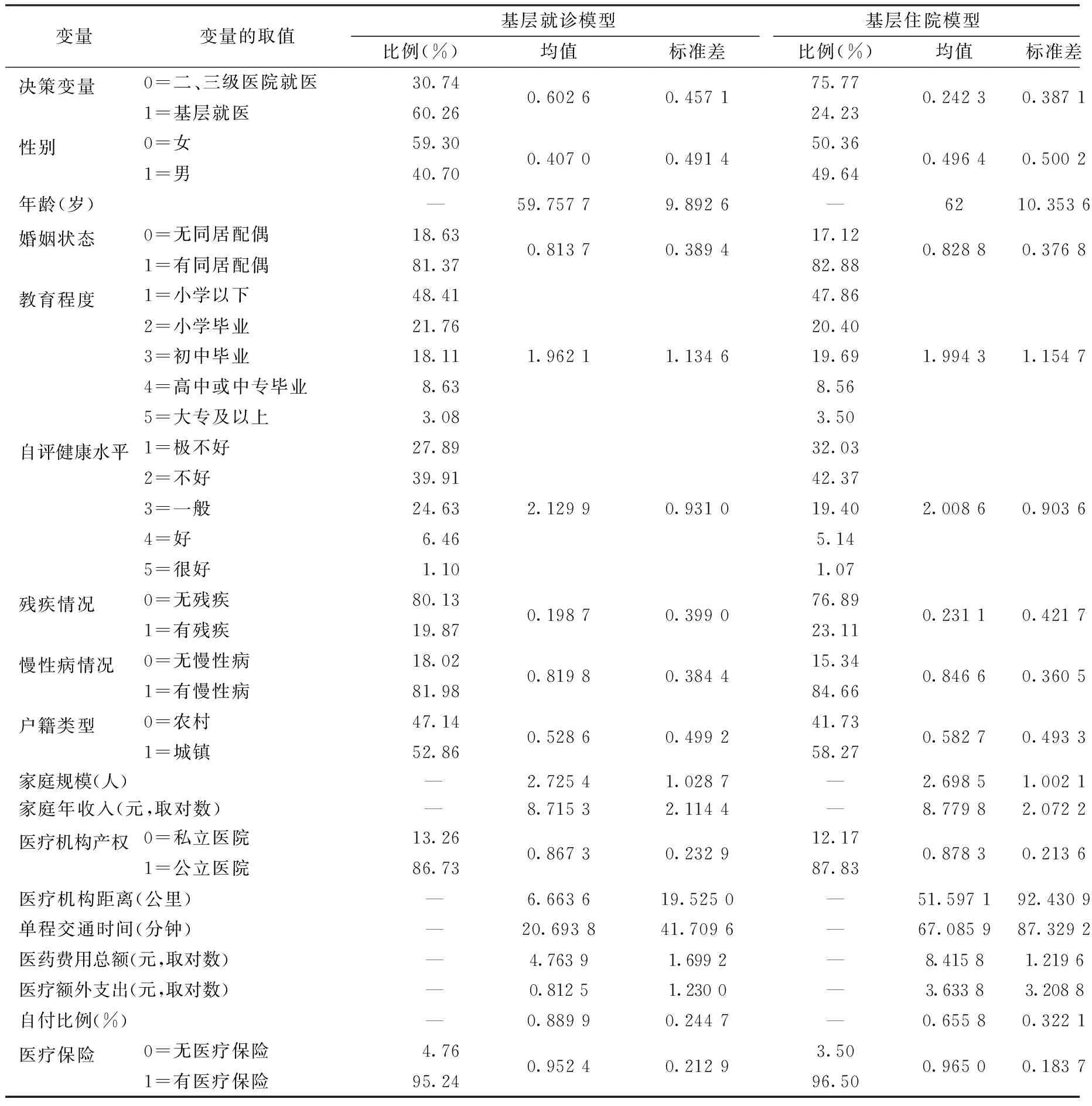
表1 变量的选取及基本描述
注:表中为2011年数据。
(2)个人特征,包括医疗消费者性别、年龄、婚姻状况、教育程度及健康情况等。根据两个模型的数据显示,就诊、住院的受访居民平均年龄分别为59.76岁、62岁,年龄均较高;整体受教育程度偏低,在小学以下至小学毕业之间;自评健康水平均处于“一般”情况以下,81.98%、84.66%患有慢性病。
(3)家庭特征,包括户籍类型、家庭规模(共同居住的家庭成员数)、家庭年收入等。其中,问卷受访者的城乡户籍比为1.12∶1、1.40∶1,略有差异,但不影响研究结果。
(4)医疗机构特征,包括医院产权、距离及交通时间等。
(5)医疗支出,包括消费者应支付医疗机构的医药费用总额(不扣除可报销部分,住院模型含住院费用)、就医的额外支出(如患者及家属往返医院交通费以及住院时家庭成员的伙食费、陪护的住宿费等)及医疗费用的自付比例等。以上涉及费用的变量均取对数。
(6)医疗保障,主要考察是否参保对中老年群体就医行为的影响。
1.3.2 多重共线性检验
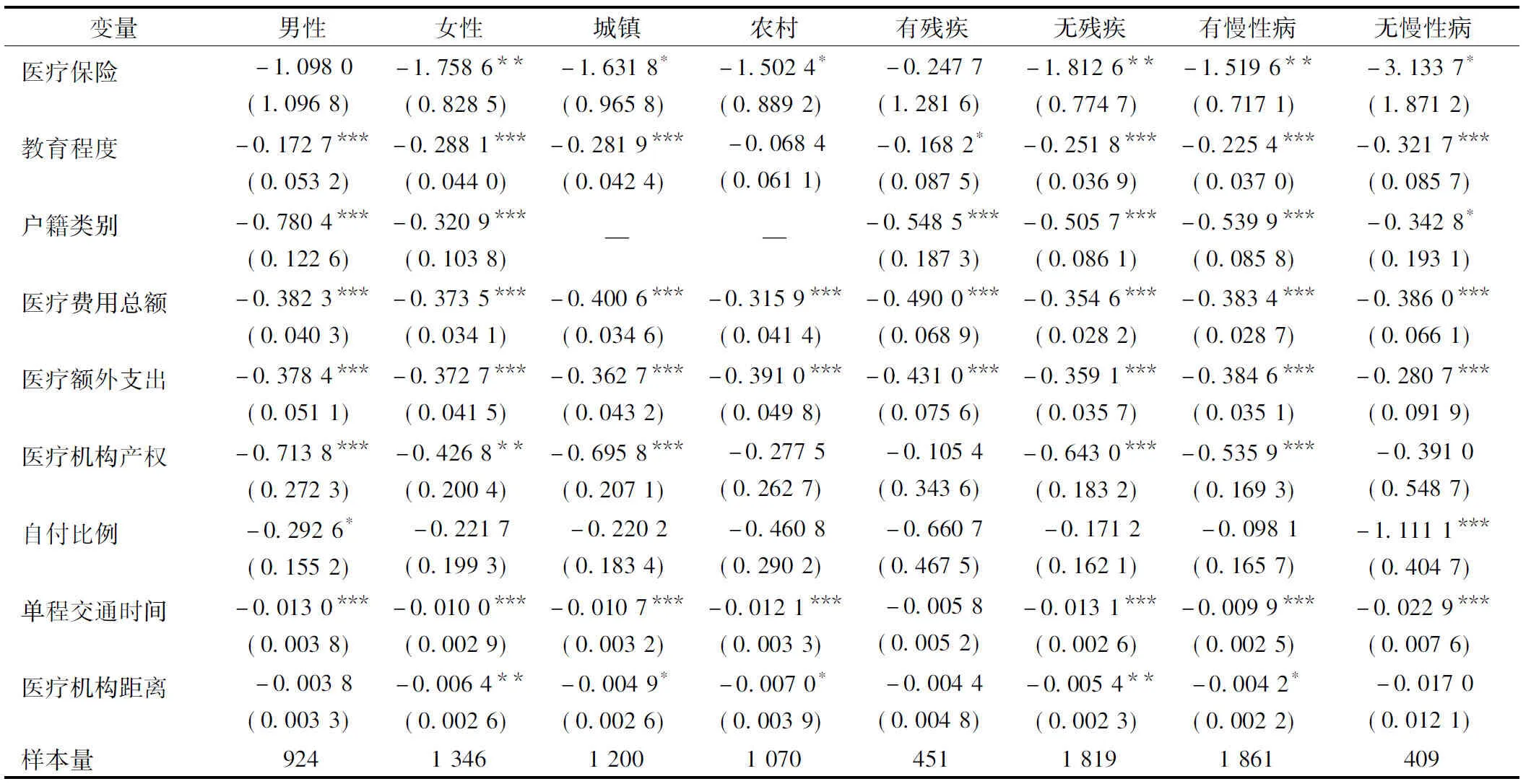
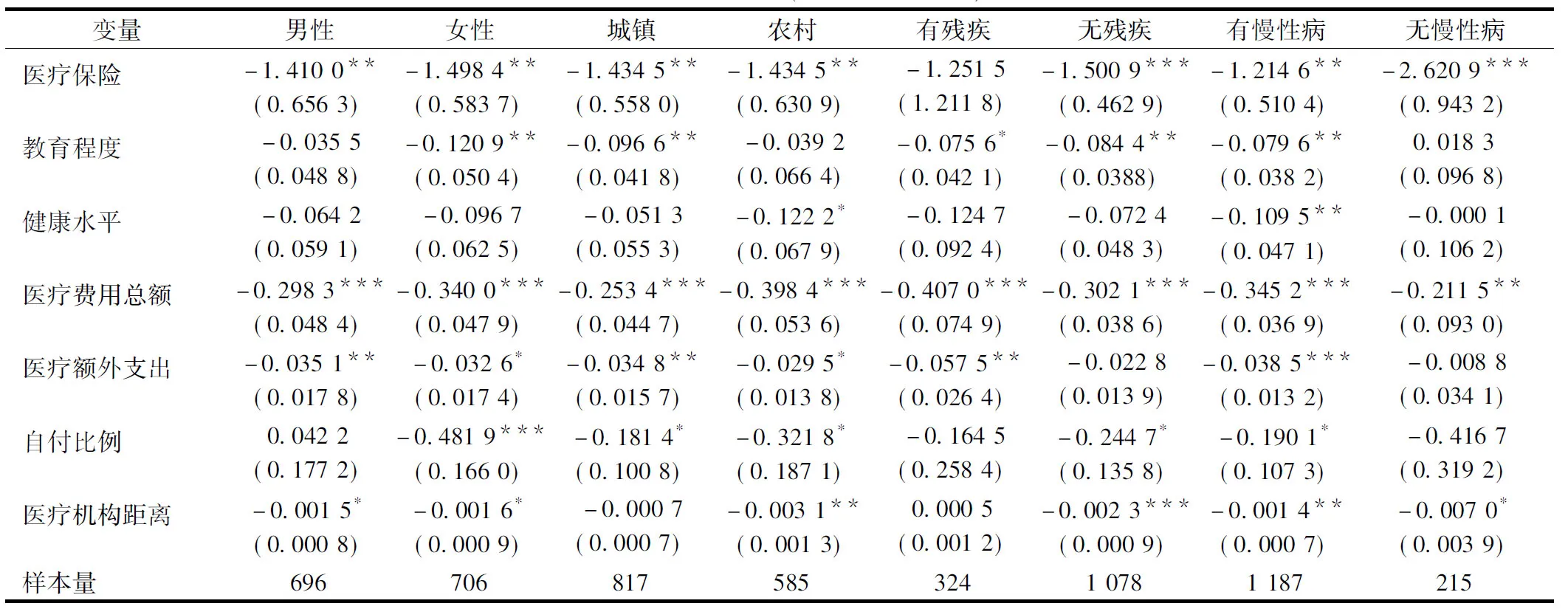
解释变量的互不相关、相对独立是模型的基本假设之一。本研究通过Stata软件对两个模型进行简单的线性回归,并利用方差膨胀因子(Variance Inflation Factor)检验解释变量的多重共线性。方差膨胀因子是测量多重共线性的常用指标,根据判定标准,0 1.3.3 内生性的考察 由于居民对健康风险的预期等均有可能影响医疗消费者的实际参保行为,从而使相应的估计系数有偏。故医疗保险有可能与随机误差项之间存在相关性,是模型的一个内生解释变量。而本文对内生变量及工具变量的考察主要参考借鉴已有的相关研究,选取“同社区(村)参加医疗保险的住户比例”作为中老年个人是否参加医疗保险的工具变量。在现实生活中,中老年个人是否参保与同社区(村)的住户参保率是密切相关的,通常情况下,同社区(村)的住户参保率高,个体参保的概率也相对较高;但同社区(村)住户的参保率一般不会对中老年个体的就医行为产生重要影响。因此,可以认为,同社区(村)的住户参保率与解释变量“医疗保险”是高度相关的,而与随机误差项不相关,满足工具变量的应用条件。 运用Stata软件对消费者基层就诊、基层住院两种情形进行Probit模型、IVprobit模型的回归估计,结果详见表2,下文将对两种情形分别展开讨论。 注:(1)*P<0.1,**P<0.05,***P<0.01;(2) 括号内为标准误。 2.1 基层就诊模型 2.1.1 Probit模型与IVprobit模型估计结果的比较 使用工具变量方法后,医疗保险的回归系数绝对值从0.132 0上升到1.528 1,前后的显著性也存在明显差异。而IVprobit模型的外生性Wald检验的结果显示,卡方值为5.00,P值为0.025 4,在5%的显著性水平下,拒绝医疗保险是外生性变量的原假设,认为模型存在内生性问题。因此,本文将更关注就诊选择模型的IVprobit回归结果。 同时,Newey两阶段估计结果显示,模型第一阶段回归的F值大于10,并且同社区(村)的住户参保比例对中老年个体参加医疗保险有显著影响(P=0.000),说明模型不存在弱工具变量的问题。此外,由于IVprobit模型的内生变量、工具变量均只有1个,属于“恰好识别”,不存在“识别不足”、“过度识别”问题。 2.1.2 IVprobit模型回归结果的分析 在就诊选择模型中,教育程度、户籍类别、医药费用总额、医疗额外支出、自付比例、单程交通时间、医疗机构产权、医疗机构距离、医疗保险等具有统计学的显著性。 个体特征方面,教育程度越高的中老年人越不会选择基层就诊,这可能是因为较高学历的中老年人,其社会地位、收入水平也较高,更倾向享受更为优质的医疗服务。此外,有研究指出,文化程度较低的中老年居民倾向于基层就诊的原因在于医疗服务信息的严重不对称,担心过度医疗导致医药费用增加。[14] 家庭特征方面,农村中老年居民基层就诊的概率大于城镇中老年居民。正如对我国城乡居民就医选择差异的调查结果表明,城镇居民的就医选择倾向于医疗技术水平较高、硬件条件优越的大中型医院,而农村居民更倾向服务态度良好的医疗机构。[15]这主要受城乡二元化的医疗资源配置方式影响,城镇的医疗服务设施配套齐全,但各级医疗机构的服务异质化也更加明显,加上城镇居民收入水平较高、掌握医疗信息更为便利,故城镇居民相对农村居民更倾向选择高级别医疗机构就医。 医疗机构特征方面,就诊公立医疗机构的中老年患者更倾向于高层级医院。由于我国目前大部分医疗资源集中在城市的公立大中型医院,它们凭借软硬件优势占据医疗服务市场的垄断地位,更容易吸引消费者就医。而基层公立医院获取优质医疗服务的成本更高,服务的价格优势往往难以发挥。[16]此外,与一些学者的研究结果一致,医疗机构距离消费对就医决策有显著影响,距离较近、交通时间较短的医疗机构更容易吸引消费者就医。[17] 医疗支出和医疗保障方面,医药总费用、医疗额外支出、自付比例越高,中老年消费者越不会选择基层就医。正如国外学者的实证分析表明,医疗费用和预算约束是影响消费者就医选择的最重要的因素。[18]而是否参保对中老年群体的基层就医行为也有显著影响,有医疗保险的中老年群体比无医疗保险的中老年更倾向于高层级医疗机构就诊。有研究指出,这是因为医疗保险降低了中老年群体对实际医疗费用的心理预期,促使有医疗保险的中老年群体寻求更优质的医疗服务。[19] 2.1.3 稳健性检验 在工具变量回归的基础上,对模型进行分群体检验。本文按户籍类型、性别、是否有慢性病、是否残疾等取值为0和1的虚拟变量划分群体,检验结果见表3。可以看出总体回归结果是稳健的:(1) 教育程度、户籍类别、医药费用、医疗额外支出、医疗机构产权、单程交通时间、医疗机构距离、医疗保险等变量对各类中老年群体基层就医选择的影响与总体回归基本一致,只是显著性略有差异,如医疗保险对残疾中老年人群的基层就医选择没有显著影响,但对无残疾人群的基层就医选择有显著影响。(2) 自付比例只在男性群体、无慢性病群体的分类回归模型中具有显著影响性,而对其它中老年群体基层就医选择无明显影响,解释能力较弱。 2.2 基层住院选择 2.2.1 Probit模型与IVprobit模型估计结果的比较 IVprobit模型与简单Probit模型相比,医疗保险相关系数的绝对值从0.489 2上升到1.474 4,显著性也有所变化。工具变量法的外生性Wald检验的结果显示,卡方值为7.15,P值为0.007 5,在5%的显著性水平下,认为模型存在内生性问题。因此,文章更关注中老年群体基层住院选择中工具变量法的回归结果。 同时,Newey两阶段估计结果显示,一阶段回归后的F值大于10,同社区(村)的住户参保比例对中老年个体参加医疗保险有显著影响(P=0.000),不存在弱工具变量问题,且模型“恰好识别”。 2.2.2 IVprobit模型回归结果的分析 在基层住院模型中,教育程度、自评健康水平、医药费用总额、医疗额外支出、自付比例、医疗机构距离、医疗保险等具有统计学的显著性。对比基层就诊选择模型,可以看出: 个体特征方面,自评健康水平对中老年群体的基层住院决策有显著影响。自评健康水平高的中老年倾向于高层级医疗机构住院。这可能是由于自评健康水平高的中老年人对健康存量有更高的需求和期望,也愿意对健康进行更大投资、选择更高水平的医疗机构。 同时,基层住院模型较基层就诊模型而言,户籍类别、医疗机构产权、单程交通时间等变量并没有对中老年群体的基层住院行为产生显著影响。 2.2.3 稳健性检验 同样对基层住院选择模型进行分群体检验,可以看出总体回归结果是稳健的:(1)教育程度、医药费用总额、医疗额外支出、自付比例、医疗机构距离、医疗保险等变量虽然显著性各有差异,但对分群体检验结果与总体回归基本一致。各变量对不同中老年群体的显著性差异见表4。(2) 自评健康水平仅对农村及有慢性病中老年群体的基层住院行为具备显著性,而对其它中老年群体基层就医选择无明显影响,解释能力较弱。 表3 稳健性检验(基层就诊模型) 注:(1)*P< 0.1,**P<0.05,***P<0.01;(2) 括号内为标准误;(3) 该表只列出总体回归中显著性变量的回归结果。 表4 稳健性检验(基层住院模型) 注:同表3。 3.1 结论 本文在Probit模型的基础上,通过工具变量法和分群体回归检验,实证分析了影响我国以城乡中老年群体为代表的医疗消费者基层就诊、住院的影响因素,研究表明: (1)个体特征方面,教育程度、自评健康对中老年群体的基层就医有显著影响。这实际上表明了消费者医疗需求对基层就医决策的影响。随着我国居民生活水平的提高,高学历、健康状态较好的中老年群体对优质医疗服务的需求和期望也日益增加,在基层医疗服务能力不足的情况下,其基层就医的概率大大降低了。 (2)家庭特征方面,户籍类别对消费者基层就诊有显著影响。分析表明,城镇中老年人群到高等级医疗机构就医的概率大于农村。究其原因,一方面是城镇居民有更高的医疗消费能力,另一方面是因为我国优质医疗服务资源不仅在城乡分布不均,在城市的纵向失衡问题也相对农村更加严重。 (3)医疗机构特征方面,医疗机构产权、距离和单程交通时间对消费者基层就医有显著影响。公立医疗机构的消费者更容易选择高层级医疗机构,这是由公立医疗机构的纵向差距导致的。而距离和单程交通时间的显著性表明了消费者倾向于到距离和耗时较短的医疗机构就医。 (4)医疗支出和医疗保障方面,医药费用总额、医疗额外支出、自付比例和医疗保险对消费者基层就医有显著影响。在医疗支出较高情况下,消费者更愿意选择大中型医院。而医疗保险在减少消费者经济风险的同时,也可能过度释放消费者的医疗需求,促使居民在不必要条件下选择高层级医疗机构。有学者认为,现行医疗保险的费用分担机制还未能有效的引导消费者就医行为。[21] 3.2 建议 基于上述分析和总结,本文针对引导中老年群体的基层就医行为、落实“双诊制”建设提出以下政策建议:一是激发中老年群体基层就医主动性。中老年群体的实际就医需求很大程度上受到自身认知的影响,如对卫生政策、医疗服务信息的理解和掌握。因此,政府相关部门不仅要做足宣传工作,通过报纸、电视、网络等媒介宣传基层医疗服务的便利性、优越性,普及基本医疗知识、健康常识;更要针对高学历、健康状态较好的中老年居民,定期组织专门的教育活动,引导其形成经济、合理的就医观念。 二是大力发展基层医疗卫生机构。政府不仅要因地制宜,结合地区的环境因素、人口特征等,科学布局地理可及性高的基层医疗卫生机构;更要扭转城乡医疗资源分配不均及“倒金字塔”型资源配置的现象,如通过加大转移支付力度、购买基本医疗卫生服务等方式落实其对基层医疗卫生机构的投入责任,着力提高基层医疗卫生机构的服务能力。 三是理顺医疗服务价格。医疗支出对中老年群体的基层就医行为有至关重要的影响,必须从改进医疗服务价格体系入手,按照“总量控制、结构调整、有升有降、逐步到位”的原则,使我国的医疗服务可以在纵向上更加鲜明地凸显各级医疗服务在人力成本、服务项目复杂程度等方面的现实差异。以医疗服务价格机制为杠杆,方能有效引导中老年群体基层就医,推进分级诊疗制度建立。 四是优化基本医疗保险制度的费用分担设计。这要求我国的社会医疗保险制度改革,不仅要在保障力度上更大地向基层医疗卫生机构倾斜,更要建立、发展系统的医疗费用控制机制,引导居民基层就医。因此,我国应借鉴西方发达国家,积极采取扣除额、共付、最高共付额以及扣除与共付相结合等费用共担方式增强医疗消费者的费用意识,强化居民的基层就医行为。 [1] 国家卫生和计划生育委员会. 卫生计生统计月报[EB/OL]. (2015-07-17)[2015-08-15]. http://www.nhfpc. gov.cn/zwgkzt/yuebao1/list.shtml [2] Fleming D M. The European study referrals from primary to secondary care [J]. Thesis, 1993 (56): 1-75. [3] Faulkner A, Mills N, Bainton D, et al. A systematic review of the effect of primary care-based service innovations on quality and patterns of referral to specialist secondary care[J]. British Journal of General Practice, 2003, 53(496): 878-884. [4] Cathcart, Ginny. Primary care in the driver’s seat? Organizational reform in European primary care[J]. International Journal of Dental Hygiene, 2007, 5(4): 250-252. [5] 赵茜倩, 潘习龙. 深圳双向转诊的利益相关者分析[J]. 中国医院管理, 2010, 30 (9): 44- 45. [6] 徐长恩, 全世超, 周新朝, 等. 双向转诊下转难影响因素量化分析[J]. 中国卫生事业管理, 2009, 26(6): 373-375. [7] 吴玉韶. 中国老龄产业发展报告[M]. 北京: 社会科学文献出版社, 2014. [8] 国家卫生和计划生育委员会. 中国卫生和计划生育统计年鉴(2014)[M]. 北京:中国协和医科大学出版社, 2014. [9] Gertler P, Gaag V D J. The willingness to pay for medical care-evidence from two developing countries[J]. Journal of Health Economics, 1991, 10(2): 257. [10] Rivers D, Vuong Q H. Limited Information Estimators and Exogeneity Tests for Simultaneous Probit Models[J]. Journal of Econometrics, 1988, 39(3): 347-366. [11] 吴文强. 发达国家双向转诊制度建设的实践与借鉴[J]. 重庆交通大学学报: 社会科学版, 2015, 15 (3): 49-53. [12] 兰草. 截面、面板数据分析与STATA应用[M]. 武汉:武汉大学出版社, 2012. [13] 胡宏伟, 栾文敬, 李佳怿. 医疗保险、卫生服务利用与过度医疗需求——医疗保险对老年人卫生服务利用的影响[J]. 山西财经大学学报, 2015(5): 14-24. [14] 姚兆余,朱慧劼. 农村居民医疗机构选择行为及其影响因素研究——基于门诊就医和住院就医的比较[J]. 南京农业大学学报: 社会科学版, 2014(6): 52-61. [15] 郭云涛. 城乡居民的就医选择差异研究[J]. 医学与哲学, 2014(8): 40-42. [16] 陈祥槐. 公益导向的公立医院治理机制研究[M]. 北京: 经济科学出版社, 2013. [17] 陈清梅, 尹爱田, 韩志琰, 等. 山东省农村地区住院可分流病种患者就医机构选择研究[J]. 中国卫生经济, 2013, 32(7): 56-58. [18] Hoffman Catherine,Paradise Julia. Health insurance and access to health care in the United States[J]. New York Academy of Sciences Annals, 2008(1): 49-160. [19] 张帆. 农民工医疗保障与就医行为研究[J]. 北京航空航天大学学报: 社会科学版, 2013, 26(3): 6-14. [20] 王晓曼, 朱海珊. 广东省卫生人力资源现状及配置公平性分析[J]. 中国卫生事业管理, 2015, 32(1): 38-40, 50. [21] 宁满秀. 新型农村合作医疗部分负担制度对农户住院层级选择行为的影响研究[J]. 农业技术经济, 2014(1): 111-119. (编辑 刘博) Analysis on the influencing factors of primary health care choice in middle-aged and elderly population based on CHARLS data XUXiao-dan1,WUWen-qiang2 1.InstituteofEducation,XiamenUniversity,XiamenFujian361005,China2.SchoolofEconomicsandManagement,FuzhouUniversity,FuzhouFujian350116,China Properly guiding residents to choose the primary medical services is very important for establishing a dual referral system. Based on CHARLS data, an analysis for primary health care choice in the middle-aged and elderly residents is completed by using the Probit models, instrumental variables method and regression test in groups. The results show that individual and family characteristics, medical institutions, healthcare expenses and medical insurances and other multi-dimensional factors significantly impact on the individuals’ health care service choice. Based on the empirical analysis and discussion, the system should be strengthened through health education and publicity, primary medical institutions development, straightening out medical price system and accelerating insurance policy reform and other measures to guide the target residents through the primary health care services choice and develop the dual referral system. Dual referral system; Middle-aged and elderly population; Primary health care service; Probit model; Instrumental variables method 福建省社会科学研究项目(2012B021) 徐晓丹,女(1965年—),博士研究生,研究员,主要研究方向为社会保障、高等教育管理。 E-mail: 13600817304@163.com 吴文强。E-mail: wuwenqiang881020@163.com R197 A 10.3969/j.issn.1674-2982.2016.04.004 2015-09-15 2015-12-312 实证结果
3 结论与建议
