高危妊娠孕晚期脐动脉S/D值与胎儿综合生长发育情况的关系研究
2017-01-06程娟娟冉文军
程娟娟,冉文军
重庆市黔江中心医院 a.超声科;b.放射科,重庆 409000
高危妊娠孕晚期脐动脉S/D值与胎儿综合生长发育情况的关系研究
程娟娟a,冉文军b
重庆市黔江中心医院 a.超声科;b.放射科,重庆 409000
目的研究高危妊娠孕晚期脐动脉S/D值与胎儿综合生长发育情况的关系。方法选择2013年7月~2014年7月于我院产科治疗的40例妊娠期糖尿病孕妇(GDM组),63例妊娠期高血压孕妇(HDP组)及73例无并发症和合并症的孕妇(对照组)。记录各组孕妇的年龄、孕周、平均动脉压、孕35周后超声S/D值(妊娠晚期脐动脉收缩末期峰值/舒张末期峰值)、遗传病史及新生儿出生5 min的阿氏评分、身高、体重、胸围及头围,并计算张路指数(ZLI)及劳尔指数(RI),比较3组间上述数据的差异。结果S/D值与ZLI及RI均呈负相关。GDM组和HDP组孕妇脐动脉血流S/ D值均较相同孕周的对照组高,且HDP组孕妇血压控制的高低对S/D值、ZLI及RI均有影响,妊娠超过39周时S/D值有升高趋势,可能对胎儿及围产儿预后有不良影响。GDM组孕妇合并有糖尿病家族遗传史及HDP组孕妇合并有高血压家族遗传史会进一步影响围产儿的生长情况。新生儿体格发育参考标准中,ZLI较RI更能准确地评价新生儿的情况。高危妊娠孕妇在孕晚期(≥35周)是否以S/D=2.5为警戒值还有待大量人群数据验证。结论高危孕妇孕晚期脐动脉S/D值能反映胎儿宫内生长情况,总的S/D值与新生儿体格发育指数ZLI、RI均有相关性,表明S/D值有一定的预后作用,其中SD与ZLI的决定系数为SD与RI的一倍,表明ZLI与SD的相关程度较RI与SD更密切。因此,高危孕妇的孕晚期脐动脉S/D值可用于指导临床评估终止妊娠时胎儿的综合生长发育情况。
妊娠;糖尿病;高血压;彩色超声多普勒;新生儿
妊娠高血压疾病(Hypertension Disorder Complicating Pregnancy,HDP)为女性妊娠期特有的疾病,发病率在我国为9%,国外报道2%~8%[1]。妊娠期糖尿病(Gestational Diabetes Mellitus,GDM)是产科的另一种常见病,指在妊娠期首次发现或发生的糖代谢异常。各国报道的GDM发病率均有差异,近些年来,美国报道的GDM发病率上升了10倍,GDM一般发生于约2%~5%的怀孕妇女中。国外研究提示,亚裔是GDM发病的高危人群之一,比美洲白人女性有更高的患病率[1-2]。超声脐动脉血流分析是近年来了解胎盘功能、预测围产儿预后的一种有效的监护手段。脐动脉收缩期与舒张末期峰值血流速率比(S/D值)反映了被测动脉远端循环末梢的阻抗,搏动指数与阻力指数则分别反映了血管弹性和外周阻力的情况。正常妊娠时,随着妊娠的进展,胎盘绒毛血管增多,阻力逐渐下降,脐动脉S/D值、搏动指数和阻力指数也随之下降。异常妊娠组胎儿血流S/D值较正常妊娠组高,脐血流阻力增加,胎盘发育不良,胎盘功能降低[3-4]。胎盘通过脐血提供给胎儿的营养物质不足,容易导致宫内胎儿窘迫、胎儿宫内发育迟缓(Intrauterine Growth Retardation,IUGR)、羊水异常以及围产儿预后不良等[5]。本研究通过观察妊娠期不同组孕妇脐动脉血流变化,并随访其分娩结局,来探讨脐动脉超声S/D值的监测在高危孕妇孕晚期中的临床应用价值,指导临床评估终止妊娠时胎儿的综合生长发育情况。
1 材料与方法
1.1 研究对象
选择2013年7月~2014年7月于我院产科治疗的40例GDM患者,63例HDP患者及73例无并发症和合并症的孕妇(对照组),年龄为22~36岁,孕周≥35周。纳入标准:符合GDM及HDP的诊断标准,在入院后均采取相应的饮食控制及休息疗法,病情控制均较理想。排除标准:排除合并有重大疾病及依从性较低的患者。
1.2 研究方法
收集患者资料,采用Excel表格记录各组孕妇的年龄、孕周、平均动脉压(Mean Arterial Pressure,MAP)、遗传病史、孕35周后超声脐动脉S/D值和胎儿测量值及新生儿出生5 min的阿氏评分、身高、体重、胸围及头围。结果以平均数±标准差(±s)表示。
以张路指数(ZLI)及劳尔指数(RI)的各胎龄分类参考标准的第10~90百分位(参考实用新生儿体格发育参考标准[5-6])来进行新生儿分类,其中以ZLI为标准分类:早产儿0.74~0.99,足月儿0.92~1.08,过期儿0.93~1.10;以RI为标准分类:早产儿2.11~2.79,足月儿2.31~2.88,过期儿2.30~2.90。
血压分类:在HDP组中,以妊娠35周后孕妇的血压140/100 mmHg[7]为分界统计病例数,其中血压≥140/ 100 mmHg者共7人,收缩压≥140 mmHg且舒张压<100 mmHg者共24人;收缩压<140 mmHg且舒张压≥100 mmHg者共3人,血压<140/100 mmHg者共29人。
S/D值分类:以妊娠35周后孕妇的脐动脉S/D值=2.5为界值统计病例数,脐动脉为胎儿的主要供血血管,其血压波动将会影响胎儿的血供,故选用脐动脉进行测量。对照组中,S/D值均不超过2.5,故未行分类统计。其中GDM组中S/D≥2.5者共8人,S/D<2.5者共32人;HDP组中S/D≥2.5者共19人,S/D<2.5者共44人。S/D值测量时间为妊娠35周后到分娩前每周测量一次。
遗传史分类:以有无糖尿病(Diabetes Mellitus,DM)遗传史、高血压(Hypertension,HP)遗传史分类统计GDM组与HDP组的病例数。其中GDM组中两种遗传史皆有者共6人,有DM及无HP者共4人,无DM及有HP者共2人,均无者共28人;HDP组中两种遗传史皆有者共2人,有DM及无HP者共3人,无DM及有HP者共9人,均无者共49人。对照组由于选取病例多偏于无明显遗传,故未行统计分析。
孕周人群分类:以妊娠孕周≤36周、37~38周、≥39周分别划分各组的病例数,其中GDM组≤36周共5例,37~38周共19例,≥39周共16例;HDP组≤36周共9例,37~38周共30例,≥39周共24例;对照组≤36周共3例,37~38周共18例,≥39周共52例。
S/D值测量:运用多普勒超声脐动脉血流检测仪,探头频率为3~5 MHz,孕妇取半卧位,以血流仪探查近胎儿脐部的脐动脉,获得收缩期峰值一致的波形,并出现舒张末期最大血流速度的频谱图,冻结,测量孕35周后3个波形的脐动脉收缩期血流速率(S值)与舒张末期峰值(D值),自动计算出平均S/D值。当闻及典型的脐动脉血流及荧光屏上出现典型脐动脉血流波形3个,冻结波形进行分析。判定标准:孕36周S/D值≥2.5为异常,孕周每大一周S/D值下降0.1[8]。
1.3 统计学处理
采用SPSS 11.0软件进行统计分析,测量值采用均数±标准差(±s)表示,组间比较采用t检验,以P<0.05为差异有统计学意义。采用Pearson相关分析,并计算OR值。
2 结果
2.1 临床资料
本研究共选取了176例研究对象,病历资料完整,均可记录其分娩前及入院后的基本情况、B超检查及新生儿的体格测量结果。研究对象的临床特征,见表1。
GDM组与对照组比较:MAP、羊水指数及新生儿体重、胸围等均有显著性差异(P<0.05),其中,GDM组的MAP和羊水指数均较对照组数值偏高,而GDM组的新生儿体重和胸围均较对照组略微偏低。
HDP组与对照组比较:MAP、超声胎儿体重、头顶径、腹围和新生儿身长、臀顶长、体重等均有显著性差异(P<0.05),其中HDP组的MAP较对照组数值偏高,而超声胎儿体重、头顶径、腹围和新生儿身长、臀顶长、体重较对照组数值明显偏低。
GDM组与HDP组比较:MAP和胎儿超声腹围、新生儿对应实际体格测量(身长、臀顶长、体重、头围、胸围)均有显著差异(P<0.05)。其中胎儿超声腹围和新生儿对应实际体格测量(身长、臀顶长、体重数值、头围、胸围)比较,GDM组较HDP组数值明显偏高;而GDM组的MAP较HDP组数值偏低。
2.2 年龄与孕周的影响
各组的平均年龄及平均孕周,见表2。GDM组与对照组相比,平均年龄和平均孕周均有统计学差异(P<0.01);HDP组与对照组相比也有统计学差异(P<0.01),而GDM组与HDP组比较,无统计学差异。
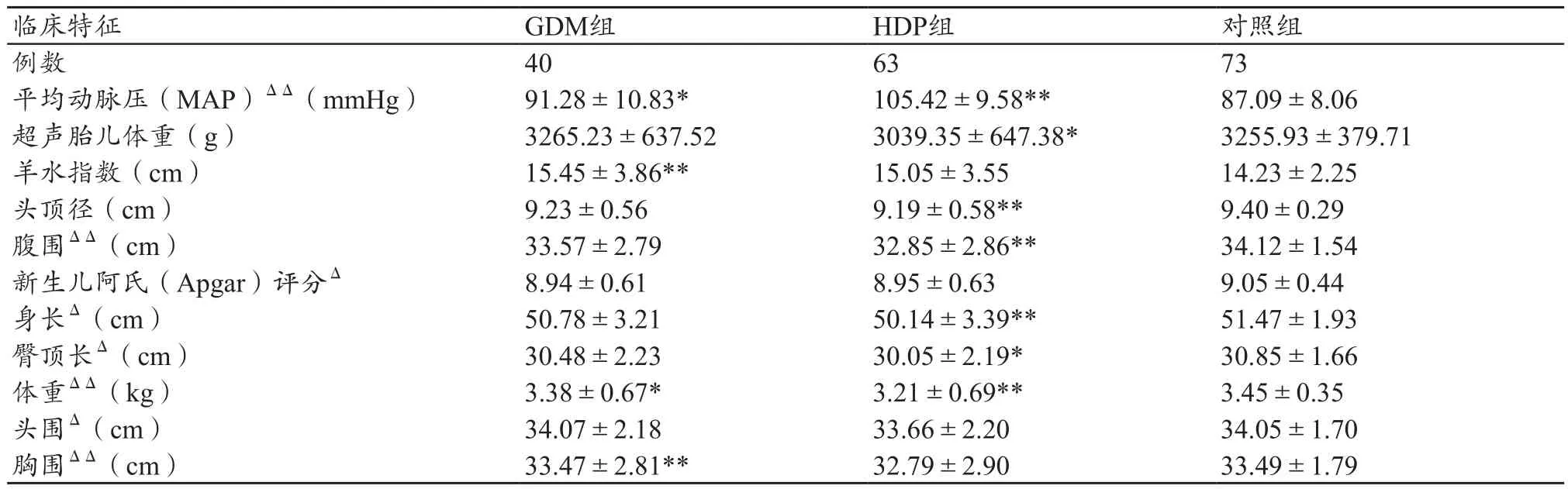
表1 研究对象的临床特征

表2 各组的平均年龄及平均孕周
2.3 脐动脉S/D值与ZLI及RI的相关性分析及差异性比较
GDM组、HDP组与对照组的脐动脉S/D值、ZLI及RI,见表3。经相关性统计学分析,发现总的S/D值与ZLI、S/D值与RI、RI与ZLI均显著相关,其中S/D值与ZLI在0.01水平为负相关,S/D值与RI在0.05水平为负相关,ZLI与RI在0.01水平为正相关。
SD与RI的回归方程为:y=2.791-0.118x,表示SD每增加1(单位),RI减少0.118(单位),决定系数(相关系数的平方)是0.023。
SD与ZLI的回归方程为:y=1.19-0.066x,表示SD每增加1(单位),ZLI减少0.066(单位),决定系数是0.047。
组内比较:① S/D值与ZLI、RI的关系:GDM组、HDP组及对照组均无显著相关;②ZLI与RI的关系:GDM组、HDP组及对照组均在0.01水平有显著相关,且均为正相关。
组间比较:① 组间S/D值的差异:GDM组与对照组、HDP组与对照组相比,均有统计学差异(P<0.05);GDM组与HDP组相比,无统计学差异;② 组间RI的差异:GDM组与对照组、HDP组与对照组、GDM组与HDP组相比,均无统计学差异;③ 组间ZLI的差异:HDP组与对照组、GDM组与HDP组均有统计学差异(P<0.01),GDM组与对照组相比,无统计学差异。

表3 GDM组、HDP组和对照组的脐动脉S/D值、ZLI、RI
2.4 血压分段研究
在HDP组中,以妊娠35周后孕妇的血压140/100 mmHg为分界,血压≥140/100 mmHg、<140/100 mmHg时的S/D值、ZLI及RI,见表4。不同血压组的S/D值、ZLI及RI均有差异(P<0.05)。
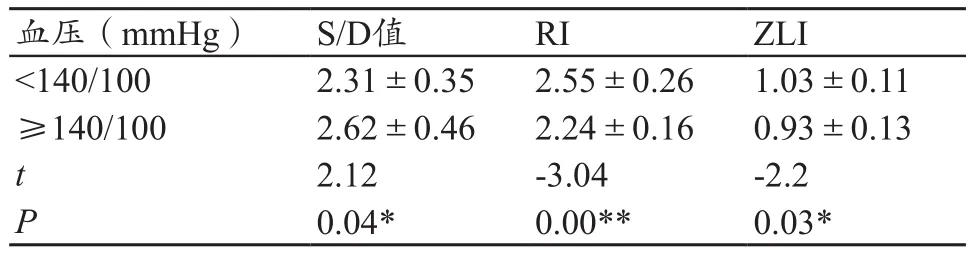
表4 以血压分类的HDP组内比较
2.5 S/D分段研究
以妊娠35周后孕妇的脐动脉S/D值=2.5为界值,GDM组与HDP组内S/D值<2.5、≥2.5时的ZLI和RI比较,见表5。对照组中,S/D值均不超过2.5,故未行统计学分析。
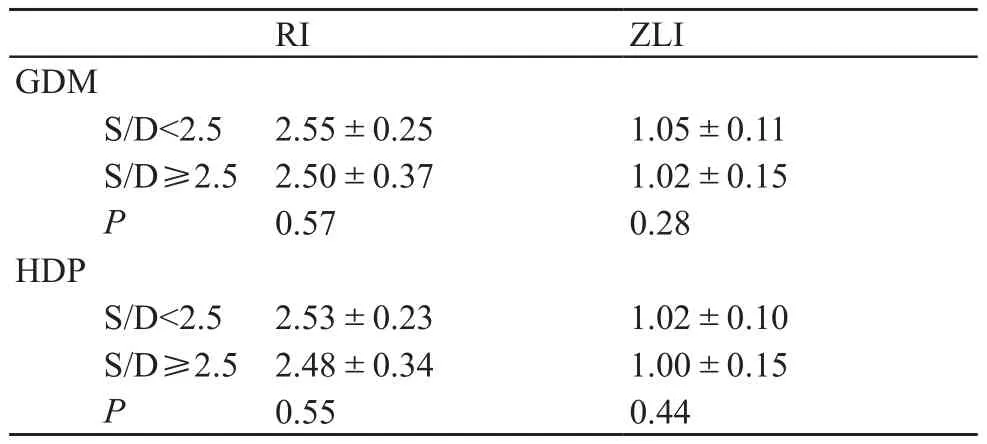
表5 GDM、HDP组内S/D分类的比较
2.6 高血压、糖尿病遗传史的影响分析
GDM、HDP组内HP、DM家族遗传史比较,见表6。HDP组中,HP及DM对S/D值、ZLI及RI均有影响。对照组由于选取病例多偏于无明显遗传,故未行统计分析。
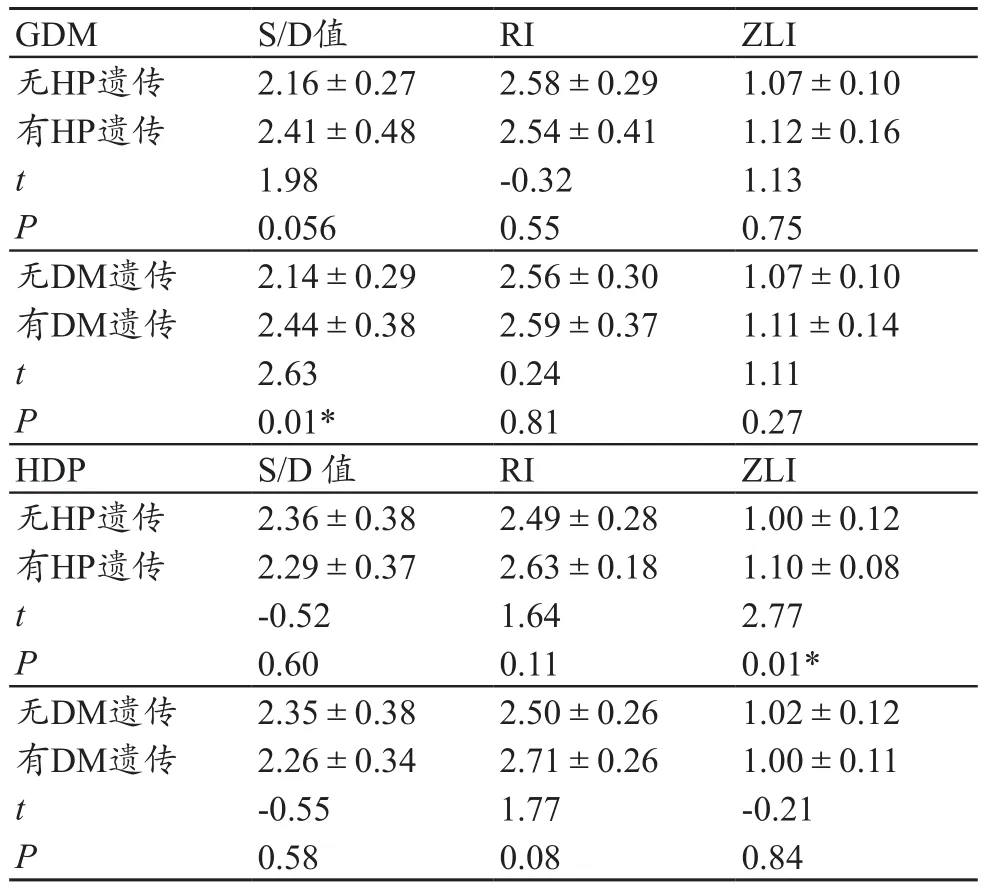
表6 GDM、HDP组内高血压、糖尿病家族遗传史比较
2.7 新生儿体格发育指数的真实性分析
以ZLI和RI的各胎龄分类参考标准第10~90百分位内来划分每组的新生儿人数,各组人数及百分比,见表7。从表中发现,各组新生儿人数分类比例总体趋势:足月>过期儿>早产。以ZLI作为新生儿体格发育指标的真实性评价:特异度(真阴性率)、漏诊率(假阴性率)、灵敏度、误诊率(假阳性率)和总符合率(准确度)分别为60.3%、57.3%、42.7%、29.7%和50%。以RI作为新生儿体格发育指标的真实性评价:特异度、漏诊率、灵敏度、误诊率和总符合率分别为75.4%、78.6%、21.4%、24.6%和43.8%。
2.8 不同孕周S/D值比较
以妊娠孕周分别≤36周、37~38周、≥39周时划分各组的S/D值直条分布图,见图1。可观察到随着妊娠进展,S/D值基本呈现下降趋势,且总的来看HDP组的S/D值升高较GDM组明显,但HDP组在39周后略轻度提升。GDM组与HDP组的S/D均值在≤36周、37~38周、≥39周时均>2.0,而对照组在37周以后,S/D值均值未超过2.0。其中HDP组的S/D均值在38周前下降较明显,而之后上升的幅度也较大,但未超过37周前水平。
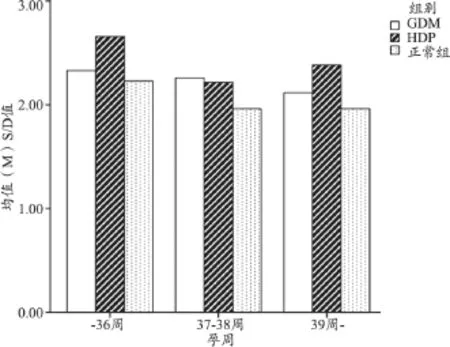
图1 GDM、HDP和对照组孕妇不同孕周时期的S/D值
以各组中每个孕妇的MAP为散点分布图中的一个圈点值,分别比较各组人群MAP的分布范围及集中趋势,见图2。HDP组的MAP主要集中在100 mmHg左右。3组的整体集中趋势:HDP组最高,GDM组稍低,对照组更低,而且对照组的集中范围相对密集。总体中最大的MAP也未超过150 mmHg。进一步对比3组的MAP均值高低,可以看出HDP组的MAP均值>100 mmHg,但未超过110 mmHg;GDM组与对照组的MAP均值在80~100 mmHg之间,且GDM组稍高于对照组。

表7 以ZLI、RI分类各组人数百分比(%)
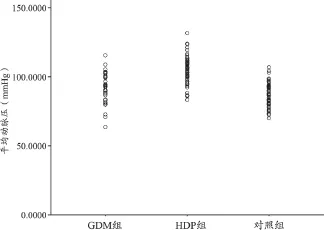
图2 GDM、HDP和对照组孕妇的平均动脉压分布
3 讨论
正常妊娠中晚期,胎盘绒毛及分支毛细血管阻力愈来愈小,脐动脉S/D值随孕周的增加逐渐降低,表明妊娠周数的增加与脐动脉S/D值呈负相关[9-10]。本研究中,组间S/D值的差异性比较:GDM组与对照组、HDP组与对照组相比,均有统计学差异,而GDM组与HDP组相比,无统计学差异。国外报道,GDM与HDP孕妇的彩色多普勒频谱均表现出舒张期血流速度减小,呈现“高阻力、低血流”的特征,且S/D值的变化较临床症状出现的早[11-13],因此GDM组与HDP组在S/D值表现上无明显差异。所有研究对象的S/D值与ZLI、S/D值与RI以及RI与ZLI均有显著相关,其中S/D值与ZLI、RI均呈负相关,ZLI与RI呈正相关,因此,随着孕妇脐动脉S/D值的升高,新生儿发育指数降低,分娩前胎儿宫内生长情况的评估差。本研究中,组内比较S/D值与ZLI、RI均无显著的相关性,ZLI与RI均呈显著正相关,这与各组研究对象的病例数及来源有限有关。
国内研究报道,脐血流测定对于HDP的预后更有意义[14]。有报道认为,对轻中度孕妇行抗高血压治疗后,孕妇自身的血压确实得到了改善,但是其后代相较更易成为低于胎龄儿[15-16]。本研究HDP组中以血压140/100 mmHg分界,比较S/D值、ZLI及RI均有显著差异,说明HDP孕妇孕晚期血压控制的高低情况对超声脐动脉S/D值及新生儿发育表现有明显影响。本研究选取的HDP例数有限,多数孕妇已采取了一定的方式控制病情,因此HDP组以血压140/100 mmHg进行区分有代表意义。
GDM与HDP都是有家族遗传倾向的异质性疾病,且前者受多基因遗传控制。本研究高危妊娠组中,GDM孕妇合并有糖尿病家族遗传史较无此遗传史者,脐动脉S/D值有差异,且前者S/D值偏高,RI及ZLI均无差异;HDP孕妇合并有糖尿病家族遗传史较无此遗传史者,S/D值及ZLI、RI均无差异。HDP组中有无高血压遗传史时,ZLI有差异,S/D值及RI均无差异;GDM孕妇合并有高血压家族遗传史较无此遗传史者,S/D值及ZLI、RI均无差异。高眉扬等[17]研究发现,HDP与人类白细胞抗原(HLA-DR4)基因异常表达有关,夫妻双方间此基因共享性几率增加,危险性也大大增高,符合单隐性纯合基因的易感性假设,因此高血压家族史对不同高危因素孕妇及后代的影响也存在差别。
高危妊娠组中,组间比较ZLI、RI的差异性,发现ZLI的差异表现较RI明显,所有比较结果RI均无差异;ZLI与S/D值的决定系数比RI与S/D值的高,提示ZLI与SD的相关程度更密切,因此,ZLI的总体表现比RI更具有参考意义。从本研究妊娠孕周分别≤36周、37~38周、≥39周时的直条分布图可发现,随着妊娠进展,总体S/D值基本呈现下降趋势,HDP组的S/D值变化幅度较GDM组明显,但HDP组在39周后略有轻度抬升。本研究表明,以S/D值=2.5为界值,分别比较GDM组及HDP组中的ZLI、RI,均无统计差异,对照组的S/D值均不超过2.5,故未行统计学分析。由于本研究各组例数有限,病例来源有所偏差,所以是否应以S/D=2.5为界划分高危妊娠孕妇超声脐血流值还有待进一步探讨。
综上研究结果,高危孕妇孕晚期S/D值能反映胎儿宫内生长情况,总的S/D值与新生儿身体指数ZLI、RI均有相关性,表明S/D值有一定的预后作用,其中SD与ZLI的决定系数为SD与RI的一倍,表明ZLI与SD的相关程度较RI与SD更密切,因此,高危孕妇的超声脐血流S/D值可用于指导临床评估终止妊娠时胎儿的综合生长发育情况。
[1] Eric A,Peter VD,Johannes J,et al.Pre-eclampsia[J].Lancet, 2010,376:631-644.
[2] Gilmartin AB,Ural SH,Repke JT.Gestational diabetes mellitus[J].Rev Obstet Gynecol,2008,1(3):129-134.
[3] Vambergue A,Nuttens MC,Goeusse P,et al.Pregnancy induced hypertension in women with gestational carbohydrate intolerance: the diagest study[J].Eur J Obstet Gynecol Reprod Biol,2002,102(1):31-35.
[4] 张珂,葛明珠,贺晶,等.脐动脉血流监测在妊娠期糖尿病孕妇中的临床意义[J].中华医学杂志,2008,88(5):317-319.
[5] 赵云,邹丽,林铤.妊娠中晚期子宫动脉血流阻力检测用于预测子痫前期的价值[J].中华妇产科杂志,2007,42(9): 625-627.
[6] 金汉珍,黄德珉,官希吉.实用新生儿学[M].北京:人民卫生出版社,2003:1036-1037.
[7] 葛新梅,谷强.妊娠高血压综合征患者血清皮质醇水平变化及临床意义[J].中国优生与遗传杂志,2013,10(8):83.
[8] 李丹玉,付锦华,张蕾.妊娠各周脐血流S/D值参考值范围及异常的病因分析[J].辽宁医学院学报,2013,34(2):55-56.
[9] Wong SF,Lee-Tannock A,Amaraddio D,et al.Fetal growth patternsin fetuses of women with pre-gestational diabetes mellitus[J].Ultrasound Obstet Gynecol,2006,28:934-938.
[10] 尚丽新,卢潭敏.妊娠期高血压疾病孕妇血及脐血中抑制素及表皮生长因子水平的变化[J].中华围产医学杂志,2006,41(8): 518-520.
[11] 陆桂月,黄亚绢.胰岛素抵抗与妊娠期高血压疾病相关性[J].中华围产医学杂志,2007,42(9):638-641.
[12] 林建华,梁阿娟.正常妊娠和妊娠期高血压疾病孕妇子宫动脉及其胎儿脐动脉血流动态变化规律的多中心研究[J].中华围产医学杂志,2010,45(8):583-587.
[13] 祝贺,赵艳晖.多巴胺13羟化酶基因多态性与妊娠期高血压疾病发病的关系[J].中华围产医学杂志,2006,41(6):384-386.
[14] 王晨虹,张铨富.基因多态性与妊娠期糖尿病研究进展[J].国外医学(计划生育/生殖健康分册),2007,26(5):268-271.
[15] Megia A,Gallart L,Fernandez-Real JM.Mannose-binding lectin gene polymorphisms are associated with gestational diabetes mellitus[J].Physiol Genomics,2004,89(10):5081-5087.
[16] Pfab T,Chen YP,Slowinski T,et al.Impact of genes related to immune tolerance and inflammation (tumour necrosis factoralpha,interleukin-6) on blood pressure,protein excretion and oedema in pregnancy[J].Hypertens,2005,23:2187-2191.
[17] 高眉扬,吴爱华.抗原加工相关转运体基因多态性及夫妻共享率与妊娠期高血压疾病的相关性[J].中华围产医学杂志,2006, 23(2):165-168.
Study on the Relationship between the Third Trimester Umbilical Artery S/D Value and Fetal Growth & Development in High-Risk Pregnancy
CHENG Juan-juana, RAN Wen-junb
a. Department of Ultrasound; b. Department of Radiology, Chongqing Qianjiang Central Hospital, Chongqing 409000, China
ObjectiveTo study the relationship between third trimester umbilical artery S/D (Systolic/ Diastolic Ratio) value and fetal growth & development in high-risk pregnancy.MethodsThe study was conducted in the hospital from July 2013 to July 2014, including 40 patients with GDM (Gestational Diabetes Mellitus), 63 patients with HDP (Hypertension Disorder Complicating Pregnancy) and 73 pregnant women without complications (Control Group). The age, gestational weeks, MAP (Mean Arterial Pressure), third trimester S/D ratio, genetic tendency, body index, height, weight and head circumference of neonatus and the Neonatal Apgar score were recorded, and ZLI (Zhang Lu Index) and RI (Raul Index) were calculated for comparison between three groups.ResultsS/D value was negatively correlated with ZLI and RI. The umbilical artery blood S/D value of GDM Group and HDP Group were higher than that of Control Group with the same gestational weeks, and the control of blood pressure level in HDP Group affected S/D value, ZLI and RI. The increased S/D value for pregnancy more than 39 weeks might have adverse effects on fetal and perinatal prognosis. GDM Group with a family history of diabetes and HDP Group with a family history of high blood pressure would further affect the perinatal growth. In reference with the standards of neonatal physical development, ZLI was more accurate than RI in evaluating the condition of the newborn. Whether S/D=2.5 was taken as the warning value for high-risk pregnancy in late pregnancy (over 35 weeks) remained to be validated through a large number of data.ConclusionThe late pregnancy umbilical artery S/D value of high-risk pregnant women refected the fetal intrauterine growth. The neonatal body mass index, ZLI and RI were correlated with the total value of S/D, which showed that the S/D value had a certain role in prognosis. The coeffcient of determination of SD and ZLI was two times of SD and RI, suggesting that ZLI and SD were more closely than RI and SD. Therefore, the umbilical artery S/D value of the pregnant women at high risk could be used to guide the clinical evaluation of fetal growth and development in the termination of pregnancy.
R445.1
A
10.3969/j.issn.1674-1633.2016.07.011
1674-1633(2016)07-0036-05
2016-01-13
2016-02-23
冉文军,副主任医师。主要研究方向为骨关节系统、腹部影像诊断。
通讯作者邮箱:ranwenjun@sina.com
Key words: gestation; diabetes; hypertension; color Doppler ultrasound; neonatus
