经食道超声心动图在脊柱矫形手术中的应用进展
2017-01-04赵基鹏综述审校
赵基鹏 综述 王 军 审校
(北京大学第三医院麻醉科,北京 100083)
·文献综述·
经食道超声心动图在脊柱矫形手术中的应用进展
赵基鹏 综述 王 军*审校
(北京大学第三医院麻醉科,北京 100083)
脊柱矫形手术常发生严重的血流动力学紊乱,经食道超声心动图(transesophageal echocardiography,TEE)能直视心脏结构,评估心功能,在循环紊乱的诊断、鉴别诊断等方面较其他常规血流动力学监测手段具有独特优势,因此,其在脊柱矫形手术中的应用日益增多。本文就TEE在脊柱矫形手术患者血容量、心功能、气体栓塞3个方面的监测进展进行文献总结。
脊柱矫形手术; 经食道超声心动图; 血容量; 心功能; 气体栓塞
严重脊柱畸形患者常因神经受压导致感觉和运动功能障碍,并伴随胸腹腔解剖异常及心肺等功能受损[1]。患者生活质量低下,多需要手术治疗,以矫正畸形、减轻疼痛、改善心肺和神经功能[2]。然而,脊柱矫形手术创伤大、出血多[3],矫形过程可能会影响心功能[4],甚至有气体栓塞[5]等风险,围术期容易发生严重的血流动力学紊乱,甚至心跳骤停等恶性事件[6]。经食道超声心动图(transesophageal echocardiography,TEE)微创并能直视心脏结构,评估心功能,在循环紊乱的诊断、鉴别诊断等方面具有其他常规血流动力学监测手段所无法比拟的优势,因此,美国超声心动图协会建议将TEE应用于脊柱矫形等血流动力学不稳定的大型手术中[7]。近年来,随着科技的进步和经济实力的提高,越来越多的医疗机构将TEE应用于脊柱矫形手术中,为术中血流动力学的管理提供极大的帮助。本文就TEE在此类手术中应用于血容量、心功能与气体栓塞的检测做一综述。
1 血容量的监测
Yang等[3]对390例脊柱矫形手术的meta分析显示,平均出血量单纯后路手术为2639 ml(288例),前后路联合手术高达5850 ml(16例),脊髓损伤发生率达2%。术中出血多和(或)补液不足可造成绝对低血容量。一过性脊髓损伤可造成相对低血容量。正常情况下,高级中枢对脊髓神经元有易化作用,使脊髓神经元处于阈下兴奋,外周小血管处于一定的紧张状态,维持一定的血压。脊髓损伤后脊髓神经元失去高级中枢的支配,处于无反应状态,脊髓灰质侧柱的中间外侧核交感神经节前纤维传出冲动减少,交感缩血管张力降低,外周血管扩张,造成相对低血容量[8]。血容量不足或补液过度都会对患者造成不良影响[9],因此,脊柱矫形手术血容量的管理至关重要。
目前,用于脊柱矫形手术中血容量的监测指标主要是肺动脉导管监测的肺动脉楔压(pulmonary arterial wedge pressure,PAWP),中心静脉导管(central venous catheter,CVC)监测的中心静脉压(central venous pressure,CVP),分别反映左、右心室前负荷及循环血容量。然而,由于心室内压力和容量并不总是存在线性关系,因此,PAWP、CVP不能准确反映血容量[10]。脊柱矫形手术具有其特殊性,患者处于俯卧位,胸内压增加导致PAWP、CVP增加,此种情况下二者显然不能准确反映血容量,临床证据也提示PAWP、CVP用于脊柱矫形手术血容量的监测并不可靠[11]。
TEE能准确可靠、实时动态监测血容量。术中通过TEE肉眼观察心腔的充盈情况快速定性,也可定量测定血容量。临床上常在食管中段四腔心和二腔心切面获取血容量信息,描记舒张末期心内膜,超声软件系统自动计算左心室舒张末期容积(参考值男性67~155 ml,女性56~104 ml),也可在经胃中段短轴切面测量左心室舒张末期直径(参考值男性42~59 mm,女性39~53 mm),以判断容量状态[12]。由于心室容积个体差异较大,因此,动态观察其变化更具有临床意义。三维TEE半自动测量心室容积,具有实时、准确、可重复等优点并可观察容量反应性,较二维TEE更具优势[13]。
脊柱矫形手术使用TEE监测血容量的研究相对较少,但已有的文献报道提示其准确、可靠。Soliman等[14]将TEE和CVP用于12例脊柱矫形患儿(年龄5.5~18.0岁,平均12.96岁)血容量的监测,翻身俯卧位后患儿CVP增加(仰卧位8.7 mm Hg,俯卧位17.7 mm Hg),而左室舒张末期直径减小(仰卧位37.1 mm,俯卧位33.2 mm),俯卧位胸内压增加影响CVP的准确性而TEE则显示出较高的准确性;随后,Ceroni等[15]报道1例心脏移植术后患儿(年龄15岁)行脊柱矫形手术,估计出血量1500 ml,术中TEE实时监测心腔充盈情况,输入术中回收的自体血300 ml,术前储备的自体血1000 ml以及异体血1000 ml,患儿预后良好,TEE血容量监测的准确性再次得到证实。
2 心功能的监测
脊柱畸形患者随着畸形程度的加重,膈肌和腹腔脏器受压,胸腔容积缩小,影响心脏收缩和舒张功能[16]。患者心功能存在一定程度受损,尽管有些患者心功能处于代偿期,但围术期有失代偿的风险。因此,脊柱矫形围术期应注意心功能的监护。
Shephard等[17]提出理想的心功能监测设备应具备的特征:准确、迅速、费用低、使用简单、可重复、无并发症。然而,目前并不存在如此理想的监测设备。肺动脉导管间断热稀释法曾是临床测定心输出量的“金标准”,但其创伤大,准确性受较多因素的影响,而TEE在病因诊断方面更具优势。Bergman等[18]报道1例颈椎骨折急诊手术患者突发心房颤动、循环紊乱,术中TEE检查提示全心功能异常、主动脉瓣狭窄、左心耳血栓。
作为一种微创的心功能监测手段,TEE不仅可以肉眼法定性评估,而且可以定量测定心功能。舒张末期和收缩末期在食管中段四腔心和二腔心切面,描记左心室心内膜,超声软件系统自动计算每搏量(参考值36~82 ml/m2)、心输出量(参考值3.5~8.0 L/min)、射血分数(参考值55%~75%),在经胃中段短轴切面,系统可自动计算面积变化分数(参考值45%~80%)、内径缩短分数(参考值>30%)等反映心脏收缩功能指标。在食管中段四腔心切面,获取经二尖瓣的多普勒血流,系统自动计算左心室舒张早期与晚期血液流速比值(参考值1~2)、减速时间(参考值160~240 ms)等反映心脏舒张功能指标[12]。
Dharmavaram等[19]借助TEE前瞻性研究5种手术体位系统(表1)对俯卧位患者心功能的影响,Andrews、Wilson和Siemens体位系统对心功能的影响较大,而Jackson体位系统或恰当安放纵向垫枕对心功能的影响较小,更适于心功能受损患者脊柱矫形手术。在另一项包括30例患儿的前瞻性观察性研究中,TEE监测到翻身俯卧位导致患儿心指数降低0.5 L·min-1·m-2(降低18.5%),再次证实脊柱矫形手术俯卧位对患儿心功能的抑制[20]。
3 气体栓塞的监测
脊柱矫形手术中气体栓塞事件并不少见。一项系统回顾显示1978~2002年文献报道的脊柱矫形术中气体栓塞事件共22例[5]。俯卧位矫形术野与右心之间可能存在重力梯度,开放的静脉内压低于大气压,空气可能被吸入静脉,形成气体栓塞;当患者血容量不足,静脉内压降低,气体栓塞的发生率随之增加。脊柱矫形手术气体栓塞危险因素众多:腹部悬空、潮气量增加、大出血、控制性降压、低CVP、胸椎后凸等[5]。因此,临床上亟需气体栓塞监测的敏感工具。
Michenfelder等[21]对比各种气体栓塞检测方法的敏感性,69例坐位手术中22例共发生29次气体栓塞,心前区多普勒检出27例,CVC抽出气体22例,3例有明显症状(低血压、心动过速、紫绀等),经食道听诊发现3例;心前区多普勒敏感性高于经CVC抽气、 经食道听诊和临床症状(检出率分别为93%、76%、10%、10%)。一项包括600例坐位神经手术的回顾性研究显示,气体栓塞检出率TEE(25.6%)明显高于心前区多普勒(9.4%)[22]。
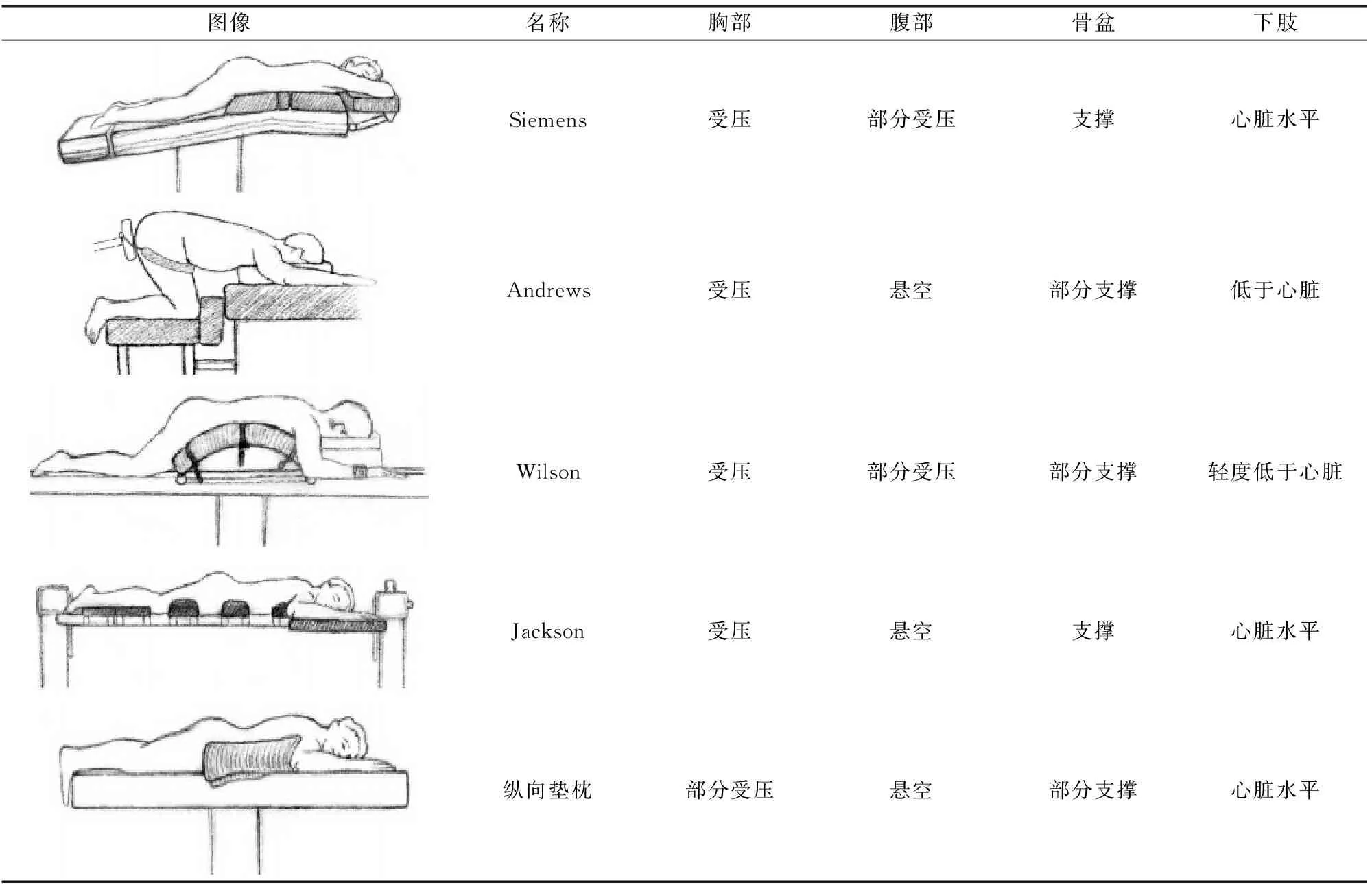
表1 脊柱手术常用的5种体位系统[19]
脊柱矫形手术患者气体栓塞的诊断,如果仅靠临床表现[血压骤降、呼气末二氧化碳分压和(或)脉搏血氧饱和度骤降]、心电图表现(心律失常或ST段改变、P波高尖等)[23],从CVC抽气[21]或术野观察到气泡亦或尸检确诊[5],灵敏度低且具有滞后性。脊柱畸形患者中心静脉解剖可能变异,CVC难以放置恰当,从CVC抽气并不灵敏[21]。经食道听诊常受到电刀等手术室噪音的干扰,准确性低[24]。心前区多普勒可以发现0.25 ml的气体,但俯卧位矫形手术放置位置不太理想,且患者肥胖影响其灵敏性[23]。TEE诊断气体栓塞阈值是0.02~0.19 ml/kg[23,25],是目前用于脊柱矫形手术气体栓塞监测的最佳工具。正常心腔在TEE上成像为液性暗区,脊柱矫形手术中若TEE显示心腔内出现颗粒状、空泡状或团块状透亮强回声信号,高度提示气体栓塞[26]。
4 总结与展望
TEE可准确反映血容量,定性定量判断心功能,敏感监测气体栓塞,在脊柱矫形手术的麻醉管理中具有明显优越性。尽管偶有食管损伤、上消化道出血等并发症(总发生率为0.2%)的相关报道,还需要操作者有一定的TEE相关理论水平和操作技能[27],但随着TEE的优势逐渐凸显,其在脊柱矫形等大型手术中的应用将愈发广泛,加之TEE设备不断走向便携化和智能化,未来TEE的临床应用前景将更加广阔。
1 Ailon T, Shaffrey CI, Lenke LG, et al. Progressive spinal kyphosis in the aging population. Neurosurgery, 2015,77 (Suppl 4):S164-S172.
2 Ailon T, Smith JS, Shaffrey CI, et al. Degenerative spinal deformity. Neurosurgery, 2015,77 (Suppl 4):S75-S91.
3 Yang C, Zheng Z, Liu H, et al. Posterior vertebral column resection in spinal deformity: a systematic review. Eur Spine J, 2015 Jan 20.
4 Jimenez N, Song K, Lynn AM. Hemodynamic instability during prone spine surgery in a patient with merosin-deficient congenital muscular dystrophy. Paediatr Anaesth, 2013,23(3):294-296.
5 Wills J, Schwend RM, Paterson A, et al. Intraoperative visible bubbling of air may be the first sign of venous air embolism during posterior surgery for scoliosis. Spine (Phila Pa 1976), 2005,30(20):E629-E635.
6 Skovrlj B, Motivala S, Panov F, et al. Fatal intraoperative cardiac arrest after application of surgifoam into a bleeding iliac screw defect. Spine (Phila Pa 1976), 2014,39(20):E1239-E1242.
7 Porter TR, Shillcutt SK, Adams MS, et al. Guidelines for the use of echocardiography as a monitor for therapeutic intervention in adults: a report from the American Society of Echocardiography. J Am Soc Echocardiogr, 2015,28(1):40-56.
8 Witiw CD, Fehlings MG. Acute spinal cord injury. J Spinal Disord Tech, 2015,28(6):202-210.
9 伊 敏, 么改琦, 朱 曦, 等.脉搏指示连续心排血量监测(PiCCO)在脓毒症休克患者血流动力学监测中的临床价值.中国微创外科杂志, 2013,13(3):202-205.
10 Reems MM, Aumann M. Central venous pressure: principles, measurement, and interpretation. Compend Contin Educ Vet, 2012,34(1):E1.
11 Ideno S, Yamada T, Takeda J. Anesthetic management of a patient with severe aortic stenosis undergoing spine surgery. Masui, 2013,62(6):721-723.
12 鞠 辉, 冯 艺,主译.围术期二维经食管超声心动图实用手册. 第1版.北京: 北京大学医学出版社, 2014.60-65,214-216.
13 Kanda H, Hirasaki Y, Iida T, et al. Effect of fluid loading on left ventricular volume and stroke volume variability in patients with end-stage renal disease: a pilot study. Ther Clin Risk Manag, 2015,11:1619-1625.
14 Soliman DE, Maslow AD, Bokesch PM, et al. Transoesophageal echocardiography during scoliosis repair: comparison with CVP monitoring. Can J Anaesth, 1998,45(10):925-932.
15 Ceroni D, Beghetti M, Spahr-Schopfer I, et al. Corrective surgery for idiopathic scoliosis after heart transplantation. Eur Spine J, 2001,10(5):454-457.
16 Fu J, Song K, Zhang YG, et al. Changes in cardiac function after pedicle subtraction osteotomy in patients with a kyphosis due to ankylosing spondylitis. Bone Joint J, 2015,97-B(10):1405-1410.
17 Shephard JN, Brecker SJ, Evans TW. Bedside assessment of myocardial performance in the critically ill. Intensive Care Med, 1994,20(7):513-521.
18 Bergman R, Shakil O, Mahmood B, et al. Major surgery, hemodynamic instability, and a left atrial appendage clot: what to do? J Cardiothorac Vasc Anesth, 2013,27(3):625-626.
19 Dharmavaram S, Jellish WS, Nockels RP, et al. Effect of prone positioning systems on hemodynamic and cardiac function during lumbar spine surgery: an echocardiographic study. Spine (Phila Pa 1976), 2006,31(12):1388-1394.
20 Brown ZE, Görges M, Cooke E, et al. Changes in cardiac index and blood pressure on positioning children prone for scoliosis surgery. Anaesthesia, 2013,68(7):742-746.
21 Michenfelder JD, Miller RH, Gronert GA. Evaluation of an ultrasonic device (Doppler) for the diagnosis of venous air embolism. Anesthesiology, 1972,36(2):164-167.
22 Ganslandt O, Merkel A, Schmitt H, et al. The sitting position in neurosurgery: indications, complications and results. a single institution experience of 600 cases. Acta Neurochir (Wien), 2013,155(10):1887-1893.
23 Mirski MA, Lele AV, Fitzsimmons L, et al. Diagnosis and treatment of vascular air embolism. Anesthesiology, 2007,106(1):164-177.
24 Lang SA, Duncan PG, Dupuis PR. Fatal air embolism in an adolescent with Duchenne muscular dystrophy during Harrington instrumentation. Anesth Analg, 1989,69(1):132-134.
25 Starczewska MH, Stach O, Kanski A. Will transoesophageal echocardiography become a standard tool for anesthetists to assess haemodynamic status during non-cardiac surgeries? Case report and literature review. J Ultrason, 2014,14(59):435-441.
26 Wang AZ, Zhou M, Jiang W, et al. The differences between venous air embolism and fat embolism in routine intraoperative monitoring methods, transesophageal echocardiography, and fatal volume in pigs. J Trauma, 2008,65(2):416-423.
27 Rebel A,Klimkina O,Hassan ZU.Transesophageal echocardiography for the noncardiac surgical patient. Int Surg, 2012,97(1):43-55.
(修回日期:2016-05-01)
(责任编辑:李贺琼)
Advances of Application of Transesophageal Echocardiography in Spinal Correction Surgery
ZhaoJipeng,WangJun.
DepartmentofAnesthesiology,PekingUniversityThirdHospital,Beijing100083,China
WangJun,E-mail:luckyoldhorse@sina.com
Spinal correction surgery; Transesophageal echocardiography; Blood volume; Cardiac function; Air embolism
A
1009-6604(2016)06-0554-04
10.3969/j.issn.1009-6604.2016.06.022
2016-01-25)
*通讯作者,E-mail:luckyoldhorse@sina.com
【Summary】 Severe hemodynamic disturbance often occurs in spinal correction surgery. Transesophageal echocardiography (TEE) can identify heart structure and evaluate cardiac functions, which has an unique advantage over other routine hemodynamic monitoring methods in the diagnosis and differential diagnosis of circulatory disturbance. Therefore, it is gaining popularity in spinal correction surgery. This review summarized advances of application of TEE in spinal correction surgery. Monitoring of blood volume, cardiac functions, and air embolism are mainly summarized in the review.
