肝母细胞瘤的CT表现与误诊分析
2016-12-29李向丽师志磊王飞
李向丽,师志磊,王飞
(河南省漯河市第二人民医院放射科,河南 漯河 462000)
肝母细胞瘤的CT表现与误诊分析
李向丽,师志磊,王飞
(河南省漯河市第二人民医院放射科,河南 漯河 462000)
目的:探讨肝母细胞瘤(hepatoblastoma,HB)的CT表现,分析误诊原因,提高对HB的认识和CT诊断符合率。方法:回顾性分析经活检或手术病理证实的6例HB患者的临床资料和CT表现。结果:肿瘤位于肝右叶5例,肝左叶1例,均为单发。CT平扫肿瘤均呈低等混杂密度,巨大肿瘤内可见多发裂隙状及不规则形更低密度区,3例可见斑点状、斑片状及环状钙化灶。增强扫描,肿瘤呈不均匀性轻中度强化,坏死或液化区呈裂隙状或不规则团片状,无强化。2例术前误诊为脓肿或囊肿类病变。结论:HB的CT表现具有一定的特征性,结合临床特点,有助于提高该病的诊断准确率,减少误诊的发生。
肝母细胞瘤;体层摂影术,X线计算机
肝母细胞瘤(hepatoblastoma,HB)是小儿最常见的原发肝脏恶性肿瘤,占儿童肿瘤的50%~79%[1-2],仅次于神经母细胞瘤及肾母细胞瘤,居第3位[3-4]。肿瘤多较巨大,术前定位、定性有一定困难,其CT表现有一定的特征性,对诊断有较大帮助。笔者回顾性分析经手术或穿刺病理证实的6例HB的临床资料和CT表现,分析误诊原因,旨在提高对该病的认识和CT诊断符合率。
1 资料与方法
1.1 一般资料收集我院2012—2015年经病理证实的6例HB患者的临床影像资料,男5例,女1例;年龄1.5~18岁,平均6.67岁,其中1~3岁4例。临床症状包括上腹部包块5例,腹胀5例,上腹部不适、纳差、发热3例。甲胎蛋白(AFP)升高4例,血清胆红素升高2例,谷丙转氨酶(ALT)、谷酰转肽酶(GGT)均升高2例,胆碱酯酶(CHE)降低,总蛋白(TP)、白蛋白(ALB)、白球比(A/G)均降低2例。
1.2 仪器与方法6例行上腹部CT平扫和多期增强扫描。采用Philips Brilliance 64排128层CT扫描,层厚5~10mm,层距5~10mm,扫描范围从膈顶至肝下缘。增强扫描对比剂使用欧乃派克(300 mgI/mL),剂量2 mL/kg体质量,静脉推注。不合作患儿检查前30 min给予10%水合氯醛5~10 mg/kg体质量口服。1.3图像分析所有图像均由2名副主任医师以上影像学专家共同评估,意见不一致时经协商达成一致。在平扫图像上主要观察病灶的位置、边缘、密度,有无钙化、坏死、出血,有无包膜、卫星灶,有无胆管扩张,有无乙肝及肝硬化背景等。增强扫描图像上,与周围肝组织相比较,判断病灶强化的方式、形态及均匀性,在延迟期图像上,判断肿瘤是否有假包膜。
2 结果
6例中位于肝右叶5例,肝左叶1例;病灶长径均>5.0 cm,最大径9.2 cm。均未见肝硬化、血管侵犯、肝内胆管扩张及周围卫星灶,1例伴肝门及腹膜后淋巴结转移。CT平扫均表现为巨大占位性病变,呈类圆形或不规则形分叶状,5例边界尚清,1例边界不清,呈低密度为主的混杂密度,内部均可见不同程度的裂隙状、放射状或不规则形更低密度区,3例可见斑点状及不规则形钙化灶;增强扫描肿瘤区实性成分及纤维间隔呈不均匀性渐进性强化,强化程度低于正常肝组织,坏死、囊变区未见明显强化(图2)。2例(均为男性,年龄分别为13、18岁)术前误诊,其中1例误诊为肝脓肿,另1例误诊为囊肿;均未见钙化灶。
3 讨论
HB是原发于肝脏的恶性胚胎源性上皮组织肿瘤,好发于5岁以下儿童,尤其是3岁以下,约66%的患儿在1岁内被发现,成人及年长儿极为罕见;常见于男性,男女比例(2~3)∶1[5-9]。本组4例发生于3岁以下,与文献报道相符。本组误诊2例,均为男性,年龄分别为13、18岁。HB病因不清,可能与母体接触致癌物质,如石油产物、油漆、色素等有关;也可见于Beckwith-wiedeman综合征的患儿,肝硬化不是致病因素[6]。HB组织学上分为上皮细胞型和上皮-间质混合型。上皮细胞型又可分为胚胎细胞型和胎儿细胞型[10]。早期症状隐匿,不易发现,可表现为贫血、腹胀、纳差、反复低热等。肝功能可以正常,且无皮肤及巩膜黄疸,但血清AFP明显升高。后期主要表现为右上腹包块、腹痛等,可伴有发热、食欲不振、体质量下降,呕吐及皮肤巩膜黄染等症状。实验室检查约90%的患儿AFP升高,且升高水平与疾病程度具有相关性;血清AFP已被用于该病的诊断、评价手术效果和预测复发[11]。分化很差的HB也可无AFP的升高。同时可有ALP、胆红素升高等肝功能损害的表现。本组4例AFP升高,占66.7%,而误诊2例,AFP均正常,且临床表现均有发热,体温最高达39.5℃,伴有恶心、呕吐且年龄又偏大,分别为13、18岁,在CT表现不典型的情况下,误诊为脓肿或囊肿类病变。
HB病灶多为单个巨大混杂密度肿块,多见于肝右叶[12-13],本组肝右叶5例,占83.3%;平扫边缘清楚或模糊,密度多不均匀,有裂隙状或不规则形更低密度区及囊样低密度区,部分有假包膜形成,病理上假包膜为受压的正常肝脏组织及反应性增生的胶原纤维。患者肿瘤内可见散在或聚集状钙化灶,多呈点状、弧线状、圆形或大块状,本组3例,占50.0%;增强扫描肿瘤实性成分及纤维间隔呈不均匀性渐进性强化,但强化程度低于周围正常肝组织,内部纤维间隔及包膜于增强扫描后显示更加清楚,出血、坏死、囊变区未见明显强化。邻近结构及脏器可见受压、推移,血管内瘤栓极少见。本组6例肿瘤外肝实质未见明显异常,未见肝硬化、血管侵犯、肝内胆管扩张及周围卫星灶。误诊2例,CT平扫病灶内均未见钙化,边缘较模糊,囊性低密度区较大;增强扫描可见间隔明显延迟强化,囊性坏死区较大且未见明显强化,仅见包膜和内部纤维间隔强化,局部可见迂曲血管影。文献[14]报道,肝占位性病变伴囊性变对诊断成人HB很有帮助。关于成人HB组织发生起源,目前尚存在争论,其发生机制可能为胚胎性细胞休止多年后发生的肿瘤性生长[15]。
HB应与以下疾病鉴别:①肝脓肿,CT平扫表现为呈圆形或椭圆形低密度占位性病变,密度均匀或不均匀,周围可有低密度水肿,与正常肝组织分界模糊,少数可见气体,形成气液平面;增强扫描病灶呈单环、双环甚至三环状强化,“环靶征”强化是其特征性表现。动态增强扫描动脉期病变周围肝组织出现楔形强化或环形一过性强化,而在延迟期消失,而HB无上述表现,另结合临床表现、实验室检查,持续观察治疗效果,不难鉴别。②原发性肝细胞癌,与HB的CT表现十分相似[16-17],且两者都可有AFP升高,但肝癌多见于成年人,儿童非常少见,肝癌常伴肝炎病史及肝硬化表现。肝癌肿块形态多不规则,瘤旁常见大小不等的子灶,且常见门脉癌栓。③肝转移瘤,尤其是与神经母细胞瘤肝转移鉴别,后者表现为大块结节融合灶侵占肝实质,有各种形态钙化,与HB相似。但转移瘤AFP不升高,尤其是神经母细胞瘤,血、尿中儿茶酚胺常升高,鉴别关键在于原发肿瘤病史。④与其他肝脏肿瘤鉴别,婴儿肝血管内皮细胞瘤常伴充血性神经衰竭,有出血倾向,不伴钙化。临床上AFP阴性。横纹肌肉瘤及间质错构瘤无AFP升高,且出血坏死少见,罕有钙化,发病年龄5~11岁,有助于鉴别。肝未分化胚胎性肉瘤需与囊性HB鉴别,前者发病年龄4~8岁,AFP阴性,CT表现为肝内单发的大囊腔,内含结节状或云絮状软组织密度影,可有厚薄不一的分隔,具有特征性,有助鉴别。
总之,CT平扫和增强扫描是诊断HB较重要的方法,结合临床表现及实验室检查等,对典型的HB诊断及鉴别诊断不难。年长儿也可发生HB,在各种表现都不典型时,应考虑本病。本研究不足:例数少,且缺少MRI表现,尤其是不典型囊性HB的MRI表现,需进一步积累病例,总结征象,以提高HB的诊断正确率。
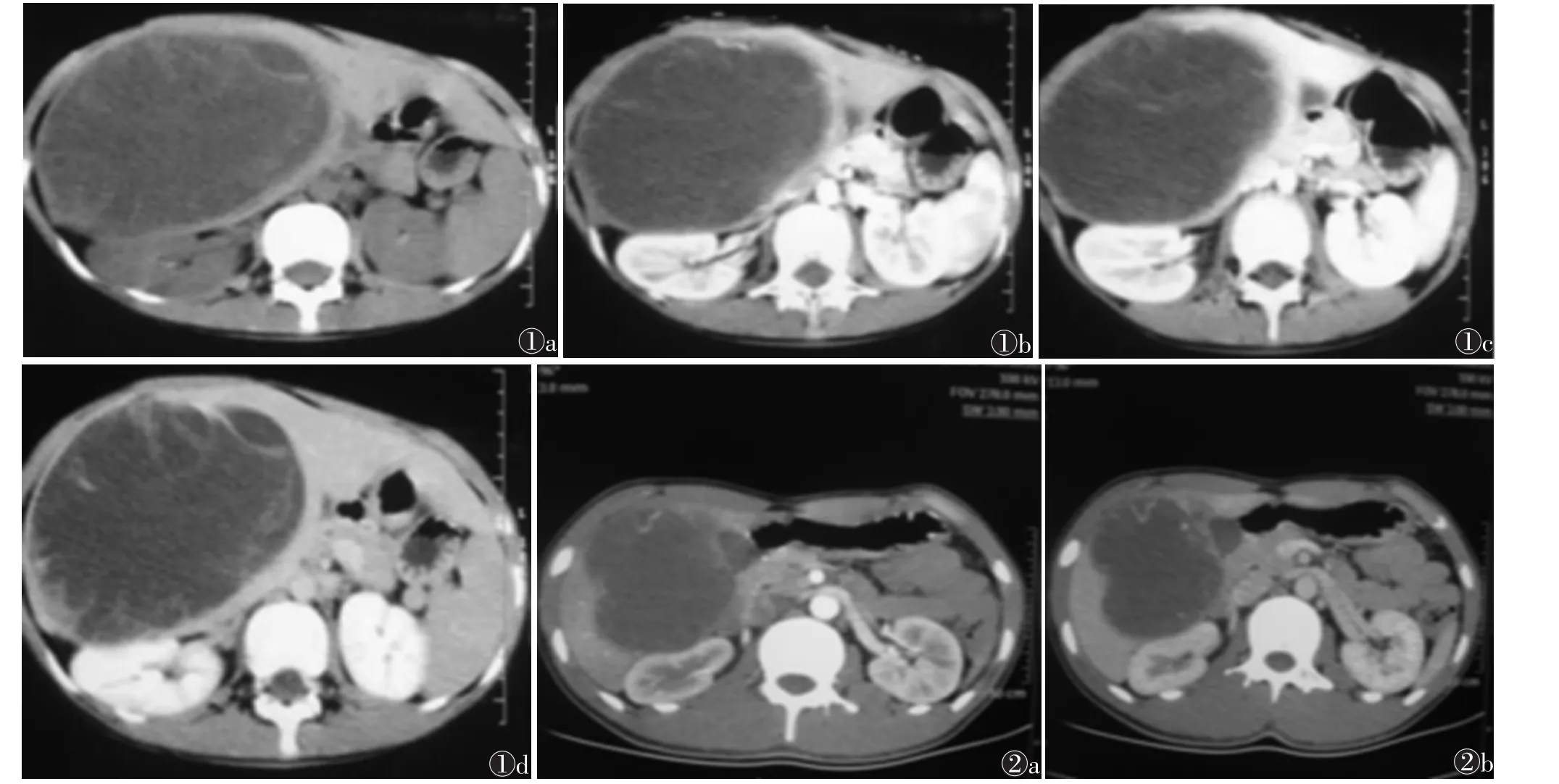
图1 男,13岁,误诊为肝囊肿图1a~1d分别为CT平扫及增强扫描动脉期、静脉期、延迟期图像,可见囊性变、假包膜及强化的迂曲血管影 图2男,18岁,误诊为肝脓肿图2a,2b分别为增强扫描动脉期和静脉期图像,可见囊性变及强化的迂曲血管影
[1]Emre S.Mekenna CJ.Liver lumors in children[J].pediatr transplant,2004,8:632-638.
[2]Roebuck DJ,Pelilongo C.Hepatoblastoma:An oncological review[J]. pediatr Radiol,2006,6:183-186.
[3]陈桂玲,顾海斌,高峰,等.儿童肝母细胞瘤的CT诊断及其临床应用价值[J].南京医科大学学报:自然科学版,2015,35(5):706-708.
[4]Isnak kc,chinz PR.Hepatoblastoma and hepatocarcinoma in infancy and childhood.Report of 47 cases[J].Cancer,2012,20:396-422.
[5]彭芸,徐赛英,祝秀丹.小儿肝母细胞瘤的CT诊断[J].中华放射学杂志,2001,35(9):689-692.
[6]李英丽,庄雄杰,吴秀蓉,等.成人肝母细胞瘤的CT表现[J].临床放射学杂志,2015,34(7):1090-1092.
[7]高明珠,孙国平,张从军.成人肝母细胞瘤一例[J].罕见疾病杂志,2011,18(6):45-56.
[8]张雷,庄雄杰.成人肝母细胞瘤一例[J/CD].中华临床医师杂志(电子版),2012,6(11):3153-3154.
[9]王鑫,于清太,景昱,等.肝脏多发局灶性结节性增生的MRI诊断[J].中华放射学杂志,2010,44(8):828-830.
[10]许乙凯,全显跃.肝胆胰脾影像诊断学[M].人民卫生出版社,2006:499-504.
[11]陈昆山,陈德基,黄晓明.婴幼儿肝母细胞瘤的CT、MRI诊断[J].现代医院,2011,11(8):61-62
[12]李新华,杨有优,邓德茂,等.儿童肝母细胞瘤的CT诊断[J].实用放射学杂志,2007,23(6):795-797.
[13]陈昆山,张靖,周少毅,等.婴幼儿肝母细胞瘤的CT诊断[J].现代医院,2010,10(10):72-73.
[14]Yamazaki M,Ryu M,Okazumi S,et al.Hepatoblastoma in an adult.A case report and clinical review of literatures[J].Hepatol Res,2004,30:182-188.
[15]刘红涛,季德刚,杨勇生,等.成人肝母细胞瘤一例[J].中外医学研究,2012,12(10):154-155.
[16]张铎,孟恒,韩向君,等.小儿肝母细胞瘤的影像学诊断[J].中国医学影像技术,2003,19(2):203-205.
[17]廖庆厚,吴仕强.小儿肝母细胞瘤的CT表现及临床应用价值[J].医学影像学杂志,2009,19(2):177-179.
2015-10-09)
10.3969/j.issn.1672-0512.2016.02.025
李向丽,E-mail:panlaili@sina.com。
