疏肝健脾方治疗功能性消化不良餐后不适综合征临床观察
2016-12-23陈昶洲顾志坚
李 莉,陈昶洲,从 军,顾志坚
(上海中医药大学附属曙光医院消化科,上海 200021)
疏肝健脾方治疗功能性消化不良餐后不适综合征临床观察
李 莉,陈昶洲,从 军,顾志坚
(上海中医药大学附属曙光医院消化科,上海 200021)
目的 观察疏肝健脾方治疗功能性消化不良餐后不适综合征的临床疗效。方法 将60例功能性消化不良餐后不适综合征(肝郁脾虚型)患者随机分入治疗组和对照组。治疗组予以中药疏肝健脾方,对照组予以多潘立酮片,疗程均为4周。通过中医症状积分量表、利兹消化不良问卷(Leeds dyspepsia questionnaire,LDQ)、水负荷试验和功能性消化不良生存质量量表(functional digestive disorder quality of life questionnaire,FDDQL)观察患者治疗前后临床疗效、临床症状、胃感觉功能和生存质量的变化。结果 两组临床疗效的分布比较,差异具有统计学意义(P<0.05),治疗组疗效明显优于对照组。两组中医症状积分和LDQ问卷积分均较治疗前明显改善(P<0.05),治疗组优于对照组(P<0.05);治疗组餐后饱胀、早饱、胸胁胀痛、疲乏无力、便溏等症状改善均优于对照组(P<0.05)。两组治疗后胃感知阈值和胃不适阈值均显著降低(P<0.05);治疗组治疗前后胃感知阈值和胃不适阈值差值显著大于对照组(P<0.05)。两组总生存质量均较治疗前明显提高(P<0.05),治疗组患者总生存质量的改善优于对照组(P<0.05); 治疗组患者日常生活、忧虑、睡眠、不适、健康感觉各单维度的改善均优于对照组(P<0.05)。结论 疏肝健脾方能有效缓解功能性消化不良餐后不适综合征(肝郁脾虚型)患者的临床症状,改善其胃感觉功能和生存质量。
功能性消化不良;餐后不适综合征;疏肝健脾方
功能性消化不良(functional dyspepsia,FD)是指具有胃和十二指肠功能紊乱引起的症状,经检查排除引起这些症状的器质性疾病的一组临床综合征。参照罗马Ⅲ标准[1],临床上FD有两个亚型,以餐后饱胀和(或)早饱为主要表现,称之为餐后不适综合征(postprandial distress syndrome,PDS);以上腹痛和(或)上腹灼热感为主要表现,称之为上腹痛综合征(epigastric pain syndrome,EPS),两型可有重叠。FD的各国总患病率为5.3%~20.4%[2],因消化不良症状就诊的患者约占消化专科门诊人数70%[3]。康信强等[4]对天津市部分居民的调查表明,FD的患病率高达23.29%。FD的发病机制尚未完全阐明,其病理生理学基础主要包括内脏高敏感性、运动功能障碍、胃酸分泌增加、幽门螺杆菌感染、精神心理因素等几个方面。由于FD的病因及发病机制仍不完全明确,疗效亦不佳,造成患者反复就医,严重者影响生活质量[5]及耗费大量的医疗资源。笔者临床上运用疏肝健脾方治疗PDS型FD(肝郁脾虚证)患者取得了良好的临床疗效,现报道如下。
1 临床资料
1.1 西医诊断标准 参照罗马Ⅲ标准[1]。
1.1.1 FD诊断标准 ①以下1项或多项:a.餐后饱胀;b.早饱感;c.上腹痛;d.上腹烧灼感。②无可以解释上述症状的结构性疾病的证据(包括胃镜检查)。以上两项必须具备。
1.1.2 PDS诊断标准 必须符合以下1项或2项:①发生在进平常餐量后的餐后饱胀,每周发作数次;②早饱感使其不能完成平常餐量的进食,每周发作数次。支持诊断的条件:①上腹胀或餐后恶心或过度嗳气;②可同时存在EPS。上述诊断前症状出现至少6个月,且近3个月符合以上诊断标准。
1.2 中医证候诊断标准 参照《消化不良中医诊疗共识意见(2009)》[6]。主症:餐后胃脘痞闷或胀痛,早饱,胸胁胀痛。次症:恶心,嗳气,每因情志不畅诱发或加重,食少纳呆,疲乏无力,便溏不爽,舌淡,苔薄白,脉弦。必须具备主症,且符合次症2项以上即可诊断。
1.3 纳入标准 ①符合西医诊断标准和中医证候诊断标准。②年龄18~65岁,男女不限。
1.4 排除标准 ①胃镜确诊糜烂性胃炎、中重度萎缩性胃炎、消化性溃疡、胃癌或疑似癌变者。②合并胆囊炎、胆石症、慢性肝炎、肝硬化、胰腺炎或消化道肿瘤者。③合并心、脑、肾、中枢神经及其他系统严重疾病患者。④妊娠、准备妊娠或哺乳期妇女。⑤精神疾病患者。
1.5 一般资料 所有病例均来源于2014年6月至2015年10月在上海中医药大学附属曙光医院消化科门诊就诊或病房收治的PDS型FD(肝郁脾虚型)患者。60例患者被随机分为治疗组和对照组。治疗组30例,其中男14例,女16例;年龄19~65岁,平均年龄(41.47±12.48)岁;病程0.8~22年,平均病程(6.03±4.39)年。对照组30例,其中男13例,女17例;年龄21~63岁,平均年龄(40.73±10.53)岁;病程1~20年,平均病程(5.75±3.90)年。两组患者年龄、性别、病程比较,差异无统计学意义(年龄:t=-0.246,P=0.807;病程:Z=-0.111,P=0.912;性别:χ2=0.067,P=0.795),具有可比性。
2 方法
2.1 治疗方法 治疗组采用疏肝健脾方,主方包括焦山楂、炒麦芽、茯苓、白芍各15 g,党参、炒白术、香附各10 g,柴胡、枳壳各9 g,陈皮、绿萼梅、炙甘草各6 g。每日1剂,水煎服,分两次服。对照组患者服用多潘立酮片,每日3次,每次1片。餐前30 min,口服。两组均治疗4周为1个疗程。治疗期间均停用其他治疗FD的药物。
2.2 观察指标
2.2.1 中医症状积分 参照《消化不良中医诊疗共识意见(2009)》[6]制定中医临床症状评分量表,对餐后饱胀、早饱、胸胁胀痛、嗳气、恶心、食少纳呆、疲乏无力、便溏进行计分。主症(餐后胃脘痞闷或胀痛,早饱,胸胁胀痛)根据严重程度按“无”“轻”“中”“重”分别计0、2、4、6分;次症(恶心,嗳气,食少纳呆,疲乏无力,便溏不爽)根据严重程度按“无”“轻”“中”“重”分别计0、1、2、3分。
2.2.2 利兹消化不良问卷(Leeds dyspepsia questionnaire,LDQ)[7-8]评分 LDQ是应用较广泛的评价消化不良的量表之一,该量表的敏感性达80%,特异性为79%,重测信度r=0.83,内在一致性比较好,可用于有效评价FD患者消化不良症状的严重程度。LDQ共有9个问题:上腹不适、胸骨后疼痛、反酸、吞咽困难、嗳气、恶心、呕吐以及早饱或餐后不适,每项包括2个子条目,即询问症状发生的频率和轻重程度,最后1个问题是问所有症状中最严重的那个。问卷总分从0到40分,分数越高表示消化不良症状越严重,分数越低则表示症状出现越少或越轻。治疗前后各填写1次。
2.2.3 胃感觉功能测评 采用水负荷试验[9],检查前1周内受试者未服任何影响胃肠道运动及胃感觉功能的药物;禁食12 h后,受试者饮37 ℃纯净水,10 s内饮完,共饮4 min。在饮水过程中初次出现上腹部有感觉(阻塞、膨胀等)时的饮水量表示胃的感知阈值。当受试者在4 min内,饮水出现明显持续无痛性中度上腹饱胀等不适时的饮水量表示胃不适阈值。当受试者在4 min内饮水出现重度上腹腹胀、胀痛、恶心、呕吐等不能耐受时,或饮水量达到1 300 mL时终止实验。治疗前后各检测1次。
2.2.4 生存质量测评 功能性消化不良生存质量量表(functional digestive disorder quality of life questionnaire,FDDQL)[10]含43个条目,该量表对患者的日常活动、忧虑、饮食、睡眠、不适、健康感觉、疾病控制以及压力8个领域进行评估。每个领域包括3~9个条目,总共43个条目,每个条目根据频率、程度、意愿度进行计分。治疗前后各填写1次。
2.3 临床疗效判定 参照《消化不良中医诊疗共识意见(2009)》[6]判定。痊愈:症状、体征消失或基本消失,症状积分减少率≥95%;显效:症状、体征明显改善,症状积分减少率≥70%,但<95%;有效:症状、体征好转,症状积分减少率≥30%,但<70%;无效:症状、体征无明显改善,甚或加重,症状积分减少率<30%。

3 结果
3.1 两组患者临床疗效比较 两组临床疗效的分布比较,差异具有统计学意义(P<0.05),结合平均秩次,可以认为治疗组疗效明显优于对照组。见表1。

表1 两组患者临床疗效比较
3.2 两组治疗前后中医症状积分和LDQ评分比较 治疗前两组中医症状积分和LDQ评分比较,差异均无统计学意义(P>0.05);与治疗前比较,两组治疗后中医症状积分和LDQ评分均显著降低(P<0.05);治疗组治疗前后中医症状积分和LDQ评分差值显著大于对照组(P<0.05)。见表2。
3.3 两组治疗前后临床症状评分比较 治疗前两组患者临床症状评分比较,差异均无统计学意义(P>0.05);与治疗前比较,对照组除了便溏评分外,其余症状评分均显著降低(P<0.05),治疗组所有症状评分均显著降低(P<0.05);治疗组治疗前后餐后饱胀、早饱、胸胁痛、疲乏和便溏评分差值均显著大于对照组(P<0.05)。见表3。
3.4 两组治疗前后胃感觉功能(胃感知阈值和胃不适阈值)比较 治疗前两组患者胃感知阈值和胃不适阈值比较,差异均无统计学意义(P>0.05);与治疗前比较,两组治疗后胃感知阈值和胃不适阈值均显著降低(P<0.05);治疗组治疗前后胃感知阈值和胃不适阈值差值均显著大于对照组(P<0.05)。见表4。
3.5 两组治疗前后生存质量比较 治疗前两组患者生存质量总分和各维度评分比较,差异均无统计学意义(P>0.05);与治疗前比较,对照组除了睡眠评分外,生存质量总分和其他维度评分均显著升高(P<0.05),治疗组生存质量总分和各维度评分均显著升高(P<0.05);治疗组治疗前后日常生活、忧虑、睡眠、不适、健康感觉和总分差值均显著大于对照组(P<0.05)。见表5。
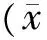
表2 两组治疗前后中医症状积分和LDQ评分比较±s)
注:与同组治疗前比较,*P<0.05;与对照组差值比较,#P<0.05。
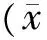
表3 两组治疗前后临床症状评分比较±s)
注:与同组治疗前比较,*P<0.05;与对照组差值比较,#P<0.05。
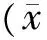
表4 两组治疗前后胃感知阈值和胃不适阈值比较±s)
注:与同组治疗前比较,*P<0.05;与对照组差值比较,#P<0.05。
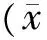
表5 两组治疗前后生存质量比较±s)
注:与同组治疗前比较,*P<0.05;与对照组差值比较,#P<0.05。
4 讨论
FD引起的PDS是消化科常见病、多发病,临床以餐后饱胀、早饱、嗳气、恶心等为主要表现,属中医学“胃痞”范畴。究其病因,多由于饮食不节、情志失调、内伤劳倦、体虚久病等所致。《杂病源流犀烛》云:“痞满,痞病也,本由脾气虚及气郁不能运行,心下痞塞填满。”FD患者多伴有精神心理的异常,研究表明,FD尤其是PDS常常伴有焦虑或抑郁[11]。抑郁恼怒、情志不畅则致肝失疏泄,肝气郁结,肝气横逆,乘脾犯胃;长期饮食不节、劳倦过度、体虚久病也均能引起脾胃虚弱,使脾胃升降无常,运化失职,导致餐后饱胀、早饱、嗳气、恶心等症发生。临床上肝郁脾虚证多见,病位主要责之于肝、脾、胃。其关键病机当属脾虚肝郁、肝脾不和。肝气横逆,可乘脾土,脾胃不健,土虚木贼,互为因果,终致脾虚肝郁气滞,日久可形成食积、血瘀、湿郁等病理产物。
笔者根据其病机,以疏肝健脾为法则,在柴胡疏肝散合四君子汤基础上拟疏肝健脾方,主方包括党参、炒白术、茯苓、柴胡、枳壳、白芍、陈皮、香附、绿萼梅、焦山楂、炒麦芽、炙甘草。方中以党参、茯苓、白术健脾益气,柴胡、白芍、香附、绿萼梅疏肝解郁,陈皮、枳壳、炙甘草行气和胃,焦山楂、炒麦芽消食调中。诸药合用,共奏健脾理气、疏肝和胃之功,使气机升降出入有序,脾胃纳化有司。现代药理学研究[12-13]表明,党参提取物具有保护胃黏膜的功能,柴胡皂苷有抗抑郁的作用。张静艳等[13]发现,柴胡皂苷能够作用于大脑海马区,抑制该区乙酰胆碱转移酶蛋白的表达,降低乙酰胆碱酯酶的活性,并减少该区神经细胞的凋亡,从而起到抗抑郁的作用。枳壳、白术、白芍、陈皮、山楂均对胃肠道运动功能具有一定的调节作用[14-15]。山楂、麦芽还能促进胃中消化酶的分泌,所含的蛋白酶、脂肪酸可促进肉食分解消化[15]。
本研究结果显示,两组临床疗效的分布比较,差异具有统计学意义(P<0.05),治疗组疗效明显优于对照组;两组中医症状积分和LDQ评分均较治疗前明显改善(P<0.05),治疗组优于对照组(P<0.05);治疗组餐后饱胀、早饱、胸胁胀痛、疲乏无力、便溏等症状改善均优于对照组(P<0.05)。本研究还采用FDDQL对生存质量进行评价。FDDQL是测定FD患者生活质量的特异性量表,其被广泛用于干预FD措施的疗效评价。Liu等[16]对中文版FDDQL进行评估,结果显示总Cronbach’s α系数为0.932,分半系数为0.823,总重测信度大于0.9,适合用于测量中国患者的健康状态。本研究结果表明,两组总生存质量均较治疗前明显提高(P<0.05),治疗组总生存质量的改善优于对照组(P<0.05)。治疗组患者日常生活、忧虑、睡眠、不适、健康感觉各单维度的改善均优于对照组(P<0.05)。本研究提示疏肝健脾方辨证治疗PDS的组方优势,尤其是在提高PDS总的生存质量和多个维度(忧虑、睡眠等方面)均优于西药吗丁啉。内脏感觉过敏是FD发病的重要机制之一。饮水负荷试验是快速安全、简单易行、非侵入性、符合胃肠生理的检测胃感觉功能的方法之一,且具有敏感、特异的特点,与电子恒压器相比,饮水负荷试验测定胃感觉功能方面具有较高的特异性、Kappa值和符合率,不仅方便准确、快速适用,且二者有良好的相关性[9]。水负荷试验检测中,治疗后治疗组较治疗前胃感知阈值和胃不适阈值明显提高(P<0.05),且优于对照组(P<0.05),提示胃感觉功能改善可能是疏肝健脾方治疗PDS的作用机制之一。
综上所述,疏肝健脾方能有效缓解PDS型FD(肝郁脾虚型)患者的临床症状,改善其胃感觉功能和生存质量。
[1]Halder SL,Talley NJ.Functional Dyspepsia: A New Rome Ⅲ Paradigm[J].Curr Treat Options Gastroenterol,2007,10(4):259-272.
[2]Tadayuki Oshima,Hiroto Miwa.Epidemiology of Functional Gastrointestinal Disorders in Japan and in the World[J].J Neurogastroenterol Motil,2015,21(3):320-329.
[3]Hiyama T,Yoshihara M,Matsuo K,et al.Treatment of functional dyspepsia with serotonin agonists: a meta-analysis of randomized controlled trials[J].J Gastroenterol Hepatol,2007,22(10):1566-1570.
[4]康信强,刘之武,谢蓓,等.天津市部分居民功能性消化不良的发病情况[J].中华消化杂志,2002,22(3):191-192.
[5]Aro P,Talley NJ,Agréus L,et al.Functional dyspepsia impairs quality of life in the adult population [J].Aliment Pharmacol Ther,2011,33(11):1215-1224.
[6]张声生,李乾构,汪红兵.消化不良中医诊疗共识意见(2009)[J].中国中西医结合杂志,2010,30(5):533-537.
[7]Moayyedi P,Duffett S,Braunholtz D,et al.The Leeds Dyspepsia Questionnaire: a valid tool for measuring the presence and severity of dyspepsia[J].Aliment Pharmacol Ther,1998,12(12):1257-1262.
[8]Mahadeva S,Chan WK,Mohazmi M,et al.Validation study of the Leeds Dyspepsia Questionnaire in a multi-ethnic Asian population[J].J Gastroenterol Hepatol,2011,26(11):1669-1676.
[9]李启祥,朱良如,侯晓华,等.饮水负荷试验测定胃感觉的临床研究[J].中华内科杂志,2004,4(3): 436-438.
[10]Chassany O,Marquis P,Scherrer B,et al.Validation of a specific quality of life questionnaire for functional digestive disorders[J].Gut,1999,44(4):527-533.
[11]Mak AD,Wu JC,Chan Y,et al.Dyspepsia is strongly associated with major depression and generalised anxiety disorder: a community study[J].Aliment Pharmacol Ther,2012,36(8):800-810.
[12]冯佩佩,李忠祥,原忠.党参属药用植物化学成分和药理研究进展[J].沈阳药科大学学报,2012,29(4):307-311.
[13]张静艳,张晓杰.柴胡皂苷对抑郁模型大鼠海马乙酰胆碱代谢及组织形态学影响的实验研究[J].齐齐哈尔医学院学报,2011,32(4):506-508.
[14]魏睦新.促胃肠动力中药研究概况[J].江苏中医药,2007,39(3):5-6.
[15]刘家兰,徐晓玉.山楂的药理作用研究进展[J].中草药,2009,40(S1):63-66.
[16]Liu FB,Jin YX,Wu YH,et al.Translation and psychometric evaluation of the Chinese version of functional digestive disorders quality of life questionnaire[J].Dig Dis Sci,2014,59(2):390-420.
Clinical Effect of Shugan Jianpi Prescription in Treatment of Functional Dyspepsia-Postprandial Distress Syndrome
LI Li, CHEN Chang-zhou, CONG Jun, GU Zhi-jian
(Department of Gastroenterology, Shuguang Hospital Affiliated to Shanghai University of Traditional Chinese Medicine, Shanghai 200021, China)
Objective To investigate the clinical effect of Shugan Jianpi prescription in the treatment of functional dyspepsia-postprandial distress syndrome (FD-PDS).Methods A total of 60 patients with FD-PDS (stagnation of liver qi and spleen deficiency type) were randomly divided into treatment group and control group. The patients in the treatment group were given the traditional Chinese medicine Shugan Jianpi prescription, and those in the control group were given domperidone. The course of treatment was 4 weeks for both groups. The TCM symptom scale, Leeds Dyspepsia Questionnaire (LDQ), water load test, and functional digestive disorder quality of life questionnaire were used to observe the changes in clinical outcomes, clinical symptoms, gastric sensory function, and quality of life after treatment.Results There was a significant difference in the distribution of clinical outcomes between the two groups (P<0.05), and the treatment group had significantly better clinical outcomes compared with the control group. Both groups showed significant improvements in TCM symptom score and LDQ score after treatment (P<0.05), and the treatment group had significantly better improvements than the control group (P<0.05). Compared with the control group, the treatment group showed significantly better improvements in the symptoms such as postprandial fullness, early satiety, distending pain in the chest and hypochondrium, lassitude, and loose stool (P<0.05). Both groups showed significant reductions in gastric perception threshold and gastric discomfort threshold after treatment (P<0.05), and the treatment group had significantly greater reductions after treatment compared with the control group (P<0.05). Both groups showed significant improvements in overall quality of life after treatment, and the treatment group had significantly better improvements compared with the control group (P<0.05). The treatment group showed significant better improvements in the subscales of daily life, anxiety, sleep, malaise, and health perceptions compared with the control group (P<0.05).Conclusion Shugan Jianpi prescription can significantly relieve the clinical symptoms and improve gastric sensory function and quality of life in patients with FD-PDS (stagnation of liver qi and spleen deficiency type).
Functional dyspepsia; Postprandial distress syndrome; Shugan Jianpi prescription
李莉(1975-),女,副主任医师
R256.32;R573
10.3969/j.issn.2095-7246.2016.06.012
2016-03-13;编辑:曹健)
