非小细胞肺癌患者血小板增多和预后关系的研究
2016-12-10周春艳
周春艳
【摘要】目的:评估非小细胞肺癌患者伴有血小板增多与病理、临床预后间的关联性。方法:选择2014年5月-2016年1月因患非小细胞肺癌而入我中心接受诊疗的54例患者,入选患者中25例伴有血小板增多,设立为分析组;其余29例未见血小板增多,设立为参照组。综合分析两组血小板指标和各项病理资料、临床预后之间的具体关联。结果:分析组PLT高于参照组,而分析组Hb低于参照组,组间比对差异显著(P<0.05)。两组在PS评分、年龄、有无吸烟等方面没有突出差异(P>0.05);在淋巴结转移、血栓形成、肿瘤分期、癌胚抗原等方面有较大差异(P<0.05)。PLT<300×109/L者在跟踪随访期间的生存率是85.72%,平均生存期(21.2±1.94)个月;PLT≥300×109/L者在跟踪随访期间的生存率是31.14%,平均生存期(10.9±1.73)个月。两组预后生存情况有显著差异(P<0.05)。结论:血小板含量升高能反馈出非小细胞肺癌预后不良,可将其当作肺癌预后综合评估的有效指标。
【关键词】非小细胞;肺癌;血小板增多;临床预后;关联性
【中图分类号】R4 【文献标识码】A 【文章编号】1671-8801(2016)05-0005-02
血小板升高和恶性肿瘤发病有紧密关联[1]。肺癌是临床中病发率、致死率都很高的恶性肿瘤疾病,约80%肺癌属于非小细胞肺癌,此种疾病的英文缩写为“NSCLC”[2]。本文选择我院收治的54例NSCLC患者进行研究,综合评比两组指标和病理、临床预后之间的具体关联,将调研内容呈现如下:
1.对象及方法
1.1研究对象
选择2014年5月-2016年1月因患非小细胞肺癌而入我中心接受诊治的54例患者,入选病例住院确诊后根据临床分期行综合治疗,经活检或者术后的病理结果确诊NSCLC;入院之前没有实施过任何一种抗肿瘤治疗,无血液系统相关疾病病史,辅助化疗完成四周期以上,且都完成跟踪随访。将25例伴有血小板增多者划分为分析组,其余29例未见血小板增多者划分为参照组。分析组:15例男性、10例女性,年龄介于32-79岁间,平均(64.5±9.17)岁,血小板含量高于300×109/L;参照组:18例男性、11例女性,年龄介于32-79岁间,平均(64.5±9.17)岁,血小板含量低于300×109/L。
1.2方法
回顾统计两组病例各项病理数据资料,涉及内容有:PLT(血小板计数)、Hb(血红蛋白浓度)、年龄、肿瘤分期、淋巴结转移、血栓形成、癌胚抗原、有无吸烟行为等,同期跟踪随访8个月-2年,以记录描述生存期。
1.3统计学处理研究
运用SPSS21.0版统计软件对此次两组相关的调研数据予以整合处理,( ±s)表示计量数据,(n/%)表示计数资料;运用 2检验组间计数资料的对比,计量资料比较通过t检验,组间数据对比差异显著时表示为P<0.05。
2.结果
2.1两组血小板含量计数和血红蛋白浓度间的具体联系
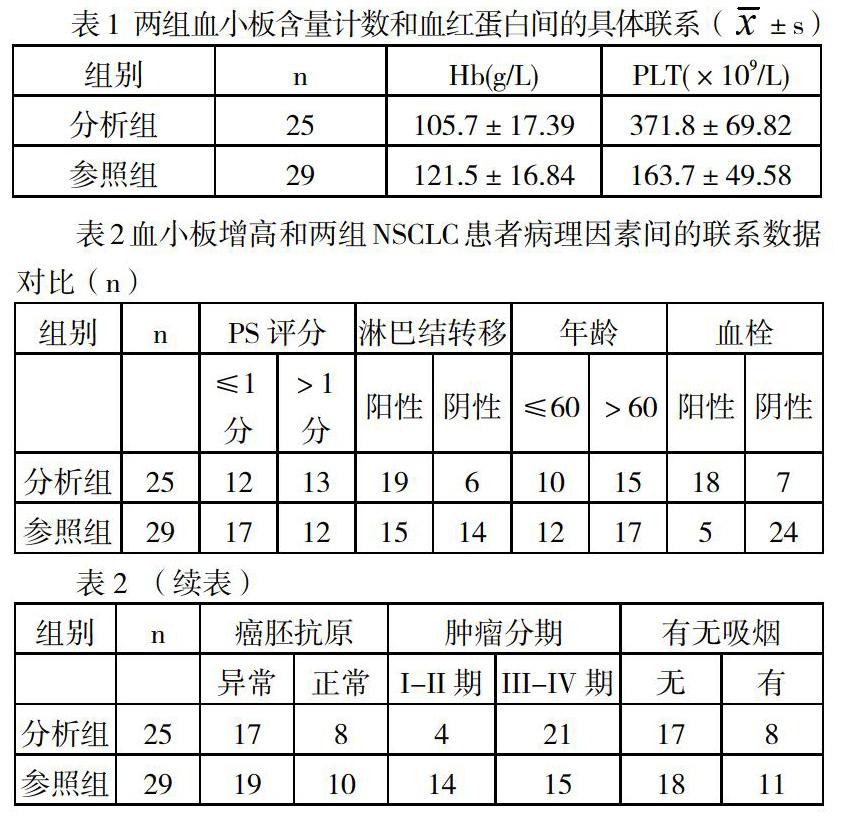
分析组PLT高于参照组,而分析组Hb低于参照组,组间比对差异显著(P<0.05)。具体数据如表1所示。
2.2血小板增高和两组NSCLC患者病理因素间的具体联系
分析组和对照组在PS评分、年龄、有无吸烟等方面没有突出差异(P>0.05);在淋巴结转移、血栓形成、肿瘤分期、癌胚抗原等方面有较大差异(P<0.05)。
2.3血小板含量和NSCLC预后生存情况的联系
PLT<300×109/L者在跟踪随访期间的生存率是85.72%,平均生存期(21.2±1.94)个月;PLT≥300×109/L者在跟踪随访期间的生存率是31.14%,平均生存期(10.9±1.73)个月。比对发现预后生存情况有显著差异(P<0.05)。
3.讨论
本次调研数据指出,分析组Hb为(105.7±17.39)g/L;参照组Hb为(121.5±16.84)g/L。分析组Hb值低过参照组(P<0.05)。这表示,NSCLC患者出现血小板增高和机体贫血有一定关联。恶性肿瘤预后过程中血小板增高为病人生存预后个体因素,并且贫血、血小板增多存在对应联系[3]。
经评估得到,两组在PS评分、年龄、有无吸烟等方面没有突出差异(P>0.05);在淋巴结转移、血栓形成、肿瘤分期、癌胚抗原等方面有较大差异(P<0.05)。患者肿瘤的分期越晚就更易出现血小板增高,与此同时,血小板增高和淋巴结转移、血栓形成、癌胚抗原异常等都有关联。PLT<300×109/L者在跟踪随访期间的生存率是85.72%,平均生存期(21.2±1.94)个月;PLT≥300×109/L者在跟踪随访期间的生存率是31.14%,平均生存期(10.9±1.73)个月。两组预后生存情况有显著差异(P<0.05)。
综合阐述,NSCLC患者出现血小板增高属疾病进展的直接性因素,血小板含量增高能反馈出NSCLC预后不良方面的问题,可将其当作肺癌预后综合评估的有效指标。
参考文献:
[1]李鹏.血小板与淋巴细胞比值在非小细胞肺癌患者预后评估中的价值[J].中国实用医药,2016,11(13):5-6,7.
[2]张波克.外周血VEGF与Tumstatin检测在非小细胞肺癌进展中的应用价值[J].安徽医科大学学报,2013,48(6):639-643.
[3]胡波.血小板和血浆纤维蛋白原水平与非小细胞肺癌转移及进展的相关研究[J].国际检验医学杂志,2015,36(2):200-202.
