DAA入路治疗PIPKINⅡ型股骨头骨折
2016-12-09吴震宇王大麟
李 豪,吴震宇,王大麟
临床研究
DAA入路治疗PIPKINⅡ型股骨头骨折
李 豪,吴震宇,王大麟
目的探讨微创DAA(直接前侧入路)治疗PIPKINⅡ型股骨头骨折的可行性及临床效果。方法回顾性分析2012年9月至2014年6月北华大学附属医院收治的10例经DAA入路治疗PIPKINⅡ型股骨头骨折患者的临床资料,其中交通车祸伤8例、高处坠落伤2例,记录切口长度、手术时间和术中出血量,评估手术前后髋关节Harris评分及Thompson-Epstein临床评价结果,观察术后并发症发生情况。结果切口长度(10.3± 1.3)cm,手术时间(67±11)min,术中出血量(71±15)mL。随访时间12~16个月,平均13.4个月,术后3、6、12个月髋关节Harris评分均明显优于术前,手术前后比较,差异有统计学意义(P<0.05);术后12个月根据Thompson-Epstein临床评价标准:优6例、良2例、可1例、差1例,优良率8/10。术后出现股骨头坏死1例、异位骨化2例、短期神经支配区麻木2例。结论DAA入路对软组织干扰小,易于显露与操作,具有手术创伤小、手术时间短、岀血少、髋关节功能恢复好等优点,是治疗PIPKINⅡ型股骨头骨折的较好选择。
股骨颈骨折;直接前侧入路;外科手术,微创性;手术后并发症
股骨头骨折为高能量创伤导致的关节内骨折,常见于机动车事故,多伴有髋关节后脱位,伤情较为复杂[1]。其治疗方式由简单的闭合复位到假体置换手术,间或选择游离骨块切除、切开复位内固定等,方法众多,但对于最佳入路及固定技术的选择,业界仍存在争议;长期随访研究结果亦表明,股骨头骨折患者术后创伤性关节炎、股骨头坏死、异位骨化等并发症发生率高,临床效果不佳,有一定的致残率[2]。微创直接前侧入路(direct anterior approach,DAA)是改良后Smith-Peterson入路,通过微创入路进行操作[3],本研究回顾性分析我科收治的10例经DAA入路治疗PIPKINⅡ型股骨头骨折患者的临床资料,旨在为此类患者的手术入路选择提供依据。
1 资料与方法
1.1一般资料
选取2012年9月至2014年6月我科收治的经X线及CT诊断为PIPKINⅡ型股骨头骨折的患者,排除心、肺、肝、肾等严重脏器功能损伤者,病理性骨折、开放性骨折、合并大血管损伤及伴随其他部位骨折者,凝血机制障碍者,一般状态较差不能耐受手术者。入选患者共10例,其中男6例,女4例;年龄30~58岁,平均42.6岁;致伤原因:交通事故伤8例、高处坠落伤2例;均为单侧骨折,右侧8例、左侧2例。4例患者同时伴有髋关节后脱位,均在急诊闭合复位,3例急诊复位成功、1例急诊复位失败;2例出现轻度坐骨神经损伤症状(急诊复位后症状逐渐减轻)。患者均在伤后4~8 h送入我院,1例入院后6 h内行手术治疗,其余在入院后12~48 h行手术治疗;均采取DAA入路,手术由同一术者实施。
1.2手术方法
腰硬联合麻醉,患者取仰卧位,臀部垫高。常规消毒后于髂前上棘远端3 cm并向外3 cm处(通常位于腹股沟皱褶附近)作一长约9 cm的切口;若阔筋膜张肌易于触及,也可于该肌肉上方作切口。辨认缝匠肌与阔筋膜张肌及股直肌之间的Huter间隙,股外侧皮神经即位于髂前上棘远端2.5 cm处并经过缝匠肌表面,沿阔筋膜张肌内侧缘分离,以避免损伤该神经;仔细游离、辨认股外侧皮神经,将其与缝匠肌牵向内侧,阔肌膜张肌牵向外侧;切断股直肌反折头,钝性分离股直肌与阔肌膜张肌及臀肌间隙,牵开肌肉以显露前方关节囊,切断并结扎髋关节囊远端约5 cm处旋股外侧动脉升支。自髋臼侧T形切开关节囊,外旋髋关节以显露股骨头骨折块,复位后以可吸收螺钉或Herbert钉埋头固定,修复关节囊及股直肌肌腱,留置引流管。
1.3术后处理
术后引流24~72 h,口服吲哚美辛(25 mg,tid)以防异位骨化,每日1次予低分子肝素皮下注射预防深静脉血栓,常规静脉预防性使用抗生素,术后早期行髋关节不负重活动,视骨折愈合情况行渐进性负重功能锻炼。
1.4疗效评定
记录切口长度、手术时间、术中出血量和术后并发症情况,采用髋关节Harris评分评估手术前后髋关节功能[4],根据Thompson-Epstein临床评价标准进行术后疗效评估[5]。
1.5统计学方法
采用SPSS 16.0软件进行数据分析,符合正态分布的计量资料以均数±标准差(±s)表示,计数资料以例表示,重复测量数据采用单因素重复测量方差分析,组间两两比较采用LSD-t检验,P<0.05为差异有统计学意义。
2 结果
术程顺利,切口长度8.5~12.4 cm,平均切口长度(10.3±1.3)cm;手术时间53~86 min,平均手术时间(67±11)min;术中出血量50~95 mL,平均术中出血量(71±15)mL。随访12~16个月,平均13.4个月。术后3、6、12个月Harris评分分别为(54.6±2.2)分、(68.6±3.7)分和(85.4±2.8)分,各时相点比较,差异有统计学意义(F=270.550,P=0.000),且均较术前(27.7±3.3)分明显改善(F=651.181,P=0.000)。术后12个月根据Thompson-Epstein临床评价标准:优6例、良2例、可1例、差1例,优良率8/10。
术中均无坐骨神经、大血管损伤,骨折复位理想,股骨头形态恢复正常,内固定物长度适中,未累及关节面或进入关节腔,切口均达甲级愈合,无切口感染,术后平均10~14 d拆线。随访期间股骨头坏死1例、异位骨化2例、短期神经支配区麻木2例。其中股骨头坏死患者于术后18个月行人工股骨头置换术;异位骨化患者未出现髋关节撞击综合征症状,随访未处理;神经支配区麻木患者予营养神经、局部拆除缝线、理疗等对症处理后,术后2~3个月内症状均逐渐消失。典型病例见图1。
3 讨论
股骨头骨折的严重程度主要取决于所受暴力的大小、方向以及受伤时髋关节的位置(屈曲、外展或内收、旋转),目前有关股骨头骨折伴脱位的治疗对于骨科医生而言依然具有挑战性[2]。据既往病例报道统计,仅40%~70%的患者治疗后功能恢复良好[5-6]。
3.1股骨头骨折的分型及治疗方法
股骨头骨折的临床分类方法较多,但缺乏统一的具有预后价值的分类手段,目前最常采用的是PIPKIN分型[7]。对于PIPKINⅠ型股骨头骨折,目前的争议主要在于移除还是固定骨折块,以及手术时机的把握。有学者建议对骨折块超过关节面1/4者行坚强内固定治疗,而对于小的游离非负重区骨折块则应移除[8]。Lin等[9]主张损伤6 h内一期急诊行闭合复位,若复位不理想或因关节腔内存在碎骨块而影响复位,则可二期切开复位内固定;但亦有学者主张Ⅰ型骨折应一期行急诊切开复位内固定,认为其并发症发生率明显低于一期闭合复位和二期切开复位内固定[10]。
对于PIPKINⅡ型骨折,骨块闭合解剖复位者可采用非手术治疗,也有部分学者认为需对骨折块进行切除,切除范围可达股骨头的1/3[5]。但由于Ⅱ型骨折骨折块较大且波及股骨头的负重区,与髋臼软骨面直接接触,切除范围超过股骨头1/4就可能使股骨头因承受过大应力而坏死,同时还可导致创伤性关节炎的发生。因此大多数学者仍支持Ⅱ型骨折行手术固定骨块的观点,对于较大范围的股骨头负重区损伤、骨块难以固定者,可视年龄需要行关节融合或置换术[6]。
3.2PIPKINⅡ型股骨头骨折的手术入路选择
PIPKINⅡ型股骨头骨折临床上常用的手术入路包括前侧(Smith-Peterson)入路、前外侧(Watson-Jones)入路、后侧(Kocher-Langenbeck或Moore)入路、股骨大粗隆截骨反转入路(Ganz入路)等。其中Watson-Jones入路可避免损伤旋股内侧动脉,对股骨头血运影响小,直视下可复位和固定骨折块;但易损伤臀上神经,对于难复性脱位病例,则无法观察到整个股骨头及髋臼背侧情况[11]。Kocher-Langenbeck或Gibson切口辅助转子截骨入路在不干扰外旋肌群的情况下可使髋关节脱位或半脱位,允许股骨头与髋臼之间有11 cm的操作空间,便于全方位直视下观察股骨头和髋臼,在一定程度上避免了对股骨头软骨及髋臼的医源性损伤;此外,该入路最常出现异位骨化的部位是股骨大转子处,因此对髋关节活动的影响不大[12],股骨头坏死发生风险较低。但转子截骨入路术式需固定大转子,存在内固定物失效风险[6]。亦有学者指出,尽管后侧入路可以更好地观察后脱位的股骨和髋臼后壁,但其更适用于PIPKINⅣ型骨折,对于Ⅱ型骨折来说,复位及直接固定均较困难[5,11]。
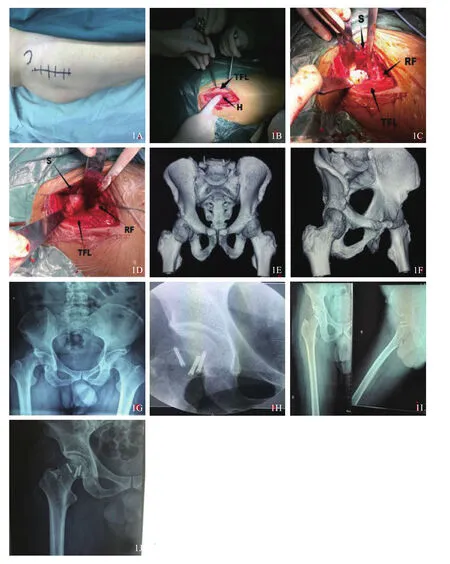
图1 微创直接前侧入路(DAA)治疗PIPKINⅡ型股骨头骨折患者手术前后图片(男,38岁,车祸伤后6 h行急诊闭合复位,入院后18 h行手术治疗)1A~1D DAA手术切口及入路 S:缝匠肌 TFL:阔筋膜张肌 RF:股直肌 H:缝匠肌与阔筋膜张肌及股直肌之间的Huter间隙 1E~1G术前CT三维重建及X线片检查示股骨头骨折 1H~1J术后3、6、12个月复查X线片均提示骨折愈合佳,内固定良好
DAA手术入路为改良Smith-Peterson入路,是完全的肌间隙操作入路,可避免大量离断肌肉,术中出血少,手术创伤轻微,目前多用于全髋关节置换术[13]。因术中未损伤外旋肌群和闭孔外肌,故术后康复训练时不受髋关节内外旋活动的影响,有效促进了髋关节的早期功能恢复;该入路亦不损伤臀大肌与阔筋膜张肌及髂胫束形成的髋关节三角,利于进一步改善术后髋关节功能,降低脱位风险。此外,DAA入路维持了旋股内侧动脉(medial femoral circumflex artery,MCA)的完整,而MCA尤其是深支是股骨头血运的主要来源,因此该入路术后股骨头坏死发生率较低[14];有关股骨头-颈周围氧气浓度及股骨头血液灌流量的监测结果也证实,前侧入路对于股骨头周围血运影响最小[15-16]。研究还表明,DAA入路患者血清肌酸激酶、C反应蛋白、IL-6、IL-1和TNF-α水平均较低,因此术后患者炎症反应发生风险较小,切口及深部感染发生概率较低[17]。本研究平均13.4个月的随访结果亦表明,DAA入路对软组织干扰小,易于显露与操作,具有手术创伤小、岀血少、髋关节功能恢复好等优点,是治疗PIPKINⅡ型股骨头骨折的较好选择。
3.3术后并发症发生原因分析
PIPKINⅡ型股骨头骨折术后最严重的并发症是股骨头坏死,同时还包括异位骨化、创伤性关节炎等,有系列研究表明术后5年创伤性关节炎发生率高达20%,异位骨化发生率为5%~16%[1,18]。
3.3.1股骨头坏死 本组术后随访出现1例股骨头坏死。其形成机制主要是,脱位的股骨头牵拉周围血管引起血管痉挛,囊内压增加,股骨头灌流量进而受到影响;而股骨头骨折脱位过程中形成的纵向冲击载荷可引起软骨下骨骨折及软骨基质损伤(包括软骨表面裂缝、蛋白多糖损伤及软骨细胞凋亡等),最终形成压缩性复合损伤,在股骨头坏死过程中起重要作用。
股骨头远期坏死的发生与很多因素有关,髋关节创伤的严重程度、脱位方式、复位时机、髋关节手术体位等均是股骨头骨折患者术后出现股骨头坏死的重要影响因素。创伤性髋关节后脱位时股骨头坏死发生率高于前脱位[12],且延迟复位与发生股骨头坏死直接相关[19-20]。手术过程中的髋关节体位也可影响股骨头血运,进而导致股骨头坏死;监测股骨头-颈周围氧气浓度及股骨头血液灌流量也得出相似结论,即髋关节屈曲外旋位与关节囊紧张缝合均会影响股骨头周围血运[15]。因此,建议在诊治股骨头骨折伴脱位病例时应于6 h内复位,同时避免医源性损伤MCA及术中髋关节长时间处于屈曲外旋位,适度行关节囊缝合,尽可能避免股骨头坏死的发生。
3.3.2异位骨化 本组随访患者中有2例出现异位骨化,但均未影响髋关节活动。异位骨化是股骨头骨折不可忽视的并发症之一,主要与原发性骨关节炎、身体质量指数高、术前髋关节活动度低下、手术时间长有关,亦与创伤性局部肌肉损伤(包括髋关节囊、阔筋膜张肌和股直肌损伤)及软组织广泛破坏相关,但其与手术方式之间的关系尚未明确[18,21]。Genet等[22]指出,异位骨化最早发生于伤后16 h,伤后36~48 h达到高峰,在没有提前预防治疗的情况下术后发生率高达90%,通常发生后3~6周可于X线下观察到,6~12周后达到最大程度。因此术前准确评估、术中减少肌肉及关节囊破坏、围术期行预防处理显得尤为重要。吲哚美辛已被证实在髋关节围手术期治疗中有预防异位骨化的作用,但应用剂量及持续应用时间尚无统一标准;术后72 h内采用最低剂量7 Gy预防性放疗也有一定预防作用;作为非侵入手法,理疗、术后早期人工或机械辅助被动活动、冲击波治疗等均可有效预防异位骨化,减缓关节僵硬[23]。3.3.3神经损伤 DAA入路中股外侧皮神经通常位于术区内,损伤风险较大,在文献报告中发生率从0~81%不等[24]。笔者认为当切口比传统Smith-Peterson切口更靠外侧时,可避免此类神经损伤。本研究2例患者术后出现短期神经支配区麻木,均位于大腿近端皮肤岛状区域,考虑是股外侧皮神经受损,予对症治疗后症状逐渐消失。
3.3.4创伤性关节炎 本研究术后随访患者中并未出现创伤性关节炎患者,但不可否认的是,DAA入路术后创伤性关节炎的风险依然存在。在正常的加载条件下,负重关节可承受10倍于体重的重量,产生最大接触面的压力可达到5~10 MPa,而股骨头骨折伴髋关节脱位时接触应力往往超过35 MPa,导致软骨细胞蛋白多糖生物合成减少、胶原蛋白基质含水量损失,继而引起胶原蛋白减少及软骨基质肿胀,最终影响软骨细胞代谢活动,导致细胞坏死并诱发关节炎[25];创伤或医源性关节囊、关节盂唇撕裂而术中未予处置也可导致关节软骨压力负荷增加超过90%,以上均可诱发创伤性关节炎的发生并加速其进展。
3.4术中注意事项
①在精确定位手术切口前,避免盲目直接切入阔筋膜张肌,可先用手指触摸辨识阔筋膜张肌与缝匠肌之间的间隙;或者先辨认臀中肌筋膜,紧贴其内侧便是阔筋膜;②进入皮下后必须首先辨认并游离股外侧皮神经;③显露股骨头骨折时尽量缩短患髋屈曲外旋时间,尽可能减少对关节囊的剥离;④关节囊避免连续紧张缝合;⑤围手术期给予非甾体类抗炎药(吲哚美辛或塞来昔布)。
[1]Uzel AP,Laflamme GY,Rouvillain JL.Irreducible Pipkin II femoral head fractures:is transgluteal approach the best strategy?[J].Orthop Traumatol Surg Res,2010,96(6):695-701.
[2]Browner BD,Jupiter JB,Levine AM,et al.Skeletal trauma: basic science,management and reconstruction[M].3rd ed. Philadelphia:Saunders-Elsevier Science,2003.
[3]Bohler N,Hipmair G.The minimal invasive surgery anterior approachwithsupinepatientpositioning:astep-wise introduction of technique[J].Hip Int,2006,16(Suppl 4): 48-53.
[4]Frihagen F,Grotle M,Madsen JE,et al.Outcome after femoral neck fractures:a comparison of Harris Hip Score, Eq-5d and Barthel Index[J].Injury,2008,39(10):1147-1156.
[5]Giannoudis PV,Kontakis G,Christoforakis Z,et al.Management,complications and clinical results of femoral head fractures[J].Injury,2009,40(12):1245-1251.
[6]Oransky M,Martinelli N,Sanzarello I,et al.Fractures of the femoral head:a long-term follow-up study[J].Musculoskelet Surg,2012,96(2):95-99.
[7]Droll KP,Broekhuyse H,O'Brien P.Fracture of the femoral head[J].J Am Acad Orthop Surg,2007,15(12):716-727.
[8]Hougaard K,Thomsen PB.Coxarthrosis following traumatic posterior dislocation of the hip[J].J Bone Joint Surg Am, 1987,69(5):679-683.
[9]Lin S,Tian Q,Liu Y,et al.Mid-and long-term clinical effects of trochanteric fliposteotomy for treatment of Pipkin I and II femoral head fractures[J].J South Med Univ,2013,33 (9):1260-1264.
[10]Lin D,Lian K,Chen Z,et al.Emergent surgical reduction andfixationforPipkintypeIfemoralfractures[J]. Orthopedics,2013,36(6):778-782.
[11]Duquennoy A,Decoulx J,Capron JC,et al.Traumatic dislocations of the hip with fracture of the femur head: apropos of 28 cases[J].Rev Chir Orthop Reparatrice Appar Mot,1975,61(3):209-219.
[12]Ganz R,Gill TJ,Gautier E,et al.Surgical dislocation of the adult hip a technique with full access to the femoral head and acetabulum without the risk of avascular necrosis[J].J Bone Joint Surg Br,2001,83(8):1119-1124.
[13]Post ZD,Orozco F,Diaz-Ledezma C,et al.Direct anterior approach for total hip arthroplasty:indications,technique,and results[J].J Am Acad Orthop Surg,2014,22(9):595-603.
[14]Kalhor M,Horowitz K,Gharehdaghi J,et al.Anatomic variations in femoral head circulation[J].Hip Int,2012,22 (3):307-312.
[15]Steffen RT,Fern D,Norton M.Femoral oxygenation during hip resurfacing through the trochanteric flip approach[J].Clin Orthop Relat Res,2009,467(4):934-939.
[16]Nötzli HP,Siebenrock KA,Hempfing A.Perfusion of the femoralheadduringsurgicaldislocationofthehip: monitoring by laser Doppler flowmetry[J].J Bone Joint Surg Br,2002,84(2):300-304.
[17]Bergin PF,Doppelt JD,Kephart CJ,et al.Comparison of minimally invasive direct anterior versus posterior total hip arthroplastybasedoninflammationandmuscledamage markers[J].J Bone Joint Surg Am,2011,93(15):1392-1398.
[18]Guo JJ,Tang N,Yang HL,et al.Impact of surgical approach onpostoperativeheterotopicossificationandavascular necrosis in femoral head fractures:a systematic review[J]. Int Orthop,2010,34(3):319-322.
[19]Ross JR,Schoenecker PL,Clohisy JC.Surgical dislocation of the hip:evolving indications[J].HSS J,2013,9(1):60-69.
[20]Tripathy SK,Sen RK,Goyal T.Conservative versus surgical managementofPipkintypeIfracturesassociatedwith posterior dislocation of the hip:a randomised controlled trial [J].Int Orthop,2011,35(12):1907-1908.
[21]Frye BM,Berend KR,Lombardi AV,et al.Do sex and BMI predict or does stem design prevent muscle damage in anterior supine minimally invasive THA?[J].Clin Orthop Relat Res,2015,473(2):632-638.
[22]Genet F,Marmorat JL,Lautridou C,et al.Impact of late surgical intervention on heterotopic ossification of the hip after traumatic neurological injury[J].J Bone Joint Surg Br, 2009,91(11):1493-1498.
[23]Baird EO,Kang QK.Prophylaxis of heterotopic ossification: an updated review[J].J Orthop Surg Res,2009,4:12.
[24]De Geest,Vansintjan P,De Loore G.Direct anterior total hip arthroplasty:complications and early outcome in a series of 300 cases[J].Acta Orthop Belg,2013,79(2):166-173.
[25]Torzilli PA.Grigiene R,Borrelli J,et al.Effect of impact load on articular cartilage:cell metabolism and viability,and matrix water content[J].J Biomech Eng,1999,121(5): 433-441.
Treatment of PIPKIN type II fracture of femoral head by direct anterior approach
LI Hao,WU Zhenyu,WANG Dalin.Department of Orthopedics,Affiliated Hospital of Beihua University, Jilin 132000,China
WANG Dalin,E-mail:wdld007@126.com
Objective To investigate the feasibility and clinical effect of minimally invasive direct anterior approach(DAA)for treatment of PIPKIN type II fracture of femoral head.Methods A retrospective analysis of clinical data of 10 patients with PIPKIN type II fracture of femoral head(traffic accident in 8 patients and high falling accident in 2 patients)was performed,who were treated by DAA from September 2012 to June 2014 in Affiliated Hospital of Beihua University.Length of incision,operation time and intraoperative estimate blood loss were recorded,Harris hip score before and after operation as well as postoperative Thompson-Epstein clinical result were evaluated,and postoperative complications were observed.Results The average length of incision was(10.3±1.3)cm,average operation time was(67±11)min,average intraoperative estimate blood loss was (71±15)mL.All patients were followed up for 12-16 months(average,13.4 months).Harris hip scores 3,6 and12 months after the surgery were all better than preoperative ones,the differences showed statistically significance(P<0.05).According to Thompson-Epstein clinical evaluation standard,the assessment at 12 months after the operation was excellent in 6 patients,good in 2,fair in 1 and poor in 1,with the excellent and good rate was 8/10.Femoral head necrosis occurred in 1 case,heterotopic ossification in 2 and short-term numbness in innervation area in 2 cases.Conclusion DAA is a good choice of approach for treatment of PIPKIN type II fracture of femoral head,because it has the advantages of less surgical injury,short operation time,less blood loss and good recovery of hip function,with less interference to soft tissue and easy exposure and operating.
Femoral neck fractures;Direct anterior approach;Surgical procedures,minimally invasive; Postoperative complications
R683.421
A
1674-666X(2016)05-269-07
10.3969/j.issn.1674-666X.2016.05.002
132000吉林,北华大学附属医院骨外科
王大麟,E-mail:wdld007@126.com
(2016-07-10;
2016-08-14)(本文编辑:白朝晖)
