防治血栓,该选华法林还是阿司匹林
2016-11-24
心脑血管疾病的预防和治疗,都离不开对血栓的处理。那么,血栓究竟是怎么形成的呢?
血栓让血管“梗阻”
人体血管是生命的通道,人体血管系统是由动脉和静脉连接而成的一个封闭的循环系统。全身血管单根排列全长约15万公里,可以绕赤道4圈。全身血液24小时的循环总里程约为26.4万公里,比长江、黄河长度相加的总和还要长20多倍。
正常血液具有凝血及抗凝血两个相互拮抗系统,两个系统维持动态平衡,使血液始终保持流动的液体状态,循环往复,长流不息。通过流动,它将人体所需的脂肪、蛋白质、糖和氧气等营养物质源源不断地传送到体内的各个组织器官。但是,一旦因某种原因破坏了这种平衡(例如:某些营养物质过剩时就会在血管内发生淤积),使凝血系统作用增强,血液会凝固成“血栓”,在血管内筑上一道“河坝”,使血管“河道”“梗阻”,从而形成血栓。

人体凝血系统主要有两个,一个是存在于血浆中的凝血因子,现在发现的凝血因子有十几种。凝血因子被启动后,就会连着发生一系列的化学反应,即通常所说的“凝血瀑布”。其结果使得溶解状态的纤维蛋白原变成不溶解的纤维蛋白,凝血块就这样产生了。从血栓相关疾病的角度来看,这种凝血异常造成的血栓多见于静脉系统和心脏心房。
另一个系统是与血小板有关。正常状态下,血小板一直在血液中循环,不会聚集。但由于某些因素导致血管损伤,比如手指被划了一个口子,使得人体组织被暴露在血液中,血小板就会被活化,于是血小板开始聚集,再加上红细胞等其他因素的参与,血栓就形成了。血小板聚集造成的血栓,多发生于动脉系统。
抗血栓也要“两手抓”
既然血栓的形成来源于两个不同的凝血系统,抗血栓当然也要分别对抗,“两手抓,两手都要硬”。相对应的,作用于前者的药物叫做抗凝药,其代表药物是华法林;作用于后一个系统的药物叫做抗血小板药,代表药物是阿司匹林。它们的作用机制是完全不同的。
华法林:抗凝血因子主要应用人群:房颤患者
华法林作用在凝血因子所参与的一系列化学反应中,对抗血液的凝固,所以属于抗凝药。华法林最常用于房颤和静脉血栓。
1.服用华法林的患者需要监测哪项指标?达标值是多少?
服用华法林的患者需要定期监测凝血酶原国际标准化比率(INR),来判断服用华法林的效果是否达标或过量。INR是国际标准化比值的缩写,它反映的是华法林抗凝的作用。一般而言,INR值在2.0~3.0范围之内时,抗凝作用最好,也就是说最大限度减少了血栓栓塞的风险,也脑出血的风险也降到了最低。
一般来讲,如果INR值仅仅升高一点,如3.2、3.3,不需要停药,过几天再抽血监测一次即可;如果减小一点点,如1.7、1.8,也不需要加药,同样是过几天再抽血监测。如果反复这样,就要跟医生讲明情况,考虑是不是需要调整用药。如果INR值波动较大,比如出现5.0,甚至10.0,可能就要停药,同时寻找原因,如是否吃了抗生素,或是否很长时间没有监测等。
2.服用华法林的患者需要在生活上注意什么?
(1)当出现咯血、呕血、月经过多、便血、柏油样便、创伤、外科手术等情况时需要立即停药。若出现牙龈出血、痰中带血、皮肤紫癜等轻微出血症状,应咨询医生是否需要停药或减量。
(2)维生素 K 能够拮抗华法林的抗凝药效,从而降低抗凝作用。为了维持华法林稳定的抗凝强度,患者有必要保持饮食的相对平衡,尤其是富含维生素 K的绿色蔬菜的摄入量保持相对平衡。注意:富含维生素K的食物(绿叶蔬菜),降低华法林的疗效;大剂量维生素E,增强华法林的疗效。
建议:保持饮食结构的相对平衡,服药期间不要随意调换蔬菜的种类和数量(并不是说服用华法林期间不能吃蔬菜)。
(3)服药期间没有医生的许可不要擅自服用其他药物,包括阿司匹林和感冒药。这些药物会干扰华法林的作用,对健康造成危害。流感疫苗使抗凝的效果增加,在接种疫苗一个月内要检查是否有出血现象。
(4)肝功能不全使维生素依赖的凝血因子合成障碍,对华法林的反应增强。高代谢状态(如甲状腺功能亢进)会增加凝血因子的代谢,增强华法林的疗效。
(5)服用华法林期间,饮酒要节制,常饮酒可以加速华法林的代谢和缩短出血时间。
(6)更改华法林生产厂家时应注意剂量的不同,有2.5毫克/片和3毫克/片的不同规格。
(7)尽可能避免创伤和出血,使用柔软的牙刷,使用电动剃须刀刮胡子,栽培花草时戴手套等。
4.忘记服用华法林后怎么办?
当天漏服一次华法林,继续服用即可。次日发现漏服,服用当日剂量即可,切忌补服而服用双倍剂量。
5.服用华法林期间出血怎么办?
注意,如出现皮肤青紫、牙龈出血、鼻出血、尿血、血便或黑便、呕血或肢体麻木、乏力等都应及时到医院就诊。
少量出血:牙龈、淤斑等,查INR,超量者,暂停华法林,待出血停止,INR恢复至目标范围后调整华法林用量。
中等量出血:立即停抗凝药,密切观察变化,查INR,严重超标者,予维生素K拮抗。
严重的出血:一般为消化道出血或者颅内出血,立即停药,医院就诊,维生素K拮抗,必要时输血。
6.服用华法林期间需要手术或有创检查该怎么办?
术前5~10天停用华法林,换用低分子量肝素或普通肝素代替;术前6小时停普通肝素,12~24小时停低分子量肝素。
7.听上去华法林好麻烦,有替代品吗?
华法林的确服用期间注意事项较多,现在已经有很多新型抗凝药可供选择。目前常用的口服抗凝药:利伐沙班(商品名:拜瑞妥)和达比加群酯(商品名:泰毕全)。
阿司匹林:抗血小板主要应用人群:冠心病患者
阿司匹林是通过抑制血小板的聚集而发挥作用的,它没有抗凝血的作用,属于抗血小板药。除了阿司匹林,抗血小板药还有氯吡格雷等。它们虽然作用在不同的血小板受体上,但目标都是一个,就是抑制血小板的聚集。
有些血栓是以血小板的聚集为主,最典型的情况就是冠心病。患者冠状动脉里有粥样斑块,很容易破裂,一旦斑块破裂,血小板受到人体组织的刺激,误以为血管“破裂了”,就开始聚集形成血块,最终可能把血管堵塞。这就是某些急性心肌梗死的原理。这时候需要使用的药物就是阿司匹林,甚至阿司匹林加上氯吡格雷两种抗血小板药一起使用,来对抗血小板的聚集。
1.哪些人必须要用阿司匹林?
做过造影确诊冠心病、心肌梗死、脑卒中、外周血管疾病、做过支架和心脏搭桥手术已经确诊心血管病的患者,如果没有禁忌都应该服用阿司匹林。这里需要强调的是心血管专科医生确诊的冠心病,不是因为心电图或有早搏、房颤等情况扣上的冠心病帽子。
2.40岁以上没有心血管病的人也需要服用阿司匹林吗?
很多医生也搞不清楚,没有心血管病到底需不需要服用阿司匹林。这方面确实存在争议。研究发现,没有心血管病的人,每天服用阿司匹林不能明显减少死亡,每10000人每年仅减少5个心肌梗死,但增加3个严重胃肠道出血和颅内出血,净获益不明显。
我国规范使用阿司匹林的专家共识建议以下情况服用阿司匹林预防心血管病:
(1)患有高血压但血压控制在150/90 mmHg以下,同时有下列情况之一者,可应用阿司匹林进行一级预防:①年龄在50岁以上;②具有靶器官损害,包括血浆肌酐中度增高;③糖尿病。
(2)40岁以上的2型糖尿病患者,合并以下有心血管危险因素者:①有早发冠心病家族史(直系亲属男<55岁、女<65岁发病史);②吸烟;③高血压;④超重与肥胖,尤其腹型肥胖;⑤白蛋白尿;⑥血脂异常。
(3)10年缺血性心血管病风险>10%的人群或合并下述3项及以上危险因素者:①血脂紊乱;②吸烟;③肥胖;④>50岁;⑤早发心血管病家族史。
即便有人认为,让所有没有阿司匹林禁忌证的心血管病患者服用阿司匹林是每一个医生的责任,但仍要提醒患者记住:阿司匹林是一种药,可导致出血等严重副作用;并不是所有40岁以上的人都需要服用阿司匹林,有严格的用药指征;需要根据风险与获益评估才能确定是否需要服用阿司匹林。
3.哪些人不能服用阿司匹林?
如果有阿司匹林过敏史、阿司匹林哮喘、正在发作的胃肠道出血和需要治疗的消化性溃疡,以及在过去6周内有颅内出血等情况,不要服用阿司匹林。
4.哪些人服用阿司匹林后容易出现消化道出血?
阿司匹林可直接作用于胃黏膜,破坏胃黏膜的保护屏障,促进白三烯等细胞毒性物质释放,损伤胃黏膜;也可损伤肠黏膜屏障。吸收入血后抑制环氧化酶导致对胃黏膜有保护作用的前列腺素合成减少,导致胃肠道损伤和刺激,严重可引起消化道出血。
有下面情况的人更容易出现胃肠道损伤和出血,应多留心:65岁以上的老年人,消化性溃疡或出血病史,幽门螺杆菌感染,吸烟和饮酒,服用非甾体止痛药或糖皮质激素,联合多种抗血小板或抗凝药,联合应用螺内酯或抗抑郁药物。一旦发现进行性贫血或者大便发黑应及早就诊。长期吃阿司匹林者,最好每3个月到医院查一次大便潜血,及早发现出血。
治房颤,阿司匹林能替代华法林吗
经常会遇到房颤患者询问:大夫,我能不能用阿司匹林代替华法林啊?有这样疑问的既包括刚诊断出房颤的新发患者,也包括已经服用华法林相当一段时间的老患者。究其原因,多是因为华法林需要定期监测凝血功能,而且与华法林有相互作用的药物、食物较多,让人有些不堪其扰。
有患者认为阿司匹林、华法林都为“抗血栓”药物,阿司匹林就能代替华法林的作用。但如前所述,阿司匹林与华法林的作用机制不一样,因此,不能擅自用阿司匹林代替华法林,建议根据医生的指导选药。
在房颤预防脑中风的治疗中,华法林的疗效很不错,远远超过阿司匹林。从上世纪80年代到如今,华法林在房颤预防脑中风方面的临床研究相当之多,全部取得了阳性结果,不像阿司匹林,结果有阴有阳,大家有分歧。目前大家的共识是,华法林使房颤患者中风的相对危险降低68%,远远超过阿司匹林的20%左右。如此显著的疗效,目前指南推荐对于中风危险程度为高度的患者,应该毫不犹豫使用华法林,是绝对适应症;中度危险患者,建议使用华法林或者阿司匹林,华法林仍然是首选。阿司匹林仅仅在低危人群中被列为首选。归纳一句话,就是房颤中风可能性越大的患者就越应该使用华法林,获得的益处也越大。
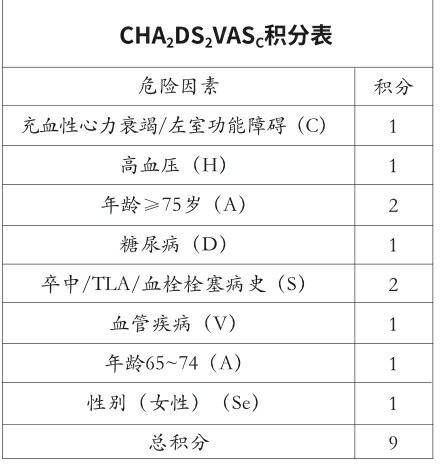
那么是不是所有的房颤患者都要服用华法林呢?也不尽然。目前国际上针对非瓣膜性房颤脑卒中的风险有一个评分系统——CHA2DS2VASC:C代表慢性心衰,有此情况者得1分,依此类推,H代表有高血压者1分,A代表年龄≥75岁1分,D代表有糖尿病1分,S代表曾得过脑卒中者2分。我国新推出的《非瓣膜病心房颤动抗凝治疗专家共识》中提出,对CHA2DS2评分0分的患者,可以不抗凝(包括不服用阿司匹林);CHA2DS2评分1分的患者若不接受华法林,可用阿司匹林75~150mg/d预防,这可综合患者的意愿、出血风险、INR检测条件来选择;若评分为≥2分,则推荐使用华法林抗凝。对于患者朋友,若能简单了解一下CHA2DS2VASC评分,就十分有益了。
华法林与阿司匹林合用,如何取舍
由于两种药物的作用机制不同,适应证也不同,某些患者可能既使用阿司匹林,又使用华法林,如冠心病伴有房颤的患者。
房颤和冠心病是一对“难兄难弟”,大约有1/3的房颤患者合并冠心病,而我国冠心病人群中房颤的患病风险高达2.6%(正常人大约0.8%)。
一方面,冠脉血管病变复杂、植入支架或经外科行冠脉搭桥手术后需要口服抗血小板药物(如阿司匹林、氯吡格雷等);另一方面,房颤患者需要服用华法林等进行抗凝治疗。面对抗血小板药和抗凝药,该如何合理选择呢?
冠心病患者
已用抗血小板药(阿司匹林),华法林怎么用?
1.服用1种抗血小板药物(阿司匹林或氯吡格雷)只为预防冠心病的患者,在有华法林应用指征时应停用抗血小板药物;
2.经过经皮冠状动脉(PCI)介入治疗后,患者在使用1种抗血小板药物(阿司匹林或氯吡格雷)治疗时,口服华法林的同时应继续服用阿司匹林或氯吡格雷直至12个月为止。
3.联合阿司匹林、氯吡格雷及华法林3种药物时出血风险明显增加。如果是联合应用时,建议应用华法林和新型口服抗凝药联合氯吡格雷更好。应用期间须注意有无出血倾向(比如吐血、大便发黑、皮下出血等),并尽量缩短药物联合应用的时间。
房颤患者
已用华法林,抗血小板药(阿司匹林)怎么用?
1.因不稳定型心绞痛、急性心肌梗死住院需要植入支架时,患者应告知医师正在服用华法林,与医师充分沟通,首选金属裸支架,术后仅需要阿司匹林、氯吡格雷及华法林三联治疗1个月,之后华法林加上阿司匹林或氯吡格雷服用至12个月,如无特殊情况便可停用阿司匹林或氯吡格雷;
2.出血风险较高的患者,强烈建议选择金属裸支架(不建议药物洗脱支架);
3.若植入药物洗脱支架,三联治疗时间较长,西罗莫司、依维莫司及他克莫司等药物洗脱支架至少须3个月,紫杉醇药物洗脱支架则至少须6个月;
4.未植入支架的患者可采用三联治疗1个月,其后停用阿司匹林或氯吡格雷,联合口服华法林。
