超声动态监测在结核性渗出性胸膜炎疗效考核中的应用价值
2016-11-24杨梅*王欣
杨 梅* 王 欣
(1 湖北省黄石市结核病防治院功能科,湖北 黄石 435000;2 湖北省黄石市结核病防治院肺科门诊,湖北 黄石 435000)
超声动态监测在结核性渗出性胸膜炎疗效考核中的应用价值
杨 梅1* 王 欣2
(1 湖北省黄石市结核病防治院功能科,湖北 黄石 435000;2 湖北省黄石市结核病防治院肺科门诊,湖北 黄石 435000)
目的 探讨结核性渗出性胸膜炎治疗过程中,超声对病情的发展和转归的动态监测。方法 本组32例患者在整个疗程中,每月至少复查1次胸腔彩超以评估治疗效果及时发现病情变化。结果 疗程中超声对胸腔积液的监测基本能够满足病情的需要,病程中超声监测发现病情变化,如胸腔内出现其他病灶、积液量增加以及病情出现反复时,根据病情需要可增加CT等其他检查以帮助鉴别诊断。结论 结核性渗出性胸膜炎患者的整个疗程中,超声监测具有经济、简便、快速的优势;特别是在基层结核病防治机构,更具有实用性及可行性。
结核性渗出性胸膜炎;疗效考核;超声动态监测
超声影像检查在结核性渗出性胸膜炎的发现、诊断以及在整个疗程中对病情发展和转归的动态监测,对其临床治疗方案的调整和治疗效果的评估均具有重要意义。本院对32例结核性胸膜炎患者的治疗采用超声诊断仪进行动态监测,现将结果报道如下。
1 资料与方法
1.1 研究对象:本组32例患者均来自我院肺科2012年1月至2014年6月住院患者,男性21例,女性11例;年龄17~60岁,平均年龄(38.5 ±18.1)岁;其中单侧胸腔积液27例(含叶间积液3例和肺底积液2例),双侧胸腔积液5例;游离型胸腔积液23例,包裹型胸腔积液9例;同时有肺结核病灶患者2例,痰涂片阳性患者1例。32例患者均经穿刺抽液及生化检查确诊为结核性胸膜炎(渗出性)且均无合并艾滋病(acquired immunodeficiency syndrome,AIDS)及糖尿病。
本组32例结核性渗出性胸膜炎患者确诊后均以2HRZE/10HRE方案抗结核治疗,同时积极在超声定位下穿刺抽液。其中9例包裹型胸腔积液辅以胸腔内注射尿激酶防止胸膜增厚和粘连[1](用尿激酶10万U加0.9%生理盐水20 mL胸腔内注射,注药后嘱患者转动身体使之与胸膜充分接触,24 h后,超声定位下抽出胸水)。本组32例患者在整个疗程中,每月至少复查1次胸腔彩超以评估治疗效果、及时发现病情变化,另同时有肺结核病灶的2例患者根据个体病情需要复查胸部X线,1例涂片阳性患者需要在治疗2个月末、5个月末、6个月末复查痰涂片检查。
1.2 仪器:采用三星麦迪逊有限公司生产SONOACE R5 超声诊断仪(C2-8 凸阵探头 4.6 MHz;LN5-12线阵探头8.0 MHz)。
1.3 检查方法:患者常规取坐位,背对向检查者,上半身略前倾,双手抱头,使肩胛骨上移,肋间隙增宽。分别扫查肩胛线、腋中线、腋后线处,逐肋间进行不同断面扫查,肋骨深面的盲区可在肋间侧动探头或深呼吸进行观察。如果发现积液,可变动体位,观察积液有无移动,确定积液的上下界及分布范围,观察积液有无分隔及“网状”结构,有无压缩的肺组织,测量积液最深处的前后径,用高频探头探查脏、壁层胸膜的回声及厚度,启用彩色多普勒显示脏、壁层胸膜的血供情况,最后在积液最深处,用体表十字定位法,确定穿刺的部位及进针的深度。
2 结 果
根据患者胸腔积液类型、疗程连续性、及预后,分组阐述超声动态监测结果如下。
2.1 游离型胸腔积液
2.1.1 疗程连续:①14例患者,积极抽液及抗结核药物治疗,患者配合,疗程完整无中断,治疗过程中每月复查胸腔彩超提示胸腔积液逐步吸收,其中1例痰涂片阳性患者于治疗2个月末、5个月末、6个月末复查痰涂片检查未发现抗酸杆菌。疗程结束时14例患者胸腔内均未见液性暗区及胸膜增厚(图1~3)。②1例患者入院后穿刺抽液1000 mL,同时给予抗结核药物治疗,疗程4个月末,超声提示右侧胸腔内单发低回声光团,患者拒绝穿刺活检,结合CT检查结果,考虑胸膜结核瘤,继续原有治疗方案,将疗程延长至18个月,疗程中定期每月一次复查胸腔彩超,提示光团逐渐缩小,疗程结束时胸腔内未见明显异常光团(图4~6)。
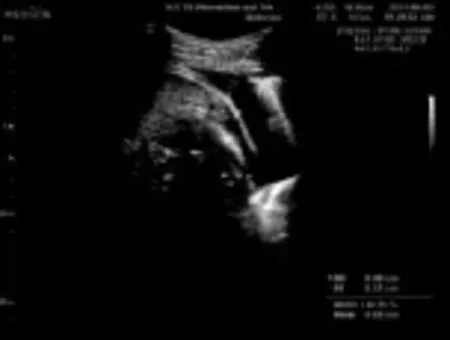
图2 同患者HRZE治疗1个月末彩超示:左侧胸腔第8~10肋间可见最大前后径约0.7 cm的液性暗区

图3 同患者继续强化期治疗2个月末彩超示:双侧胸腔均未见明显液性暗区及异常光团

图4 患者,男,24岁,右侧胸腔积液,入院彩超示:右侧胸腔于第7~9肋间可见不规则液性暗区,内可见强回声光带漂浮,其中最大前后径约3.3 cm
2.1.2 疗程不连续:①5例患者,积极抽液及抗结核药物治疗,其中3例患者于治疗的不同阶段出现肝功能异常丙氨酸转氨酶(alanine aminotransferase,ALT)增高,采取停药、护肝、及时对症治疗,待肝脏酶指标降至正常后调整用药方案;另2例患者于疗程中出现皮肤瘙痒、皮疹,采取停药及对症治疗,少量逐步用药以确定致敏药物,将其替换后完成疗程,治疗过程中视患者药物反应程度及停药时间长短不同,彩超监测患侧胸腔积液吸收或有反复,鉴于此5例患者对医师配合度高,依从性好,疗程结束时胸腔内均未见液性暗区及胸膜增厚(图7~9)。②3例患者穿刺抽液及抗结核药物治疗效果佳,胸腔积液基本吸收,未出现肝功能受损及过敏反应,患者自觉症状减轻或消失,分别于抗结核治疗3月末至4月末自行停药,其中2例患者停药期间未用任何抗结核药物治疗,1例患者自述服用中草药偏方治疗(药名不详),此3例患者于停用抗结核药物4~6周左右自觉症状加重,复查彩超提示患侧又出现胸腔积液,或胸腔积液量增加,来院就诊。考虑该3例患者自行停药前疗效甚佳,根据《中国结核病防治规划实施工作指南》,继续原始初治方案,2例患者于疗程结束时彩超提示胸膜增厚;1例患者病情反复迁延,超声监测胸腔内少量积液始终难以吸收(图10)。

图1 患者男性,33岁,左侧胸腔积液,入院彩超示:左侧胸腔第7~10肋间肩胛线至腋后线可见不规则的液性暗区,内可见稍强回声光点浮动,其中最大前后径约6.1 cm;抽液1000 mL
2.2 包裹型胸腔积液:9例患者,在抗结核药物治疗同时超声定位下积极穿刺抽液,并给予胸腔内注射尿激酶防止胸膜增厚和粘连。原则上每月一次复查胸腔彩超,疗程中有3例患者自觉患侧胸痛临时加查彩超,超声示轻度胸膜增厚(均<0.6 cm),及时向患者宣教,解除患者心理负担,完成疗程时胸腔内未见明显液性暗区及胸膜增厚(图11~14)。
2.3 综合叙述:根据本组32例结核性渗出性胸膜炎患者疗程中彩超的连续监测,可以发现,患者体质差异,对药物的耐受性,对病情的重视程度及对医师的依从性不同,预后也有所不同。疗程中超声监测胸腔积液原则上每月一次,基本能够满足病情的需要,但患者自觉不适时可随时加查。同时有肺结核病灶的2例患者根据个体病情需要复查胸部X线检查以了解肺部病灶的疗效,病程中,超声监测发现病情变化,如胸腔内出现其他病灶、积液量增加以及病情出现反复时,根据病情需要可增加CT等其他检查以帮助鉴别诊断。
3 讨 论
3.1 理论基础:结核性胸膜炎是由于结核分枝杆菌直接感染,和(或)胸膜对结核分枝杆菌产生高度变态反应而发生炎症,为最常见的一种胸膜炎症性疾病。临床上常分为干性胸膜炎、渗出性胸膜炎、结核性脓胸3种类型[2]。结核病化疗根据早期、联合、适量、规律、和全程用药的治疗原则,结核性胸膜炎患者的化疗一般会持续12个月。
3.2 结核性渗出性胸膜炎疗程中超声监测的应用价值分析:结核性渗出性胸膜炎的诊断及治疗中通过超声定位胸腔穿刺抽液已是临床常规项目,而在其治疗过程中,胸腔彩超能够对患者治疗效果进行及时直观的监测,为医师调整治疗方案提供临床依据。通常情况下,当患者取站立位时,至少150 mL的胸腔积液才可被X线检查到,而当患者立位或坐位时,少至5 mL液体即可被超声在胸壁和膈肌之间检查到(敏感度100%,特异度99.7%),要比传统X线更为可靠[3]。超声可较X线更敏感地发现胸腔积液,且无放射性,具有更安全、快速,简便,准确的优点,但是超声对于肺部病灶的诊断目前还在探索阶段,同时有肺结核病灶的结核性胸膜炎患者还需根据个人情况定期做胸部X线检查,观察肺部病情变化。CT及磁共振成像(magnetic resonance imaging,MRI)检查的优点是能较全面的了解胸腔积液的情况,但对脏层胸膜的厚度及血管分布不能显示,对积液分隔情况显示不如超声清晰[4],而且价格昂贵,在患者长达12个月的疗程中,超声检查相对于CT、MRI则更经济、简便、快速;特别是在没有能力配备CT等医疗设备的基层结核病防治机构,超声对于结核性渗出性胸膜炎疗程的动态监测更具有实用性及可行性。但是CT可以发现被胸水掩盖的肺部病灶,在病程中超声监测到病情出现变化时,可根据病情需要可增加CT等其他检查,防止漏诊。

图5 同患者抽胸水及抗结核治疗4个月末,彩超示:右侧胸腔于第9肋间肩胛线处可见一个大小约2.7 cm×3.9 cm的低回声光团,形态规则,边界清晰,光团内部回声较周边略低,其周边可见彩色血流信号。结合电子计算机体层摄影(computed tomography,CT)结果,考虑胸膜结核瘤,继续原有治疗方案,延长疗程至18个月

图6 同患者疗程结束时彩超示:未见明显异常光团及液性暗区

图7 患者男性,20岁,Ⅲ型左上肺结核并右侧胸腔积液入院,入院彩超示:右侧胸腔于第7~9肋间肩胛线至腋后线处可见不规则液性暗区,最大前后径约4.5 cm

图8 同患者抽液600 mL及HRZE治疗1个月末彩超示:右侧胸腔最大液性暗区约1.2 cm,胸膜增厚约0.5 cm;治疗50 d左右患者出现恶心、厌油等不适症状,查血ALT80 U/L,停药护肝治疗2周后ALT35 U/L,将原有方案中利福平换成利福喷丁

图9 同患者抗结核治疗3个月末彩超示:双侧胸腔均未见明显液性暗区及异常光团
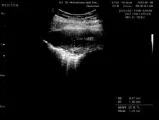
图10 患者女性,43岁,右侧胸腔积液入院,多次自行停药,反复不规则用药1年,右侧胸腔少量积液难以完全吸收,彩超示:右侧胸腔于第7~8肋间腋后线至腋中线可见前后径约0.9 cm的液性暗区,胸膜增厚约1.7 cm

图11 患者男性,64岁,右侧胸腔积液入院,彩超示:右侧胸腔第8~10肋间可见最大前后径约3.8 cm的液性暗区,内被强回声光带分隔若干大小不等的无回声腔
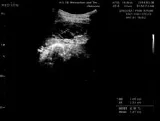
图12 同患者在彩超下定位抽液约200 mL,及抗结核药物化疗后1个月末彩超示:右侧胸腔包裹性积液最大前后径约2.5 cm

图13 同患者抗结核治疗3个月末彩超示:右侧第9~10肋间肩胛线可见前后径约1.9 cm的低回声区,内可见前后径约0.8 cm的无回声区
[1] 彭德虎,林兆原,石琳.B超检查对结核性胸膜炎患者胸腔尿激酶注入疗效评估的分析[J].中国防痨杂志,2011,33(6):369-371 .
[2] 唐神结,高文.临床结核病学[M].北京:人民卫生出版社,2011:366.
[3] 周永昌,郭万学.超声医学[M].6版.北京:人民军医出版社,2012:767.
[4] 陈建军.结核性胸膜炎CT诊断的临床分析[J].中国医药工程,2013,21(10):58-59.

图14 同患者抗结核治疗4个月末彩超示:双侧胸腔未见明显异常
R521.7
B
1671-8194(2016)30-0160-02
