原发性睾丸弥漫性大B细胞淋巴瘤临床病理诊断
2016-11-21陆敏雅石麒麟夏慧张晓岚朱文娟姚佳凯朱亚平
陆敏雅,石麒麟,夏慧,张晓岚,朱文娟,姚佳凯,朱亚平
(湖州市第一人民医院,浙江 湖州313000)
原发性睾丸弥漫性大B细胞淋巴瘤临床病理诊断
陆敏雅,石麒麟,夏慧,张晓岚,朱文娟,姚佳凯,朱亚平
(湖州市第一人民医院,浙江 湖州313000)
目的探讨原发性睾丸弥漫性大B细胞淋巴瘤(DLBCL)的临床病理特点、诊断和鉴别诊断。方法回顾性分析7例原发性睾丸DLBCL的临床病理资料并复习有关文献。结果7例原发性睾丸DLBCL,6例为非生发中心型(non-GCB型),1例为生发中心型(GCB型)。左侧睾丸3例,右侧睾丸4例。临床主要表现睾丸无痛性肿大。7例均行肿瘤侧睾丸根治切除术并联合化疗及放疗,随访1~4年,生存率28.6%。结论原发性睾丸DLBCL是具有高度侵袭性的恶性肿瘤,临床较少见,易误诊,预后差,需结合临床表现、肿瘤的组织学形态和免疫组织化学特点作出诊断和鉴别诊断。
原发性睾丸淋巴瘤;弥漫性大B细胞淋巴瘤;免疫组化;鉴别诊断
原发性睾丸弥漫性大B细胞淋巴瘤(Diffuse large B-cell lymphoma,DLBCL)是少见的高度恶性肿瘤,临床极易误诊,实验室检查并无特异性,B超及影像学检查只能发现肿瘤,但无法确诊。国内外文献大多报道的是对原发性睾丸DLBCL临床预后的回顾性研究,而针对该肿瘤病理诊断的相关报道比较少。现将本院诊断的7例原发性睾丸DLBCL进行总结并复习文献,探讨其临床病理特点、诊断和鉴别诊断。
1 资料与方法
1.1一般资料选择本院2012年7月~2015年7月间诊断的7例原发性睾丸DLBCL的临床病理资料,其中非生发中心型(DLBCL,non-GCB)6例,生发中心型(DLBCL,GCB)1例。年龄52~73岁,中位年龄66岁,均为单侧肿瘤,其中左侧睾丸3例,右侧睾丸4例,均因睾丸无痛性渐进性肿大就诊,2例肿瘤较大,伴有阴囊坠胀感。临床检查:睾丸肿大,触痛不明显,均无B症状,B超提示睾丸增大伴低回声团,实验室检查未发现特异性改变。7例均行患侧睾丸高位根治切除术,术后联合化疗及放疗。术后随访1~4年,6例于术后8个月~2年出现后腹膜及其他部位多发性淋巴结肿大,其中5例死于肿瘤,1例带瘤生存,另1例影像学检查未见复发,已存活3年,生存率28.6%(2/7)。
1.2方法标本均使用10%中性福尔马林固定,常规石蜡包埋,4μm切片,HE染色,光镜观察。免疫组化采用EnVision法,所用抗体CD20、CD79a、p53、CD45、MUM1、bcl-2、bcl-6、CD117、CD30、CD3、CD45RO、CD10、AFP、inhibin、CD99、CD56、MPO、CD38、Ki-67,抗体及试剂盒均购自福州迈新生物技术开发有限公司。
2 结果
2.1巨检7例肿瘤最长径1.6~9.0cm,切面灰白、灰黄色,均质,质地硬,鱼肉状,无包膜,与周围睾丸组织边界尚清。
2.2镜检异型的淋巴样细胞在睾丸间质弥漫性浸润(图1),肿瘤细胞体积大,胞核染色深,染色质颗粒粗,部分可见大核仁,核分裂多见,胞浆少或无。生精小管萎缩,肿瘤细胞围绕其生长,部分可见肿瘤细胞浸润小管 (图2)。灶性区域可见瘤巨细胞。部分区域可见反应性小淋巴细胞。其中6例肿瘤累及白膜,4例累及附睾管,3例累及血管,2例累及精索。
2.3免疫组织化学6例肿瘤细胞表达p53、CD45、CD20(图3)、CD79a、MUM1(图4),不表达CD10、bcl-6;1例表达 p53、CD45、CD20、CD79a、bcl-6,不表达CD10、MUM1;7例肿瘤均不表达CD117、CD30、CD3、CD45RO、AFP、inhibin、CD99、CD56、MPO、CD38;7例Ki-67增殖指数均大于80%。
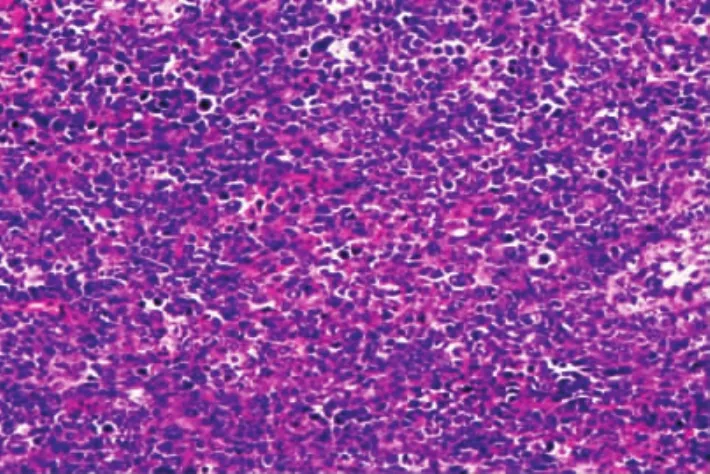
图1 肿瘤细胞在睾丸间质弥漫性浸润性生长,多为中心母细胞。(HE×100)
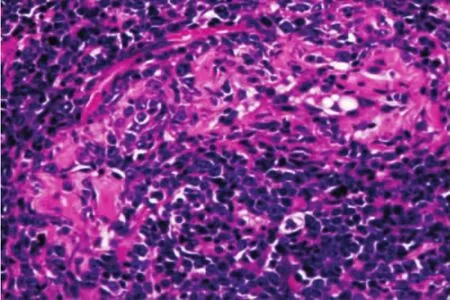
图2 肿瘤细胞围绕生精小管生长,小管萎缩,部分可见肿瘤细胞浸润。(HE×100)
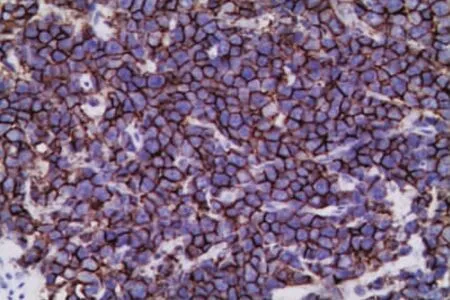
图3 CD20肿瘤细胞呈弥漫强阳性表达(EnVision法×400)

图4 MUM1肿瘤细胞呈弥漫强阳性表达(EnVision法×400)
3 讨论
3.1临床特点原发性睾丸淋巴瘤(primarytesticular lymphoma,PTL)由Malassez[1]于1877年首次报道,其缺乏特异的临床表现,容易向其他结外器官转移,尤其是中枢神经系统及另一侧睾丸。国际结外淋巴瘤研究小组对373例病例进行研究并提出以睾丸肿块为临床表现的淋巴瘤,均属于PTL,好发于≥60岁老年男性,预后差,5年总生存率为16%~50%,中位生存期为12~24个月[2]。美国国家肿瘤数据库收集了1985~2004年确诊的3669例睾丸淋巴瘤患者,发现原发性睾丸DLBCL占77.8%[3-4]。近年来国内也有少数报道,杨志蓉等[5]报道了一组58例的病例,并对其进行了免疫分型及EB病毒免疫杂交检测。赵翠翠等[6]报道了一组33例的PTL,发现48%为原发性睾丸DLBCL临床表现主要为睾丸无痛性、渐进性肿大。本组7例年龄52~73岁,中位年龄66岁,临床表现为一侧睾丸无痛性肿大等,与文献一致。
3.2病理特点镜下见肿瘤性淋巴细胞破坏睾丸实质,可见残存的生精小管,肿瘤细胞围绕其在间质中弥漫浸润性生长,小管萎缩,部分可见肿瘤细胞侵犯小管。本组显示,弥漫增生的淋巴样细胞,浸润睾丸组织,部分累及生精小管,免疫组织化学肿瘤细胞表达CD20和CD79a,提示B淋巴细胞来源。根据Hans等[7]分类,DLBCL分为GCB型和non-GCB两种,其中GCB型的免疫表型为CD10(+)/BCL-6(+)/MUM1(-)或CD10(-)/BCL-6(+)/MUM1(-);non-GCB型为CD10(-)/BCL-6(+)/MUM1(+)或 CD10(-)/BCL-6(-)/MUM1(+)。Menter等[8]报道非生发中心来源的原发性睾丸DLBCL患者远远多于生发中心来源者,且其预后更差。本组6例为non-GCB型DLBCL,1例为GCB型DLBCL,与文献一致。
3.3鉴别诊断(1)精原细胞瘤:为临床多见的睾丸肿瘤,临床表现和影像学检查并无特异性,经典型精原细胞瘤在镜下见肿瘤细胞大而一致,因含丰富糖原而胞质丰富、嗜酸性,细胞边界清晰,呈巢状生长,生精小管破坏消失,部分区域可见原位生殖细胞肿瘤改变,可以与原发性睾丸DLBCL区分。但间变型精原细胞瘤则鉴别困难,尤其是与具有多形性特征的DLBCL,两者难以凭借HE切片区分。但是其发病年龄低于原发性睾丸DLBCL,且免疫组化表达CD117、PLAP,而不表达CD20、CD79a等,故可鉴别。(2)胚胎性癌:原发性睾丸DLBCL有时多形性、异型性极为明显,有大量核分裂,可被误诊为胚胎性癌,但胚胎性癌免疫组织化学显示CK(+)及CD30(+),由此可作出正确诊断。(3)慢性睾丸炎:睾丸可呈实性、结节状生长,镜下可见淋巴细胞、浆细胞等慢性炎细胞,可形成肉芽肿性病变,并可见上皮样细胞和多核巨噬细胞。睾丸外伤史、镜下找不到肿瘤细胞以及良性病程等可以鉴别。(4)其他类型的睾丸淋巴瘤:除DLBCL以外,其他类型的睾丸淋巴瘤均少见,例如黏膜相关淋巴组织型淋巴瘤 (MALT)、NK/T细胞淋巴瘤、伯基特淋巴瘤(BL)等。MALT由边缘区B细胞/单核细胞样B细胞、小淋巴细胞和浆细胞组成,细胞异型性小,多侵犯曲细精管,免疫表达IgM,IgD、CD5、CD10、CD23均不表达。NK/T细胞淋巴瘤较罕见,镜下可见睾丸组织大片坏死,并有血管中心性浸润及组织细胞吞噬红细胞现象,CD45RO、CD3等T细胞标记以及CD56等NK细胞相关抗原呈阳性表达。BL多见于儿童,且多为HIV感染患者,发生于睾丸者多为继发性。低倍镜下可见肿瘤细胞呈“星空”样分布,瘤细胞中等大小,核仁明显,核分裂多见,Ki-67>90%。
3.4治疗与预后该肿瘤少见,无特异性临床表现,且预后差。Zouhair等[9]研究发现,睾丸淋巴瘤预后不良的因素有肿块大小(≥9cm)、精索累及、侵犯静脉、硬化程度、ECOG评分>2,以及血清β2微球蛋白水平升高等。临床分期低的患者手术切除后联合化疗及放疗可大大提高生存率,故病理诊断对临床治疗有重要的指导意义。本组7例,术后均行放疗、化疗,随访1~4年,6例于术后8个月~2年出现后腹膜及其他部位多发性淋巴结肿大,5例死于肿瘤,1例带瘤生存,1例影像学检查未见复发,已存活3年。
[1]刘明,尤涛,王凤义,等.睾丸大B细胞淋巴瘤1例报道.中国实验诊断学杂志,2014,18(1):152
[2]Zucca E,Conconi A,Mughal TI,et al.Pattems of outcome and prognostic factors in primary large-cell lymphoma of the testis in a survey by the International Extranodal Lymphoma Study Group.J Clin Oncol,2003,21(1):20
[3]Pingali S,Go RS,Gundrum JD,et al.Adult testicular lymphoma in the United States(1985-2004):analysis of 3 669 cases from the National Cancer Data Base(NCDB).Clin Oncol,2008,26:19503
[4] Gupta D,Sharma A,Raina V,et al.Primary testicular non-Hodgkinlymphoma:asingleinstitutionexperiencefrom India.India J Cancer,2009,46:46
[5]杨志蓉,毕成峰,张文燕,等.睾丸弥漫性大B细胞淋巴瘤58例临床病理及免疫表型.中华病理学杂志,2013,42(9):589
[6]赵翠翠,王华庆,付凯,等.原发睾丸淋巴瘤的临床特点及预后因素分析.中华泌尿外科杂志,2010,31(11):777
[7]Hans CP,Weisenburger DD,Creiner TC,et al.Confirmation of the molecular classification of diffuse large B-cell lymphoma by immunohistochemistry using a tissue microarray.Blood,2004,103(1):275
[8]Menter T,Ernst M,Drachneris J,et al.Phenotype profiling of primary testicular diffuse large B-cell lymphomas.Hematol Oncol,2014,32(2):72
[9]Zouhair A,Weber D,Belkacrmi Y.et a1.Outcome and patterns offailureintesticularlymphoma:amuhicenterRare Cancer N etwork study.Int J Radiat Oncol Biol Phys,2002,52(3):652
