腹部手术后胃肠动力障碍的诊治探讨
2016-11-10涛辽宁省抚顺市中心医院普外科辽宁抚顺113006
王 涛辽宁省抚顺市中心医院普外科,辽宁抚顺113006
腹部手术后胃肠动力障碍的诊治探讨
王 涛
辽宁省抚顺市中心医院普外科,辽宁抚顺113006
目的探讨腹部手术后胃肠动力障碍的诊治效果与方法。方法以回顾性分析的方法,选择2014年4月~2015年4月我院收治的腹部手术后出现胃肠动力障碍的患者16例,对其进行诊治,观察治疗效果。结果1~3周的保守性对症治疗后,无患者出现需要进行二次手术治疗的迹象,总有效率达100%;胃肠系统的动力恢复平均时间为(9.4±1.4)d;随访3个月无复发,患者治疗前、后血红蛋白、血清白蛋白、血清总蛋白、营养指标(为前三者的综合)比较,差异有统计学意义(P<0.05)。结论对腹部手术后胃肠动力障碍患者进行正确诊断,采用对症的治疗方法,能够有效的改善患者症状,提高治愈率。
腹部手术;胃肠;动力障碍;诊断方法;效果分析
腹部手术后功能性胃肠动力障碍较常见,属于并发症之一,尤以胃癌根治术、胰十二指肠切除术等发生率较高。由于功能性胃肠动力障碍危险性较大,往往会导致二次手术,以及诊断方面的错误。因此,需要对其进行早期诊治,以减少可能性的伤害[1]。本研究选择16例患者进行诊断与治疗,取得了较好效果。现报道如下。
1 资料与方法
1.1 一般资料
以回顾性分析的方法,选择2014年4月~2015年4月我院收治的腹部手术患者120例,对其中的16例并发症为功能性胃肠动力障碍的患者进行及时诊断与治疗,其中,男9例,女7例;年龄31~68岁,平均(46.7±12.6);门静脉高压症1例、胰头癌1例、直肠癌4例、胆囊结石3例、胃癌6例、胃溃疡1例。腹部手术类型为针对性的贲门周围血管离断术、肠粘连松解术、直肠癌根治术、胆囊切除术、胃癌根治术、胃大部切除术。纳入标准:有腹部手术适应证,年龄在18岁以上。排除术后发生严重合并症患者。
1.2 方法
1.2.1 诊断方法首先,观察分析患者临床症状,本研究所有患者均有腹胀、恶心、呕吐等表现;对患者体检,发现患者存在不同程度的肠鸣音减弱,甚至消失;在持续胃肠减压中要求以引流胃液每天在1000 mL之上[2];其次,在诊断中,根据120例患者手术1周后的胃肠减压或停止后,进食流质饮食后的胃潴留情况,表明需继续减压患者16例;第三,在水电解质、酸碱平衡方面,缺少明确性,有紊乱存在[3];第四,患者表现出上面所说的肠鸣音减弱或消失情况;第五,通过腹部X线照射发现,无肠梗阻现象[4];患者进行口服造影时,有明显的蠕动不佳、缺少蠕动,以及排空延迟等情况[5]。根据这四大诊断因素,本研究确诊了16例患者为腹部手术后胃肠动力障碍,并及时治疗。
1.2.2 治疗方法本研究患者均采用非手术治疗方法,对16例确诊为腹部手术后胃肠动力障碍症的患者进行禁食,予患者全静脉营养供给,采用持续性胃肠减压法[6];并采用经胃管路径予患者进行依托比利(石家庄市协和药业有限公司,国药准字:H13024138;剂量为50~100 mg,每日2次,连用10 d为1个疗程)夹闭胃管时间持续40 min,每次以8 h为准;同时纠正患者的酸碱平衡,并补充电解质,通过洗胃(3%高渗盐水)、夹闭胃管(30 min)后抽出,以此达到对吻合口、胃壁水肿症状的缓解;此外,予患者相关的护理措施,如给患者讲解与疾病相关的知识,让患者掌握自己的病情,并积极配合治疗;转移患者的注意力;利用多种措施帮助患者缓解焦虑情绪[7]。
应用的仪器有血红蛋白检测仪[型号:EKF Hemo-1,西化仪(北京)科技有限公司]、血清白蛋白检测仪[型号:EKF Hemo-8,西化仪(北京)科技有限公司]、血清总蛋白检测仪[型号:EKF Hemo-4,西化仪(北京)科技有限公司];试剂均为上海酶联生物科技有限公司生的检测试剂盒。
1.3 评价标准
患者症状全部消失,检查结果各项指标均恢复正常值或接近正常值,为显效;患者部分症状改善,检查结果各项指标有部分好转,为有效;患者症状未见明显改善或加重,且检查结果无任何改善,为无效。总有效率=显效率+有效率[8]。此次营养测定标准以血红蛋白、血清白蛋白、血清总蛋白、体重的变化为准。
1.4 统计学方法
2 结果
1~3周的保守性对症治疗后,16例腹部手术后胃肠动力障碍患者中,9例显效(56.3%)、7例有效(43.7%),无患者出现需要进行二次手术治疗的情况,总有效率达100%;患者胃肠系统动力恢复时间平均为(9.4± 1.4)d。随访3个月后,所有患者均无复发;患者治疗前与治疗后的情况比较,差异有统计学意义(P<0.05)。患者治疗前、后营养指标比较,差异有统计学意义(P<0.05)。见表1。
表1 患者治疗前、后营养指标比较(±s)
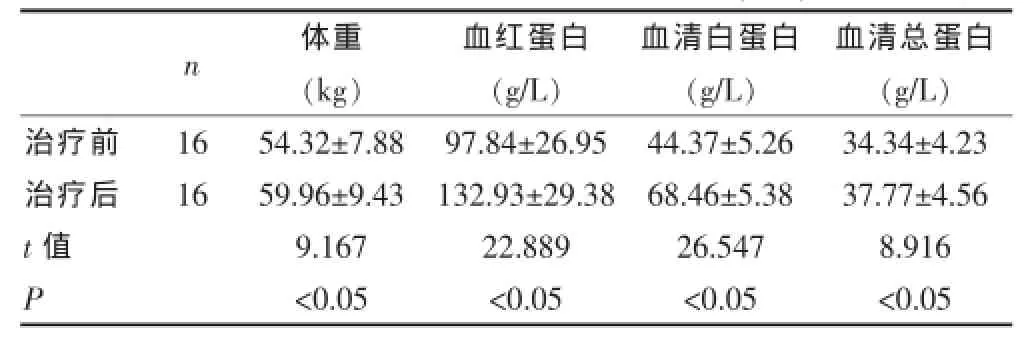
表1 患者治疗前、后营养指标比较(±s)
n体重(kg)血红蛋白(g/L)血清白蛋白(g/L)血清总蛋白(g/L)治疗前治疗后16 16 t值P 54.32±7.88 59.96±9.43 9.167<0.05 97.84±26.95 132.93±29.38 22.889<0.05 44.37±5.26 68.46±5.38 26.547<0.05 34.34±4.23 37.77±4.56 8.916<0.05
3 讨论
腹部手术后,功能性胃肠动力障碍比较常见,以胃癌根治术、胰十二指肠切除术等发生率较高。由于功能性胃肠动力障碍危险性较大,需要对其进行早期诊治,以减少可能性的伤害;其症状多以呕吐、恶心、腹胀等为主;在诊断过程中,应遵守以下四大要素:每日胃肠减压引流液体量、肠梗阻、胃肠蠕动、酸碱与水电解质平衡[10]。
分析腹部手术后的功能性胃肠动力障碍症的发病机制,主要归纳为以下几点,如腹部手术所造成的胃肠道激素调节、分泌紊乱等。本研究中的16例患者多是不同类型的腹部手术后产生并发症,以胃癌根治术为例,此类手术多采用微创型的腹腔镜下的手术操作,往往会造成胃肠穿孔或者对器官的其他影响,存在明显的刺激性作用,尤其是在操作手法不熟练的情况下,极易造成创伤。再如,因手术而引发的幽门反流功能障碍,当其切断迷走神经时更为显著[11];还有,因手术需长时间禁食所导致的各种元素的降低,主要以钠血症、钾血症、蛋白血症的偏低为主;此外由药物所引起的抑制作用给胃肠运行带来了阻碍,以及患者焦虑、急切、苦闷等情绪下所引起的障碍或者吻合口在术后发生了水肿、消炎等[12]。以上这些相关因素,均来自于临床经验方面的研究结果,具备明确的依据。
本研究中,对于功能性胃肠动力障碍的临床诊断主要体现在及时、精准、全面几大方面,具体来看,当患者进行手术后,给予了细致的观察,并且采用诊断标准排除法,从120例患者中筛选出16例患者,主要是以患者术后的表现、症状、检查结果等作为根据,然后采取及时的对症治疗方法,才取得了较好效果[13]。腹部手术多要求患者在术后几天以胃管进食;确定拔除胃管后,应该采用口服流食,采用循序渐进的方法,逐步增加食物的硬性,由流食逐步改善为非流食;原因主要是患者多在手术后直接进行非流质物体胃肠的压力较大,而进行半流食的进食,往往又会产生直接的反胃、呕吐或恶心;因为患者在胃肠减压治疗后有大量胃液[14,15],患者上腹部在放射线的检查中,出现了明显的液气平面等。根据以上几个方面的具体表现及相关因素,对患者的症状进行具体的判断,也就是上面所说的“四大诊断要素”。
因此,在具体的治疗过程中,拟定了对症治疗的具体方案;先对相关注意事项如辅助性治疗措施、恢复胃肠动力药物应用等进行了分析[14]。以药物为例,在此次研究中,由于对患者腹部手术后胃肠动力障碍病症的发病机制有了明确分析,并应用红霉素、莫沙比例、吗丁啉等药物进行治疗,这些药物可以与胃动素受体结合、促进胆囊排空、加速胃排空,提高蠕动等功能,因此,针对不同手术对应症的患者,采用了综合治疗的方法。
需要说明的是,在对腹部术后胃肠动力障碍患者制定治疗方案时,也考虑了给予患者全面有效的护理措施;主要体现在对患者的心理因素、精神状况、术后状态等方面,并根据这些患者的个体差异,制定了对应的护理措施,通过心理护理、饮食护理、药物护理、插管护理等,帮助患者尽快获得痊愈。需要重点加以展开分析的是心理护理、饮食护理两个方面,因为术后胃肠动力障碍给患者增加了心理负担,其在焦虑、抑郁以及承受能力各方面,都有所表现。为了解决此类问题,医师与护理人员经过细致的解释病症、手术状况、获病原因、治疗方法、可取得的效果,以及通过对以前成功案例的展示等,平抚了患者焦灼不安的情绪,并且,通过与患者家属的交流,共同建立了一个可以提升患者治愈信心,能够帮助患者尽快获得痊愈的团体[15];在全面的治疗方案中采取对症的治疗措施与及时的解除患者困惑与不解,增加了患者恢复的效果,平均康复时间仅为(9.4±1.4)d;营养指标方面,治疗前、后比较差异显著,具有统计学意义;尤其是治疗的总有效率达100%,减少了患者进行二次手术的风险,为患者解除了忧虑与不安,使患者的并发症得到了有效控制。
综上所述,对于腹部手术,医院应该增强规范性,确保在手术实践中,增加轻柔性,减少暴力手术的发生;另一方面,应该对保留组织加大保护力度,尤其应该注重治疗与护理的配合,家属、患者、医护人员间的配合,从而提高对治疗方案的认知,形成共同的治疗团队,提高患者治愈率。此次研究证明对腹部手术后胃肠动力障碍患者进行正确诊断,采用对症的治疗方法,能够有效的改善患者症状,提高治愈率,值得进一步在临床推广应用。
[1]庞洪双,李见菊,朱挺,等.奥曲肽联合鼻胃减压管治疗腹部手术致早期炎症性肠梗阻的疗效[J].中国生化药物杂志,2014,33(6):894-896.
[2]赵栋,张明途.右美托咪啶用于腹部手术全身麻醉效果及术后恢复质量的临床研究[J].中国临床药理学杂志,2014,6(4):317-319.
[3]廖天然,黄昌明,林建贤,等.既往腹部手术史对行腹腔镜辅助根治性全胃切除术患者的影响[J].中华胃肠外科杂志,2016,15(9):960-963.
[4]袁园,林中,李小玲,等.伴胃肠动力障碍的重症急性胰腺炎大鼠结肠黏膜下神经节一氧化氮合酶阳性神经元的变化[J].郑州大学学报(医学版),2013,48(1):47-50.[5]周已焰,熊小伟,董荔,等.早期肠内营养中添加益生菌对重型颅脑损伤患者胃肠动力障碍和营养状况的影响[J].中华创伤杂志,2015,29(4):320-324.
[6]卫永琪,张洪雷.慢性阻塞性肺疾病和肺原性心脏病患者中医证型与胃肠动力障碍的相关性[J].中医杂志,2008,49(6):535-538.
[7]段泽辉,林中,王芹,等.重症急性胰腺炎大鼠回肠肌间神经节血管活性肠肽和一氧化氮合酶阳性神经元变化[J].实用医学杂志,2015,31(16):2619-2622.
[8]刘艳红,张明鑫,关波,等.大承气汤通过抑制炎症反应来改善大鼠炎症相关性胃肠动力障碍[J].山西医科大学学报,2015,46(5):411-416.
[9]周绍荣,焦兰农,姚建根,等.顺气通腑合剂对胃肠动力障碍大鼠血浆胃动素、乙酰胆碱和生长抑素的影响[J].云南中医学院学报,2015,4(3):10-12.
[10]王艳,王建荣.危重病人胃肠动力障碍及检测方法现状[J].解放军医学院学报,2016,11(12):1281-1284.
[11]邵雪非,程世翔,涂悦,等.亚低温对创伤性颅脑损伤后胃肠动力学影响的实验研究[J].中华神经外科杂志,2015,31(7):732-739.
[12]王满才,侯晓翔,马天龙,等.厚朴排气合剂治疗外科手术后胃肠动力障碍疗效的Meta分析[J].中医杂志,2016,57(9):747-752.
[13]郭金秀,王醊恩,刘孟安,等.中药胃肠舒对阿托品致胃肠动力障碍小鼠胃肠运动的影响[J].时珍国医国药,2016,21(2):264-265.
[14]苗彬,张淑文,王红,等.Cajal细胞在脓毒症所致胃肠动力障碍中的形态改变及厚朴酚干预的实验研究[J].首都医科大学学报,2016,34(2):163-170.
[15]刘诗,侯晓华.胃肠功能性疾病:是胃肠动力障碍?还是内脏感觉异常所致?[J].中华消化杂志,2016,28(8):568-569.
Discussion of the diagnosis and treatment of gastrointestinal motility disorder after abdominal surgery
WANG Tao
Department of General Surgery,Fushun Central Hospital in Liaoning Province,Fushun113006,China
Objective To explore the effects and method of diagnosis and treatment of gastrointestinal motility disorder after abdominal surgery.Methods 16 patients with gastrointestinal mobility disorder after abdominal surgery who were admitted to our hospital from April 2014 to April 2015 were selected with the method of retrospective analysis.They were diagnosed and treated,and the curative effects were observed.Results After 1-3 weeks of conservative symptomatic treatment,among 16 patients with gastrointestinal mobility disorder after abdominal surgery,the signs of a second surgery were not observed in the patients,with the total effective rate of 100%;average time of recovery of gastrointestinal motility was(9.4±1.4)d;after 3 months of follow-up visit,no relapse was observed.Hemoglobin,serum albumin,total serum protein and nutritive indices(combination of the three former)before the treatment and after the treatment were compared,and the differences were statistically significant(P<0.05).Conclusion Correct diagnosis and symptomatic treatment methods for the patients with gastrointestinal mobility disorder after abdominal surgery are able to effectively improve patients'symptoms and improve the cure rate.
Abdominal surgery;Gastrointestinal;Motility disorder;Diagnostic method;Effect analysis
R656
B
1673-9701(2016)26-0088-03
2016-06-01)
