血浆NT-proBNP与急性呼吸窘迫综合征严重程度的相关性分析
2016-10-13曾天星田婵婵陈丽珺赵明栋
曾天星 田婵婵 陈丽珺 赵明栋
血浆NT-proBNP与急性呼吸窘迫综合征严重程度的相关性分析
曾天星1田婵婵2陈丽珺2赵明栋3
急性呼吸窘迫综合征;NT-proBNP;血气分析;肺动脉压;肺血管阻力
急性肺损伤/急性呼吸窘迫综合征(acute lung injury/acute respiratory distress syndrome, ALI/ARDS)会导致肺动脉高压和右心功能不全[1],其病理生理机制涉及[2]:①内皮细胞功能障碍;②肺血管阻塞;③肺血管张力增加;④血管外压迫;⑤血管重塑。NT-proBNP是由心房和心室分泌含有76个氨基酸残基的多肽[3]。一般情况下中心静脉压增高,心肌张力增加后的1 h内,开始分泌NT-proBNP[4-5],低氧血症也能刺激NT-proBNP的分泌[6]。急性呼吸窘迫综合征随着严重程度增加,缺氧程度增加,肺动脉压随之升高,右心功能不全而加重[7]。本研究通过回顾性分析探讨了急性呼吸窘迫综合征严重程度分级与血浆NT-proBNP水平的相关性。
资料与方法
一、一般资料
收集我院2012年1月至2015年7月入住我院呼吸内科与重症监护病房 (ICU)的76例ARDS患者。76例患者中男43例,女33例,平均年龄(64.4±14.63)岁。所有病例中原发病因以感染性疾病最多,其中肺部感染45例(59.2%),肺外感染性疾病22例(28.9%),大手术4例(5.2%),产科患者2例(2.6%),其他原因3例(3.9%)。
二、诊断标准
所有患者符合2012年发表的急性呼吸窘迫综合征诊断新标准(柏林定义)[8],患者资料均有完整的血气分析、心脏彩超、NT-proBNP数据,见表1。纳入的患者按诊断新标准进行严重程度分级,轻度组31例(40.7%),平均年龄(57.99±12.86)岁;中度组25例(32.8%),平均年龄(63.95±14.99)岁;重度组20例(26.3%),平均年龄(74.97±10.73)岁。
三、 统计学方法
所以患者的氧合指数、肺泡动脉氧分压差[P(A-a)O2]、血浆NT-proBNP、动脉血气分析、肺动脉收缩压(彩超,Echo PAP)、肺血管阻力(PVR)数据均纳入统计分析,采用SPSS 19.0软件完成。3组间比较主要采用单因素方差分析,方差齐性的用LSD法,方差不齐的用Dunnett T3法。相关性分析采用Pearson相关。
结 果
一、3组血浆NT-proBNP水平、肺泡-动脉氧分压差[P(A-a)O2]、肺动脉收缩压(Echo PAP)、肺血管阻力(PVR)比较。
轻度组氧合指数为246.48±28.19,中度组为149.92±24.69,重度组为71.87±16.62。3组间肺泡动脉氧分压差、血浆NT-proBNP、肺动脉收缩压、肺血管阻力比较,差异均具有统计学意义,P<0.01。
轻度组血浆NT-proBNP为545.68±357.16 pg/ml,中度组为1 349.08±415.55 pg/ml,重度组为1 909.56±714.44 pg/ml。其中,中度组NT-proBNP与轻度组之差的平均值为803.28 pg/ml,95%CI(543.47-1063.08),重度组与中度组NT-proBNP之差的平均值为560.79 pg/ml,95%CI(104.55-1 017.02),差异具有统计学意义,P<0.01,见表2。

表1 ARDS 柏林的诊断标准
注:a胸部影像学包括胸片或CT; FiO2: 吸入氧浓度; PEEP: 呼气末正压; 1 mmHg=0.133 kPa; 1 cmH2O=0.098 kPa

表2 3组间各项指标比较
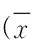
二、血浆NT-proBNP与其他指标的相关性分析
血浆NT-proBNP水平与氧合指数呈高度负相关,相关系数r=-0.712,P<0.01,具有统计学意义。血浆NT-proBNP水平与肺泡-动脉氧分压差[P(A-a)O2]呈正相关,相关系数r=0.563,P<0.01,具有统计学意义。血浆NT-proBNP与肺动脉收缩压(Echo PAP)呈正相关,相关系数r=0.604,P<0.01,具有统计学意义。血浆NT-proBNP与肺血管阻力呈高度正相关,相关系数r=0.736,P<0.01,具有统计学意义。
讨 论
急性肺损伤/急性呼吸窘迫综合征以肺泡富蛋白性水肿,肺泡塌陷,肺实变/顺应性下降,伴有不同程度的肺动脉高压,右心功能不全为特点[2]。急性肺损伤时内皮细胞功能障碍[9],肺毛微血管堵塞[10],低氧性血管收缩[11],肺血管受压[2],肺血管重塑[12]导致肺动脉高压。肺动脉高压定义为静息状态下平均肺动脉压大于25 mmHg,或者经胸壁心脏彩超时,右心室收缩压(峰压,RVSP)大于40 mmHg。本研究中,各组肺动脉收缩压(Echo PAP)平均值均大于40 mmHg,且组间具有显著性差异,证实急性呼吸窘迫综合征肺动脉高压的存在,且随疾病严重程度增加,肺动脉压增加。
肺动脉压增高,心肌张力增加后会分泌NT-proBNP。本研究中,各组NT-proBNP均明显升高,中度组比轻度组平均升高803.28 pg/ml,重度组比中度组平均升高560.79 pg/ml。显示血浆NT-proBNP水平与急性呼吸窘迫综合征严重程度具有良好的相关性。血浆NT-proBNP与氧合指数呈高度负相关(r=-0.712,P<0.01),与肺泡动脉氧分压差呈正相关(r=0.563,P<0.01)。因而,NT-proBNP在判断ARDS严重程度方面具有一定的价值。血浆NT-proBNP水平还与ARDS患者的预后密切相关,Bajwa等[7]针对ARDS患者随访60 d发现,血浆NT-proBNP明显升高患者的死亡率显著高于NT-proBNP较低的患者(相对危险度OR=2.36,P<0.01),且机械通气时间更长。
肺动脉高压和右心室功能不全的临床表现并不是特异的,尽管右心导管检查是测量肺动脉压的金标准,但是有创检查限制了它的应用。血浆NT-proBNP与平均肺动脉压有一定的相关性。以血浆NT-proBNP 395 pg/ml作为判别肺动脉高压的临界值,其敏感性和特异性分别为56%和95%[13-14]。尽管胸部心脏彩超常用于评估肺动脉压,但在疾病早期的敏感性也较低[15],这主要是右心室腔形状的不对称,心脏彩超难以准确评估其收缩性和容量[2]。本研究亦显示出血浆NT-proBNP与肺动脉收缩(彩超r=0.604,P<0.01),肺血管阻力(r=0.736,P<0.01)呈高度正相关。
左心和右心肌细胞都能分泌NT-proBNP,在左心功能正常的条件下,联合检测血浆NT-proBNP与心脏彩超对评估右心功能具有一定的意义。Nagaya 等[16]的研究发现,血浆BNP水平与右心室舒张末压呈正相关(r=0.76)。
1Zapol WM, Kobayashi K, Snider MT, et al. Vascular obstruction causes pulmonary hypertension in severe acute respiratory failure[J]. Chest, 1977, 71(2 suppl): 306-307.
2Price LC, McAuley DF, Marino PS, et al. Pathophysiology of pulmonary hypertension in acute lung injury[J]. Am J Physiol Lung Cell Mol Physiol, 2012, 302(9): L803-815.
3Saito Y, Nakao K, Itoh H, et al. Brain natriuretic peptide is a novel cardiac hormone[J]. Biochem Biophys Res Commun, 1989, 158(2): 360-368.
4Hama N, Itoh H, Shirakami G, et al. Rapid ventricular induction of brain natriuretic peptide gene expression in experimental acute myocardial infarction[J]. Circulation, 1995, 92(6): 1558-1564.
5Nakagawa O, Ogawa Y, Itoh H, et al. Rapid transcriptional activation and early mRNA turnover of brain natriuretic peptide in cardiocyte hypertrophy. Evidence for brain natriuretic peptide as an “emergency” cardiac hormone against ventricular overload[J]. J Clin Invest, 1995, 96(3): 1280-1287.
6Tóth M, Vuorinen KH, Vuolteenaho O, et al. Hypoxia stimulates release of ANP and BNP from perfused rat ventricular myocardium[J]. Am J Physiol, 1994, 266(4 Pt 2): H1572-1580.
7Bajwa EK, Januzzi JL, Gong MN, et al. Prognostic value of plasma N-terminal probrain natriuretic peptide levels in the acute respiratory distress syndrome[J]. Crit Care Med, 2008, 36(8): 2322-2327.
8ARDS Definition Task Force, Ranieri VM, Rubenfeld GD, Thompson BT, et al. Acute respiratory distress syndrome: the Berlin definition[J]. JAMA, 2012, 307(23): 2526-2533.
9Tomashefski JF Jr. Pulmonary pathology of acute respiratory distress syndrome[J]. Clin Chest Med, 2000, 21(3): 435-466.
10Snow RL, Davies P, Pontoppidan H, et al. pulmonary vascular remodeling in adult respiratory distress syndrome[J]. Am Rev Respir Dis, 1982, 126(5): 887-892.
11Brimioulle S, Julien V, Gust R, et al. Importance of hypoxic vasoconstriction in maintaining oxygenation during acutelung injury[J]. Crit Care Med, 2002, 30(4): 874-880.
12Monchi M, Bellenfant F, Cariou A. Early predictive factors of survival in the acute respiratory distress syndrome. A multivariate analysis [J]. Am J Respir Crit Care Med, 1998, 158(4): 1076-1081.
13Williams MH. Role of N-terminal brain natriuretic peptide (N-TproBNP) inscleroderma-associated pulmonary arterial hypertension[J]. Eur Heart J, 2006, 27(12): 1485-1494.
14Mukerjee D, St George D, et al. Echocardiography and pulmonary function as screening tests for pulmonary arterial hypertension in systemic sclerosis[J]. Rheumatology (Oxford), 2004, 43(4): 461-466.
15Milani RV, Lavie CJ, Rubiano A. Clinical correlates and reference intervals for pulmonary artery systolic pressure among echocardiographically normal subjects[J]. Circulation, 2002, 106(5): e19.
16Nagaya N, Ando M, Oya H, et al. Plasma brain natriuretic peptide as a noninvasive marker for efficacy of pulmonary thromboendarterectomy[J]. Ann Thorac Surg, 2002, 74(1): 180-184.
(本文编辑:王亚南)
曾天星,田蝉蝉,陈丽珺,等. 血浆NT-proBNP与急性呼吸窘迫综合征严重程度的相关性分析[J/CD]. 中华肺部疾病杂志: 电子版, 2016, 9(4): 417-419.
10.3877/cma.j.issn.1674-6902.2016.04.015
443000 宜昌,湖北民族学院附属宜昌医院1
443000 宜昌,三峡大学第二人民医院2
赵明栋,Email:zhaomdd@163.com
R563
B
2015-10-23)
443000 宜昌,宜昌市第二人民医院呼吸内科3
