焦虑与抑郁障碍共病患者症状与血清甲状腺激素水平的相关分析
2016-09-22金睿,徐理,杨玥,邓霞,周波
金 睿,徐 理,杨 玥,邓 霞,周 波
(四川省医学科学院·四川省人民医院,四川 成都 610072*通信作者:周 波,E-mail:tonyac7721@163.com)
焦虑与抑郁障碍共病患者症状与血清甲状腺激素水平的相关分析
金睿,徐理,杨玥,邓霞,周波*
(四川省医学科学院·四川省人民医院,四川成都610072*通信作者:周波,E-mail:tonyac7721@163.com)
目的探讨焦虑与抑郁障碍共病患者症状与血清甲状腺激素及促甲状腺激素(TSH)水平的相关性,为焦虑与抑郁障碍共病的治疗提供理论依据。方法采用单纯随机抽样法,于2014年1月-2015年6月在四川省人民医院心身医学中心抽取50例符合《美国精神障碍诊断与统计手册(第4版)》(DSM-Ⅳ)中焦虑与抑郁障碍共病诊断标准的首次住院患者为研究对象。采用化学发光分析法检测患者血清总三碘甲状腺原氨酸(TT3)、总甲状腺素(TT4)、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺激素(TSH)水平,并对患者进行焦虑自评量表(SAS)、抑郁自评量表(SDS)及症状自评量表(SCL-90)评定。结果焦虑抑郁障碍共病患者的甲状腺激素各项及TSH水平与SAS、SDS评分均无相关性(P均>0.05);TT4水平与SCL-90的躯体化因子评分呈负相关;FT4水平与SCL-90中的其他因子评分呈负相关。结论焦虑与抑郁障碍共病患者的症状水平与血清甲状腺激素水平有一定的相关性。甲状腺激素水平的异常与焦虑抑郁障碍共病患者躯体化症状、睡眠及饮食问题的产生有一定的关系。
焦虑抑郁障碍;共病;甲状腺激素
早在1970年,美国耶鲁大学Feinstein首次提出“共病(Comorbidity)”这一概念,将其定义为“同一患者患有某一疾病之外的其他任何已经存在或发生在此疾病过程中的疾病”[1],后来这一概念被广泛应用于精神病学领域,其中焦虑和抑郁障碍共病成为该领域最受关注的问题之一[2]。有研究发现焦虑障碍与抑郁障碍之间存在关联[3],且焦虑抑郁障碍共病是精神障碍中最常见的共病形式[4]。调查显示:目前抑郁障碍与焦虑障碍的共病率达19.2%~80%,其中60%~90%的抑郁症患者伴有焦虑障碍,50%的焦虑症患者伴有抑郁[5],单纯疾病形式所占比率较少[4,6]。与单纯焦虑或抑郁障碍相比,焦虑与抑郁障碍共病危害更大,表现为症状复杂化、病程慢性化、合并症增多、社会功能损害重、更易造成精神残疾、加重或继发躯体疾病、自杀率高和预后差等特征[7-10]。研究发现,自杀风险与焦虑症状呈正相关,55%的抑郁症患者自杀是由于共病焦虑[11]。因此探索其发病机制及治疗方法具有重要意义。
有研究发现甲状腺相关激素水平的异常可直接影响与精神活动有关的神经递质的正常分泌及释放,导致神经、精神症状出现[12]。Min等[13]认为下丘脑-垂体-甲状腺轴(HPT)对抑郁症患者的神经内分泌非常重要,HPT轴功能紊乱,患者易出现入睡困难、体重下降及消化道症状。抑郁症患者的血清游离甲状腺素(FT4)水平与临床症状呈U型关系,显示甲状腺功能过高或过低均与抑郁症的发生有关[14],且过高的血清促甲状腺激素(TSH)水平与抑郁症的复发有关[15]。与健康人相比,焦虑症患者的甲状腺激素水平亦存在异常[16]。Mendels 等[17]的研究指出,焦虑与抑郁之间有共同的生物学基础,且症状也很相近。研究发现甲状腺功能异常的患者血清FT4的低水平状态与其焦虑、抑郁情绪有关,故推测血清FT4的低水平状态可能通过影响脑多巴胺、去甲肾上腺素、5-羟色胺功能而导致焦虑、抑郁障碍的发病[18]。目前有关焦虑抑郁障碍共病临床症状与甲状腺激素相关性研究的报道相对较少。本研究旨在探讨焦虑抑郁障碍共病患者临床症状水平与血清甲状腺激素及TSH水平的相关性,为焦虑抑郁障碍共病的治疗提供理论依据。
1 对象与方法
1.1对象
为2014年1月-2015年6月在四川省人民医院心身医学中心首次住院的患者。符合《精神障碍诊断与统计手册(第4版)》(Diagnostic and Statistical Manual of Mental Disorders, fourth edition,DSM-IV)焦虑症、抑郁症诊断标准,其中焦虑抑郁障碍共病系指患者同时有焦虑和抑郁症状,将两组症状分别考虑时均需符合相应的诊断标准。入组标准:①年龄≥18岁;②既往无甲状腺疾病史,入院前1月内未服用过对甲状腺代谢有影响的药物;③从未接受过精神科药物治疗;④无免疫系统和神经系统疾病;⑤近期内无药物、食物过敏史及预防接种史。排除标准:①有高血压、糖尿病、高脂血症、哮喘或肝肾疾病等严重躯体疾病史者;②认知功能障碍患者。采用单纯随机抽样法,抽取符合纳入标准且不符合排除标准的患者共50例,其中男性18例,女性32例,平均年龄(38.80±11.46)岁;受教育程度:小学2例,初中7例,高中17例,大学及以上24例;平均受教育年限(6.00±12.58)年;婚姻状况:已婚39例,未婚9例,离异2例。本研究通过四川省医学科学院·四川省人民医院医学伦理委员会批准,所有参加本研究的患者均签署知情同意书。
1.2方法
1.2.1研究工具
采用自编一般情况调查表收集患者的性别、年龄、受教育程度、婚姻状况等资料。采用焦虑自评量表(Self-rating Anxiety Scale,SAS)评定患者焦虑水平,该量表包含20个反映焦虑主观感受的项目,每个项目的评分按症状出现的频度分为4级,1分为没有或很少时间,2分为有时,3分为大部分时间,4分为绝大部分或全部时间;其中15个项目为正向评分,5个为反向评分;SAS标准分的分界值为50分,SAS评分<50分为无焦虑症状,50~59分为轻度焦虑,60~69分为中度焦虑,>69分为重度焦虑。采用抑郁自评量表(Self-rating Depression Scale,SDS)评定患者抑郁程度,本量表包含20个反映抑郁主观感受的项目,每个项目的评分按症状出现的频度分为4级,1分为没有或很少时间,2分为有时,3分为大部分时间,4分为绝大部分或全部时间;其中10个项目为正向评分,10个为反向评分;SDS标准分的分界值为53分,SDS评分<53分为无抑郁症状,53~62分为轻度抑郁,63~72分为中度抑郁,>72分为重度抑郁。症状自评量表(Self-reporting Inventory,SCL-90)包括90个项目,共10个因子:躯体化、强迫症状、人际关系敏感、抑郁、焦虑、敌对、恐怖、偏执、精神病性及其他(主要反映睡眠及饮食情况),每个项目均采用5级评分制;主要统计指标为总评分及各因子评分,SCL-90总评分≥160分,或阳性项目数≥43项,或任一因子评分≥2分,可考虑筛查阳性。
1.2.2评定方法
在经过专业培训的一名心身科主治医师指导下进行量表评定,于患者入院当日在没有外界干扰的安静心理测验室完成量表评定后现场收回。整个测评过程中,患者有任何关于量表测评的疑问,均需立即详细解答以便患者准确完成,保证测评结果的准确性。
1.2.3实验室检查
所有患者于入院次日清晨空腹抽取静脉血4 mL,交由本院核医学科采用化学发光分析法(Chemiluminescence,CL)测定患者的血清总三碘甲状腺原氨酸(TT3)、总甲状腺素(TT4)、游离三碘甲状腺原氨酸(FT3)、FT4、TSH水平。本研究所使用的仪器是美国雅培i2000化学发光免疫分析仪及配套试剂。各指标的正常参考值范围:TT3(0.88~2.44 nmol/L),TT4(62.68~150.80nmol/L),FT3(2.63~5.70pmol/L), FT4(9.01~19.05pmol/L),TSH(0.35~4.95mIU/L)。
1.3统计方法
2 结 果
2.1SAS、SDS评分与血清甲状腺激素水平相关分析
以甲状腺相关激素(TT3、TT4、FT3、FT4、TSH)为自变量, SAS 、SDS 总评分为因变量依次进行相关分析,结果显示甲状腺激素各项与SAS 、SDS 总评分均无相关性(P均>0.05)。
2.2血清甲状腺激素水平与SCL-90 各因子评分相关分析
分别以甲状腺相关激素(TT3、TT4、FT3、FT4、TSH)为自变量,SCL-90 的10 个症状因子评分为因变量进行相关分析,结果显示除TT4与躯体化因子呈负相关(r=-0.209,P=0.035)及FT4与其他因子呈负相关(r=-0.314 ,P=0.026)外,其余血清甲状腺相关激素与SCL-90 各因子间无相关性(P均>0.05)。见表1。
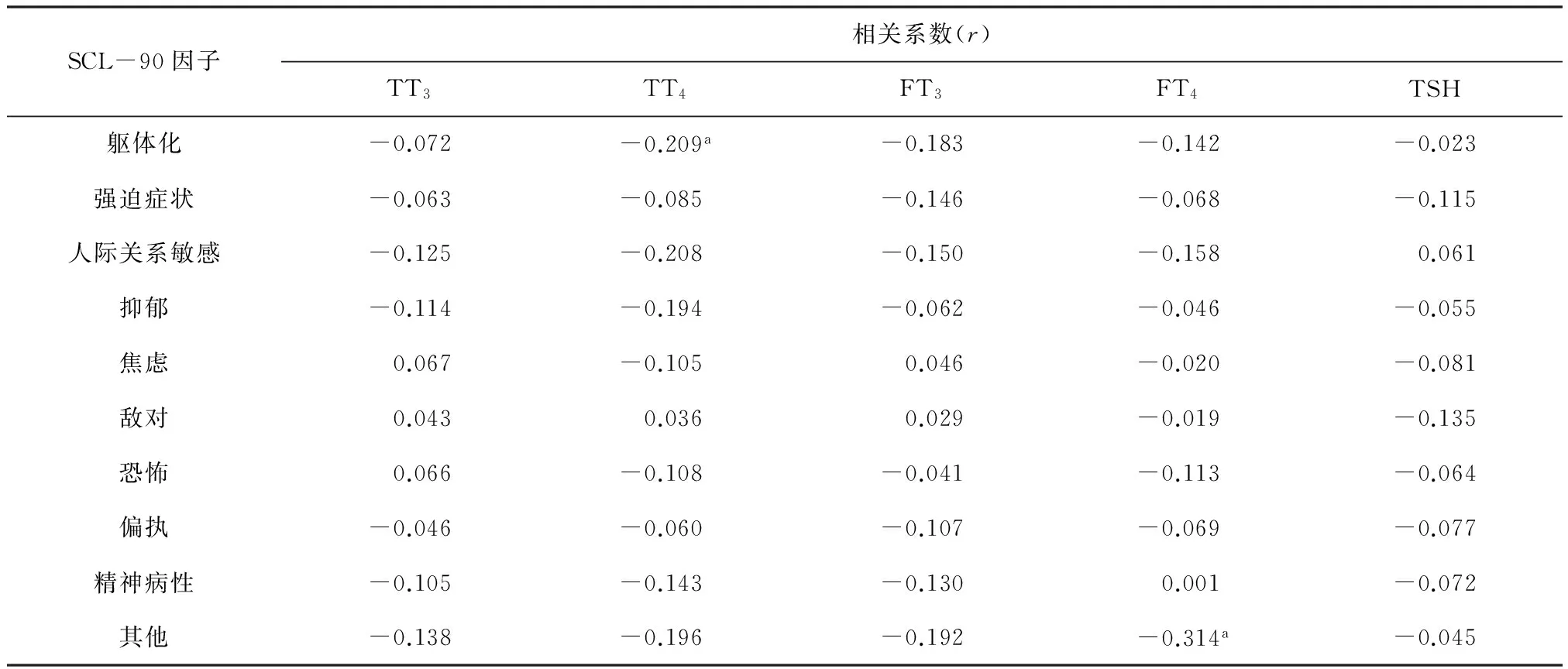
表1 SCL-90各因子评分与血清甲状腺激素水平的相关分析
注:aP<0.05
3 讨 论
本研究结果显示,焦虑与抑郁障碍共病患者临床症状水平与血清甲状腺激素水平有一定的相关性,患者血清TT4、FT4水平分别与躯体症状、睡眠及饮食问题呈负相关,主要体现在患者躯体不适主诉及生活质量方面,与Lenze等[19-20]研究结果一致。焦虑抑郁共病患者的血清甲状腺激素水平与其SAS、SDS评分无相关性,这与SCL-90中焦虑、抑郁因子与血清甲状腺激素水平相关性研究结果一致,但与Aslan等[21]的研究结果不同,既往亦有研究结果显示两者之间无相关性[22]。目前关于甲状腺激素水平与焦虑抑郁共病患者焦虑、抑郁情绪之间相关性的研究结果不一致,还需进一步研究。
焦虑抑郁障碍共病的发病机制至今尚未明了,涉及的神经内分泌功能紊乱假说主要有下丘脑-垂体-肾上腺轴和下丘脑-垂体-甲状腺轴活动异常[23-24]。多项研究表明,焦虑、抑郁障碍患者的甲状腺激素水平均有不同程度的异常,且与焦虑、抑郁的发病有一定的联系[25-27]。本研究显示,焦虑抑郁共病患者的血清甲状腺激素水平与其临床症状水平相关,患者血清TT4水平越低,躯体不适主诉越多,躯体症状越明显;血清FT4水平越低,则患者睡眠及饮食等问题越明显,甚者严重影响其生活质量。提示焦虑抑郁共病患者的血清甲状腺激素水平对临床症状的评估具有一定的意义,可通过血清TT4、FT4水平辅助评估患者临床症状的严重程度及主要临床特征;而改善焦虑抑郁共病患者的血清TT4、FT4低水平状态可能有助于改善其焦虑抑郁症状。因此,针对临床上治疗效果较差的焦虑和抑郁障碍共病患者,可尝试通过调节血清TT4、FT4水平改善其焦虑抑郁症状。
综上所述,焦虑与抑郁障碍共病患者的症状水平与血清甲状腺激素水平有一定的相关性。甲状腺激素水平的异常与焦虑抑郁障碍共病患者躯体化症状、睡眠及饮食问题的产生有一定的关系。但本研究存在一定局限性:首先,接受SCL-90评定的对象为焦虑抑郁共病患者,缺乏单病种对照组,在今后的研究中应设计单病种对照组以更好地研究共病患者的甲状腺激素水平与临床症状的特征。其次,用于评估焦虑抑郁共病患者情绪的SAS、SDS均为自评量表,在测评过程中虽有专业的心理测评师指导,但仍不能避免患者存在的主观性,在条件允许的情况下,加用汉密尔顿焦虑量表(Hamilton Anxiety Scale,HAMA)和汉密尔顿抑郁量表(Hamilton Depression Scale,HAMD),其测评结果将更可靠。本研究虽发现有统计学意义的结果,但样本量偏小,在今后的研究中应增加样本量。本研究结果与现有的国内外研究结果,有一致亦有不同,这可能与各研究所用评定量表和样本基本情况不同有关,故需进一步研究,以深入发掘焦虑抑郁共病患者下丘脑-垂体-甲状腺轴的活动与临床症状水平之间的关系。
[1]Feinstein C, Eliez S, Blasey C. Psychiatric disorders and behavioral problems in children with velocardiofacial syndrome: usefulness as phenotypic indicators of schizophrenia risk[J]. Biol Psychiatry, 2002, 51(4): 312-318.
[2]Winokur A, DeMartinis NA, McNally DP, et al. Comparative effects of mirtazapine and fluoxetine on sleep physiology measures in patients with major depression and insomnia[J].J Clin Psychiatry, 2003, 64(10): 1224-1229.
[3]Sartorius N, Ustün TB, Lecrubier Y, et al. Depression comorbid with anxiety: results from the WHO study on psychological disorders in primary health care[J]. Br J Psychiatry Suppl, 1996, (30): 38-43.
[4]de Graaf R, Bijl RV, Smit F, et al. Risk factors for 12-month comorbidity of mood, anxiety, and substance use disorders: findings from the Netherlands Mental Health Survey and Incidence Study[J]. Am J Psychiatry, 2002, 159(4): 620-629.
[5]国效峰, 薛志敏. 抑郁症与焦虑障碍共病的研究[J]. 国际精神病学杂志, 2004, 31(4): 232-234.
[6]Stein DJ. Comorbidity in generalized anxiety disorder: impact and implications[J]. J Clin Psychiatry, 2001, 62(Suppl 11): 29-34.
[7]Axelson DA, Birmaher B. Relation between anxiety and depressive disorders in childhood and adolescence[J]. Depress Anxiety, 2001, 14(2): 67-78.
[8]Kaufman J, Charney D. Comorbidity of mood and anxiety disorders[J]. Depress Anxiety, 2000, 12(Suppl 1): 69-76.
[9]Lenze EJ, Mulsant BH, Shear MK, et al. Comorbid anxiety disorders in depressed elderly patients[J]. Am J Psychiatry, 2000, 157(5): 722-728.
[10] Rosolová H, Podlipny J. Anxious-depressive disorders and metabolic syndrome[J] .Vnitr Lek, 2009, 55(7-8): 650-652.
[11] Schaffer A, Levitt AJ, Bagby RM, et al. Suicidal ideation in major depression: sex differences and impact of comorbid anxiety[J]. Can J Psychiatry, 2000, 45(9): 822-826.
[12] 沈渔邨. 精神病学[M].4版.北京: 人民卫生出版社, 2005: 327-329.
[13] Min W, Liu C, Yang Y, et al. Alterations in hypothalamic-pituitary-adrenal/thyroid (HPA/HPT) axes correlated with the clinical manifestations of depression[J]. Prog Neuropsychopharmacol Biol Psychiatry, 2012, 39(1): 206-211.
[14] Delitala AP, Terracciano A, Fiorillo E, et al. Depressive symptoms, thyroid hormone and autoimmunity in a population-based cohort from Sardinia[J]. J Affect Disorder, 2016, 191: 82-87.
[15] Tsuru J, Ishitobi Y, Ninomiya T, et al. The thyrotropin-releasing hormone test may predict recurrence of clinical depression within ten years after discharge[J]. Neuro Endocrinol Lett, 2013, 34(5): 409-417.
[16] 肖迎光, 杜惠兰, 谈金莲, 等. 焦虑症患者的COR、甲状腺激素及自主神经的功能特点及神经内分泌、自主神经功能影响因素分析[J]. 国际精神病学杂志,2015, 42(4): 36-39.
[17] Mendels J, Weinstein N, Cochrane C. The relationship between depression and anxiety[J]. Arch Gen Psychiatry, 1972, 27(5): 649-653.
[18] 焦杨, 蓝长安, 胡华.甲状腺功能异常对患者焦虑、抑郁情绪的影响[J]. 重庆医科大学学报, 2008, 33(4): 453-456.
[19] Lenze EJ. Comorbidity of depression and anxiety in the elderly[J]. Curr Psychiatry Rep,2003, 5(1): 62-67.
[20] Goldstein MZ. Depression and anxiety in older women[J]. Prim Care, 2002, 29 (1): 69-80.
[21] Aslan S, Ersoy R, Kuruoglu AC, et al. Psychiatric symptoms and diagnoses in thyroid disorders: a cross-sectional study[J]. Int J Psychiatry Clin Pract, 2005, 9(3): 187-192.
[22] 于江媛, 李亚明, 尹雅芙, 等. Graves病患者抑郁和焦虑状态及其脑血流量变化[J]. 中华核医学与分子影像杂志, 2006, 26(3): 162-164.
[23] Musselman DL, Nemeroff CB. Depression and endocrine disorders: focus on the thyroid and adrenal system[J]. Br J Psychiatry Suppl, 1996(30): 123-128.
[24] Palinkas LA, Reed HL, Reedy KR, et al. Circannual pattern of hypothalamic-pituitary-thyroid (HPT) function and mood during extended antarctic residence[J]. Psychoneuroendocrinology, 2001, 26(4): 421-431.
[25] Hage MP, Azar ST. The link between thyroid function and depression[J]. J Thyroid Res, 2012, 2012: 590648.
[26] Ittermann T, Vözke H, Baumeister SE, et al. Diagnosed thyroid disorders are associated with depression and anxiety[J]. Soc Psychiatry Psychiatr Epidemiol, 2015, 50(9): 1417-1425.
(本文编辑:唐雪莉)
Correlation between clinical symptoms and levels of thyroid hormones in patients with co-morbid of anxiety and depression disorders
JINRui,XULi,YANGYue,DENGXia,ZHOUBo*
(SichuanAcademyofMedicalSciences&SichuanProvincialPeople'sHospital,Chengdu610072,China*Correspondingauthor:ZHOUBo,E-mail:tonyac7721@163.com)
ObjectiveTo explore the correlation between the levels of thyroid hormones and thyroid stimulating hormone (TSH) in clinical symptomsof patients with co-morbid anxiety and depression and to provide a theoretical basis for the treatment of comorbid anxiety and depression.MethodsA total of 50 patients with co-morbid anxiety and depression from Sichuan Provincial People's Hospital Psychosomatic Medicine Center from January 2014 to June 2015 were included. All patients met the standard of Diagnostic and Statistical Manual of Mental Disorders, fourth edition (DSM-IV) and were first hospitalization. The serum levels of total triiodothyronine (TT3), total thyroxine (TT4), free triiodothyronine(FT3), free thyroxine(FT4) and TSH were tested by chemiluminescence (CL) analysis. Meanwhile, Self-rating Anxiety Scale (SAS), Self-rating Depression Scale (SDS) and Self-reporting Inventory(SCL-90) were used to assess all patients. ResultsFor patients with co-morbid anxiety and depression, there was a negative correlation between somatization item and TT4level;additional item was significantly negatively correlated with FT4level.ConclusionThe levels of thyroid hormones are correlated with clinical symptoms inpatients with co-morbid anxiety and depression. The abnormal levels of thyroid hormone may be one of the causes of the somatic symptoms, insomnia and dietary problems in patients with co-morbid anxiety and depression.
Anxiety and depression;Co-morbid;Thyroid hormones
R749.4
A
10.11886/j.issn.1007-3256.2016.04.008
2016-06-13)
