不同手术入路病灶清除植骨融合内固定治疗脊柱结核临床疗效观察
2016-09-13徐士安于文源刘鹏洪沐汉
徐士安 于文源 刘鹏 洪沐汉
不同手术入路病灶清除植骨融合内固定治疗脊柱结核临床疗效观察
徐士安 于文源 刘鹏 洪沐汉
目的 探讨前入路及后入路病灶清除植骨融合内固定治疗脊柱结核临床疗效。方法 回顾性分析符合标准的患者60例,其中后入路手术患者30例(后入路组)、前入路手术患者30例(前入路组),比较两组患者手术一般情况、后凸畸形矫正情况及临床疗效。结果 后入路组患者手术时间、术中出血量及住院时间与对照组比较,差异均有统计学意义(P<0.05)。两组患者术后Cobb角较术前均得到改善(P<0.05),但是后入路组患者改善程度明显优于对照组(P<0.05)。后入路组患者植骨融合时间为(7.2±1.4)个月,与前入路植骨融合时间(7.4±1.2)个月比较,差异无统计学意义(P>0.05)。后入路组患者优良率93.33%,高于前入路的70.00%,差异有统计学意义(P<0.05)。结论 后入路病灶清除植骨融合内固定治疗脊柱结核临床疗效确切,能彻底清除病灶和重建脊柱稳定,是一种有效、经济、安全的治疗手段。
脊柱结核 前入路术式 后入路术式 病灶清除 内固定
近年来,随着结核杆菌的耐药性增加,骨与关节结核的发病率逐年增加,其中脊柱结核的发病率最高,约占骨与关节结核的55%[1]。脊柱结核如果不能及时有效治疗,易发生截瘫、大小便功能障碍,对患者、家庭和社会均造成沉重的负担。临床上绝大多数脊柱结核采用正规化疗可以治愈,但是存在硬化壁者手术切除病灶,则有利于抗结核药物的渗入等[2]。目前,脊柱结核的治疗究竟采用前路还是后路病灶清除植骨融合内固定仍存在一定争议。本文回顾性分析不同手术入路病灶清除植骨融合内固定治疗脊柱结核的临床疗效,现报道如下。
1 临床资料
1.1 一般资料 收集2010年1月至2013年1月在本院治疗的病灶位于单节段的脊柱结核患者或跳跃式脊柱结核每处病灶椎体局限于一个运动单元的脊柱结核患者60例,主要临床表现为低热、盗汗、消瘦、胸或(和)腰部疼痛、双下肢疼痛伴麻木无力,伴或不伴活动受限,主要影像学表现为椎间隙变窄、椎体破坏塌陷、脊柱后凸畸形(部分患者脊髓受压)、腰大肌脓肿形成。后入路手术患者30例(后入路组),其中男18例、女12例;年龄18~60岁,平均(36.1±5.5)岁。病程2个月~2年,平均(8±0.6)个月。受累节段:胸椎结核19例、胸腰段结核5例、腰椎结核6例。脊髓功能损害按Frankel法分级[3]:C级3例、D级17例和E级10例。前入路手术患者30例(前入路组),其中男17例、女13例;年龄20~59岁,平均(36.5±5.3)岁。病程3个月~2年,平均(8±0.5)个月。受累节段:胸椎结核17例、胸腰段结核6例、腰椎结核7例。脊髓功能损害按Frankel法分级[3]:C级4例、D级17例和E级9例。两组患者性别、年龄、病程、临床表现及脊髓功能损害程度等方面比较,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 (1)术前准备:术前正规四联强化抗结核药物治疗(链霉素0.75 g,1次/d;利福平0.45g,1次/d;异烟肼0.3g,1次/d;吡嗪酰胺0.5g,3次/ d)2~6周后,实验室检查显示血红蛋白>100g/L,血沉<60mm/h时手术(如果血沉>60mm/h,但影像学检查显示寒性脓肿较大时,应及时手术)。(2)手术方法:后入路组:应用后路术式,采用气管插管全身麻醉完毕,患者取俯卧位,以病变椎体为中心,做后正中切口,根据椎体破坏程度及累计椎体个数决定伤口长度。充分显露双侧椎板及关节突,植入椎弓根螺钉或在病灶上下正常节段植入螺钉,根据术前后凸畸形情况,预弯双棒,利用椎弓根系统的加压撑开作用,矫正脊柱后凸及部分侧弯畸形,恢复脊柱生理弯曲度。彻底清除死骨、脓液、干酪样坏死物及肉芽组织等,有脊髓压迫症者,减压至硬膜囊充分隆起。用自体髂骨或肋骨或填充自体骨钛网内植物紧密嵌入椎体间植骨。创面反复冲洗,按解剖层次关闭切口。前入路组:应用前路术式,采用气管插管麻醉,采取病变重侧朝上侧卧位,采用经胸腔入路,结扎胸、腰椎节段性血管,充分显露病变椎体。彻底清除死骨、脓液、干酪样坏死物及肉芽组织等,解除脊髓压迫。然后行内固定矫形及植骨融合。创面反复冲洗,按解剖层次关闭切口。术后处理:引流管拔除时间不限于48h,而是根据引流量决定拔管时间,当引流量<30 ml/d,无血性液体引出或引出的为少量淡黄色血清时可拔管。术后加强营养,继续强化抗结核药物治疗6个月,根据患者情况进行巩固抗结核治疗。术后6周佩戴支具下床活动,时间为3~6个月。定期检查血沉、肝肾功能、脊柱X线检查等。
1.3 观察指标 (1)一般情况:住院时间、手术时间及术中出血量。(2)后凸畸形矫正情况:记录术前及术后12个月Cobb角。(3)临床疗效:术后12个月根据X线平片显示的融合情况进行评价,植骨面可见到明确的骨小梁通过,在X线片的伸、屈动力位片上无明显活动(屈伸位的活动度<3°)和植骨面无间隙则确定融合[4]。根据JOA评分计算方法进行临床疗效评价[5]。
1.4 统计学处理 采用SPSS 11.5统计软件。计量资料以(±s)表示,组间比较采用t检验,计数资料比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术一般情况比较 后入路组患者手术时间、术中出血量及住院时间与前入路组比较,差异均有统计学意义(P<0.05),见表1。
表1 两组患者手术一般情况比较(±s)

表1 两组患者手术一般情况比较(±s)
组别手术时间(h)术中出血量(ml)住院时间(d)后入路组4.8±0.5947.3±124.623.8±2.1前入路组5.9±0.61384.0±130.128.0±2.3 P值<0.05<0.05<0.05
2.2 两组患者后凸畸形矫正情况及临床疗效比较 两组患者均随访12~18个月。术后12个月随访结果显示,两组患者术后Cobb角较术前均得到改善(P<0.05),但后入路组患者改善程度明显优于前入路组(P<0.05)。后入路组患者植骨融合时间为(7.2±1.4)个月,与前入路组植骨融合时间(7.4±1.2)个月比较,差异无统计学意义(P>0.05)。后入路组患者优良率93.33%,高于前入路组的70.00%,差异有统计学意义(P<0.05),见表2、3,图1、2。
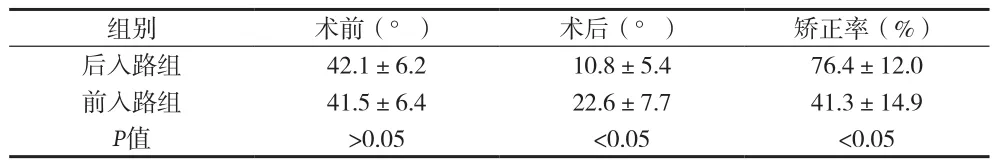
表2 两组患者手术前后Cobb角变化比较(x±s)

表3 两组患者临床疗效比较[n(%)]
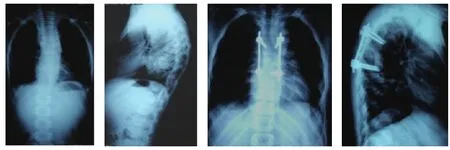
图1 胸段椎体术前、术后正侧位X线片
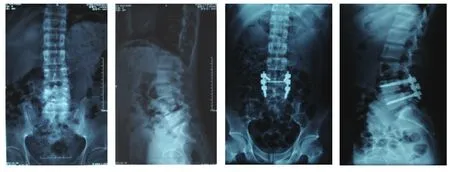
图2 腰段椎体术前、术后正侧位X线片
3 讨论
脊柱结核因循环障碍及结核感染引起椎体病变所致,受累的脊柱主要表现为骨质破坏、坏死、干酪样改变和脓肿形成等,同时椎体因病变和承重而发生塌陷,使脊柱形成弯度,好发于腰椎,胸椎次之。由于脊柱结核致残率高,严重影响患者的生活质量。脊柱结核是全身结核的一部分,临床治疗颇为棘手。目前,广泛认可的治疗脊柱结核方法是在早期、联合、适量、规律、全程抗结核药物治疗的基础上清除手术病灶,抗结核药物是治疗脊柱结核的基石,外科手术是治疗脊柱结核的重要辅助手段,因为手术可以清除病灶内的脓液、病灶周围的硬化骨、坏死组织等,为药物发挥作用创造了必要的条件[6,7]。常用的手术入路方法较多,如前外侧入路、后入路、前后结合入路等,但孰优孰劣,目前研究报道不一。作者在全身化疗的基础上,采用不同入路对脊柱结核病灶进行清除植骨融合内固定治疗,结果显示后入路组患者手术时间、术中出血量及住院时间与对照组比较,差异均有统计学意义(P<0.05),但后入路组患者术后Cobb角改善程度明显优于对照组,并且后入路临床预后优良率93.33%,高于前入路的70.00%,差异有统计学意义(P<0.05),两组患者植骨融合时间差异无统计学意义(P>0.05)。
目前,对于脊柱结核手术入路的选择尚无统一的认识和选择标准。对于胸椎结核,有人主张采用前方入路,如此能充分显露结核病灶,有利于局部病灶切除、脓肿清理、脊髓减压等。但是,作者在临床治疗中发现采用前方入路手术治疗胸椎结核存在以下问题:(1)对患者身体状况要求比较高,如肺功能最大通气量的实测值为预测值的>50%。(2)对椎体质量也有要求,如椎体节段破坏较少或破坏不严重。(3)内固定效果差,容易导致内固定钢板松动、变形及断裂。因此,对于胸膜严重粘连、心肺功能差、全身营养状况差、多节胸椎破坏、活动性肺结核及合并肺部感染的患者,均不适合采用前路开胸病灶清除手术。
腰椎及胸腰段脊柱结核采用前入路手术治疗,具有手术视野清晰、直视下清除病灶、解除脊髓前方压迫及直接撑开椎间高度方便植骨等优点,但是手术存在巨大的潜在风险,如植骨床吸收、假关节形成、植骨块塌陷、矫正角度丢失严重,导致后期后凸畸形逐渐加重等。腰椎及胸腰段脊柱结核采用前入路治疗,作者在临床治疗中发现存在以下问题:(1)该类患者多伴有椎旁脓肿,前入路手术时易残留死骨或亚健康骨,导致感染复发、植骨不融合。(2)腰椎及胸腰段脊柱缺乏胸廓的保护,前入路内固定易出现内固定松动。(3)如果固定于相邻节段完全正常的椎体,则要加大切口,增加出血量,损伤胸腹膜及脏器的风险也增加。而采用后入路内固定治疗腰椎及胸腰段脊柱结核,则可避免前入路的缺点,不必暴露于病灶区。发现采用后入路进行治疗,具有明显的优势:(1)手术创伤小。采用后入路进行手术,手术时间短、术中出血量少及住院时间短,与前入路比较具有明显的优势。(2)显著矫正后凸畸形。采用后入路手术,患者畸形矫正率达(76.4±12.0)%,明显高于采用前入路的(41.3±14.9)%。(3)手术效果好:采用后入路手术患者,应用JOA评分评价,优良率达93.33%,显著高于对照组的70.00%。究其原因,可能为后入路病灶清除植骨融合内固定手术视野充分、病灶清除更彻底、内固定牢固保持了脊柱稳定性、降低脊柱畸形发生率。同时,后入路不剥离椎旁肌的附着点,保留脊柱后方韧带复合体,有利于术后的恢复。
前方入路行胸椎结核病灶清除手术,虽然可充分显露结核病灶,有利于局部病灶切除、脓肿清理、脊髓减压等,但是要求患者身体状况比较好,肺功能最大通气量的实测值应>50%的预测值,并且椎体节段破坏较少或破坏不严重者;对多节段椎体破坏的患者前路内固定效果差,容易导致内固定钢板松动、变形及断裂。对于胸膜严重粘连、心肺功能差、全身营养状况差、活动性肺结核及合并肺部感染的患者禁止进行前路开胸病灶清除手术。
腰椎及胸腰段脊柱缺乏胸廓的保护,结核多伴有椎旁脓肿,且病灶清除不彻底,因而常余留一些死骨或者亚健康骨。前入路内固定易出现内固定松动、植骨不融合及易造成胸腹膜腔的污染和感染等并发症,如果固定于相邻节段完全正常的椎体,则要加大切口,增加出血量及损伤胸腹膜及脏器的风险。采用后入路内固定则可避免前路的缺点,且不必暴露病灶区。后路融合应融合病变椎体,多保留运动节段,而对于老年人则可以融合固定范围内的所有节段避免二次手术取内固定物。
手术过程中,还要注意以下问题:(1)内固定时尽量不将螺钉植入病变椎体上。(2)病灶清除应彻底,传统的病灶清除因顾虑病灶清除后椎体缺损过大,影响脊柱的稳定性而仅行保守的病灶清除,常导致术后不愈或复发[8]。(3)植骨床准备一定要选择在上下应在健康骨质内,并且植骨后同时行内固定,有利于增加脊柱三柱稳定性。
1 韦善平.脊柱结核的外科治疗进展.中国医疗前沿,2010,5(16):20~21.
2 刘鹏,江建明.高效液相色谱法测定脊柱结核化疗后组织内利福平和去乙酰利福平的浓度.中国医科大学学报,2011,40(7):665~668.
3 王雪冰.脊柱结核外科内固定适应证的选择.中国实用医药,2009,4(11):72~73.
4 Lee CK Vessa P,Lee JK.Chronic disab1ing 1ow back Pain syndrome caused by intern disc derangements: the resu1ts of disc excision and posterior 1umbar inter body fusion.Spine,1995,20(3):56~61.
6 Jain AK, Aqqarwa1 A, Dhammi IK. Extrap1eura1 antero1atera1 Decompression in tubercu1osis of the dorsa1 spine.J Bone Jonint Surg,2004, 86(7):1027~1031.
7 瞿东滨,金大地,陈建庭,等,脊柱结核外科治疗的术式选择.中华骨科杂志,2005,25(2):74~78.
8 金格勒,姚立东,崔泳,等.脊柱结核术后复发危险因素的分析.中国脊柱脊髓杂志,2007,17(7):516~519.
Objective To investigate the clinical therapeutic effects of focus removal,auto-graft bone fusion and internal fixation via anterior approach and posterior approach on spinal tuberculosis. Methods 60 patients meeting the criteria were selected and randomly divided into observation group and control group,with 30 patients in each group;the observation group was treated via posterior approach,while the control group was treated via anterior approach,and the general operative conditions,kyphotic deformity correction conditions,and the clinical therapeutic effects were compared between the patients of the two groups. Results The difference in the operative time,intra-operative blood loss and length of stay between the patients of the observation group and those of the control groups were all statistically significant (P<0.05). The post-operative Cobb angles in the patients of both groups were improved when compared with those before the operations (P<0.05),but that of the patients of the observation group was improved more significantly than that of the control group(P<0.05). The grafted bone fusion time in the patients of the observation group was (7.2±1.4) months,while that of the control group was(7.4±1.2)months,and the difference was statistically insignificant(P>0.05). The fineness rate in the patients of the observation group was 93.33%,higher than that of the control group (70.00%),and the difference was statistically significant (P<0.05). Conclusion Focus removal,auto-graft bone fusion and internal fixation via posterior approach has positive clinical therapeutic effects,can thoroughly remove focuses and reconstruct spinal stabilization,and is an effective,economic and safe therapeutic tool.
Spinal tuberculosis Anterior approach Posterior approach Focus removal Internal fixation
322200 浙江省浦江县人民医院
5 Shirado O,T,Akai M,et a1.An outcome measure for Japanese Peop1e with chronic 1ow back pain: an introduction and va1idation study of Japan 1ow back pain eva1uation questionnaire.Spine,2007,32(26):3052.
