胃肠道间质瘤临床分析
2016-09-13蒋振宇王吉汤祎龙谢路炜
蒋振宇 王吉 汤祎龙 谢路炜
胃肠道间质瘤临床分析
蒋振宇 王吉 汤祎龙 谢路炜
目的 探讨胃肠道间质瘤(GIST)的诊断、临床特征及治疗方法。方法 回顾性分析17例胃肠道间质瘤患者的临床资料。结果 本组患者发病中位年龄为56.6岁,男女比例1.1:1。症状主要以腹部不适、消化道出血、腹部包块为主。内镜发现黏膜下隆起性病变11例,影像学包括超声内镜发现病变13例。病理免疫组化:CD117阳性(1例为核旁点状阳性)17例(100%),CD34阳性15例(88.2% ),Dog-1阳性17例(100%),NES阳性6例(35.3%),S-100阳性3例(17.6%)。结论 GIST的临床表现缺乏特异性,影像学和内镜检查尤其是超声内镜可以提高诊断率,最终确诊需要病理检查。
胃肠道间质瘤 临床分析 诊断
胃肠道间质瘤(GIST)是最常见的消化道间叶组织肿瘤,可以发生在食管至肛门的任何部位,极少数原发于胃肠道外脏器如肝脏、肠系膜等。随着免疫组化和基因检测技术的发展进步,Miettinen等将CD117用于GIST的诊断。GIST被证实与c-kit及PDGFR-α基因的功能获得性突变有关[1,2]。临床上好发于中老年人,男女比例大致相等。作者治疗GIST患者17例,取得满意的效果。报道如下。
1 临床资料
1.1 一般资料 2008年1月至2015年5月本院经临床病理确诊的GIST患者17例,其中男9例,女8例;男女比例1.1:1。年龄29~81岁,平均年龄56.6岁。以腹痛、腹胀为主10例,以呕血、便血为主6例,发现腹部肿块2例。该组患者中原发于胃11例(64.7%)、小肠4例(23.5%)、直肠2例(11.8%)。
1.2 病理学诊断标准 根据2002年美国国立癌症研究所和国立卫生研究会同哈佛医学院等9所医疗肿瘤研究中心一同制定的标准,按照肿瘤的最大直径(cm)及细胞核分裂像计数(50HPF)将GIST的侵袭行为分为极低度危险(<2cm和<5/50PF),低度危险(2~5cm和<5/50HPF),中度危险(<5cm和6~10/50HPF)或5~10cm和<5/50HPF),高度危险(>5cm和>5/50HPF或>10cm或>10/50HPF)[3]四类。
2 结果
2.1 病变部位 本组17例GIST病例中原发于胃11例(64.7%),其中胃底7例(63.6%)、胃体3例(27.3),胃体胃底交界处1例(9.1%)。肿瘤<2cm 3例、>2cm≤5cm 6例、>5cm≤10cm 1例、>10cm 1例。小肠来源4例(23.5%),位于近端空肠3例(75%)、回肠1例(25%);肿瘤≤2cm 1例、>10cm 2例。直肠原发2例(11.8%),均位于距离肛门<4cm,直肠肿瘤分别为7.3cm×5.8cm,6cm×4.5cm。本组病例无合并远处转移,1例胃间质瘤瘤体破裂。核分裂相:胃间质瘤中>10/50HPF 2例,<5/50HPF 8例,>5/50HPF 1例;小肠间质瘤中≤5/50HPF 3例,直肠间质瘤2例均<5/50HPF。
2.2 临床表现 根据肿瘤部位出现相应的症状体征,2例直肠部位病变患者有不同程度的大便习惯和性状改变表现,其中合并便血1例。胃间质瘤以上腹部不适,腹痛,呕血,甚至晕厥表现,本组2例无明显临床症状,在体检时发现。小肠GIST患者中便血2例,体检发现腹部肿块2例。
2.3 肿瘤指标检查 所有患者均行肿瘤标记物全套检查,其中CEA,CA199,CA125检查均在正常范围。
2.4 影像学检查 其中10例行腹部CT检查(58.8%),2例行MR检查(11.8%),提示间质瘤10例(83.3%)。行B超检查7例,发现异常4例,无明显异常3例。
2.5 内镜检查 11例患者行内镜检查(胃镜、肠镜)发现占位性病变,局部隆起性病变及表面糜烂、溃疡甚至出血10例,考虑GIST 1例(10%),1例无明显异常。5例行超声内镜检查,其中4例提示间质瘤(80%)。超声内镜的诊断率明显高于普通内镜(χ2=8.045,P=0.005)。
2.6 病理检查结果 17例患者中根据GIST良恶性风险评估标准,极低度危险2例(11.8%),低度危险7例(41.2%)中度危险4例(23.5%),高度危险4例(23.5%)。免疫组化见表1。
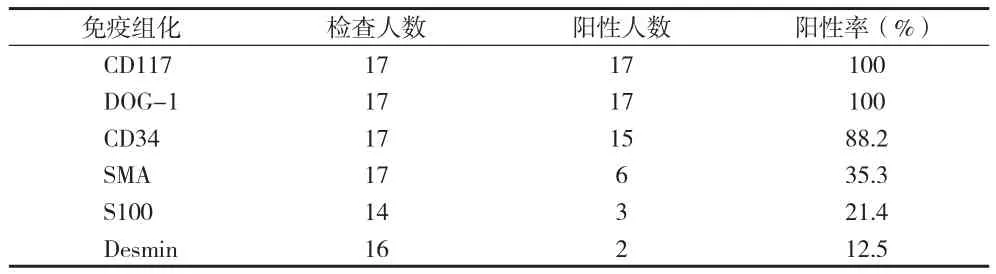
表1 免疫组化结果(n)
2.7 治疗情况 17例中2例直肠间质瘤患者术前均穿刺确诊后,予以新辅助治疗1年,肿瘤明显缩小从而达到降期(伊马替尼400mg/d)后手术治疗,行胃间质瘤切除10例,远端胃大部分切除1例,行小肠部分切除4例,2例直肠GIST均行Miles手术,术后根据病理检查结果对本组中高危8例患者予以常规伊马替尼口服标准辅助治疗,术后均顺利恢复。
3 讨论
mazur和clark在20世纪80年代提出GIST的概念,GIST的发病率根据文献报道为1~2/10万[4],在美国每年的新发病例数4000~6000例,每年发病率约11~14.5/100万,患病率约129/100万,GIST起源于间充质Cajal细胞,发病高峰在50~70岁,男女发病率大致相等,约50%~60%发生于胃,25%~30%发生于小肠,20%发生于直肠,结肠、食管、网膜和腹膜少见。本资料与文献相仿。患者临床症状差异较大,主要根据肿瘤位置及大小与恶性程度相关,表现为腹部不适、消化道出血、腹部包块等为主。其辅助检查方面有影像学、内镜或腹腔镜检查,但最主要是病理检查。
影像学诊断主要有上消化道钡餐检查,对部分腔内型的患者可表现为充盈缺损,部分患者可出现黏膜破坏、甚至溃疡、受压及推移的改变。CT平扫GIST多呈向腔内、外或同时向腔内外突出圆形或类圆形肿块,少数呈不规则性或分叶状。增强CT更有利于显示黏膜、肌层以及浆膜等胃肠壁结构,且在区别良恶性方面有一定的意义,如恶性常表现为形态不规则、边缘分叶、界限不清、内部密度不均匀,有邻近器官侵及,远处转移或伴肠系膜淋巴结肿大[5]。MRI具有一定的局限性,主要对显示瘤体内坏死、囊性变、出血及邻近器官是否有受累情况有一定价值。超声检查优点在于无创、多角度、动态观察瘤体的大小、形态、内部回声、血供以及和周围组织相关性,超声检查对于肿瘤的良恶性有一定价值,低危GIST:直径通常<50mm,形态规则边界清晰、内部回声均匀、较少有液化坏死;中高危者:直径>50mm形态不规则,且常伴有液化。有报道指出在饮水后有助于提高超声对GIST定位诊断准确率,且有统计学意义[6]。大部分GIST患者是通过普通内镜检查时发现,普通内镜下GIST常为球形、半球形隆起,基底一般较宽、色泽常正常且表面光滑、部分可出现桥形皱襞、顶部中央的凹陷性溃疡、可以覆白苔甚至血痂。由于肿瘤位于黏膜下,一般活检较难达到足够深度,建议进一步检查。
GIST的诊断主要依赖于病理诊断,其镜下形态最常见为梭形细胞型,部分为上皮细胞型及混合型。GIST在临床上需要与胃肠道平滑肌瘤、神经鞘瘤等其他间叶源性肿瘤相鉴别。GIST的最重要的生物学特征是Kit基因突变以及Kit的蛋白产物CD117。2003年Heinrich等[2]在c-kit突变阴性的GIST中发现血小板生长因子受体α(PDGFR-α)的表达即CD34+,其是GIST发生的另一种主要原因。目前认为CD117是诊断GIST最敏感最特异的标记物,有文献报道有95%~100%的阳性表达率,本组17例中100%表达。CD117联合CD34检测是确诊GIST的重要依据,本组CD34阳性表达率88.2%。Dog1蛋白选择性表达于GIST,本组阳性率100%,其对上皮样间质瘤、PDGFR-α突变间质瘤、胃肠外间质瘤、转移性间质瘤及儿童间质瘤均有良好的灵敏度和特异度[7],Dog1蛋白与CD117蛋白有较好的互补性,联合应用可以显著提高GIST的诊断率,减少误诊率和漏诊率。另外在鉴别诊断中NES可以作为特异、敏感性且比较可靠的标记物,其只有在包绕胃肠道神经丛和穿插在平滑肌组织内的卡哈尔细胞中有90%的阳性表达率,而在胃肠道平滑肌瘤中均无表达,因此可与平滑肌肿瘤,纤维瘤鉴别。S-100在GIST中表达率<5%,且呈散在局灶阳性,而其在神经鞘瘤中呈弥漫性阳性。
GIST的治疗主要以手术治疗为主,术前活检仅用于拟行格列卫新辅助治疗从而使肿瘤降期进而增加肿瘤切除率,或较少破坏性手术代以保留功能性手术的患者。活检可以经由内镜或超声内镜引导下穿刺,一般不推荐经皮穿刺活检,本组2例直肠间质瘤行穿刺活检并予以格列卫新辅助治疗。由于GIST极少有淋巴结转移,对于瘤体较小的可以考虑选择腔镜下治疗,研究表明原发局限性胃和小肠GIST腹腔镜切除创伤小、恢复快、短期效果明显[8]。
1 HirotaS,Isozaki K,Moriyama Y,et al. Gain-of-function mutations of c-kit in human gastrointestinal stromal tumors.Science,1998,279(5350):577~580.
2 Heinrich MC,corless CL,Duensing A,et al. PDGFRA activating mutations in gastrointestinal stromal tumors Science,2003,299(5607):708~710.
3 Fletcher C D, Berman JJ, CorlessC,et al.Diagnosis of gastrointestinal stromal tumors: a consensus approach . Hum Pathol, 2002,33(5):459~465.
4 Rossi CR, Mocellin S, menearelliR, et al. Gastrointestinal stromal tumors: from a surgical to a molecular approach.Int J Cancer,2003,107(2): 171~176.
5 李健丁,郑育聪,张瑞平,等.胃肠道间质瘤的诊断和治疗.世界华人消化杂志,2010,18(1):49.
6 叶显俊,邓克学,隋秀芳,等.超声对胃肠道间质瘤的诊断及危险度评估的临床价值.安徽医科大学学报,2015,50(3):396~398.
7 Lee CH,Liang CW,Espinosa I,et al.The utility of discovered on gastrointestinal stromal tumor 1(DOG1) antibody in surgical pathology.
8 张信华,宋武,韩方海,等.腹腔镜手术治疗胃和小肠胃肠间质瘤疗效分析. 中华胃肠外科杂志,2014,17(4):340~343.
310020 浙江省青春医院 普外科
