肾移植术后远期贫血的发病及其相关危险因素
2016-09-12张蓬杰石斌娅汪玲果樊小宝
张蓬杰, 杜 鹏, 石斌娅, 汪玲果, 樊小宝, 段 斌
(陕西省人民医院肾病血透中心,西安 710068; *通讯作者,E-mail:13149254918@163.com)
肾移植术后远期贫血的发病及其相关危险因素
张蓬杰*, 杜鹏, 石斌娅, 汪玲果, 樊小宝, 段斌
(陕西省人民医院肾病血透中心,西安710068;*通讯作者,E-mail:13149254918@163.com)
目的探讨肾移植术后贫血(PTA)的发病率及可能的相关危险因素。方法回顾性分析2007-12~2015-12在本院规律随访的189例肾移植术后患者资料,根据PTA诊断标准将患者分成PTA组(n=51)及非PTA组(n=138)。记录可能引起PTA的各项参数,将可能引起PTA的危险因素进行统计学分析,对P<0.05的参数进行Logistic多因素分析。结果189例肾移植术后患者,共有51例诊断为PTA,发病率为26.98%。统计学分析显示:患者年龄、免疫抑制剂类型、降压药物、移植术后糖尿病(PTMD)、血清铁蛋白、乙型病毒性肝炎与PTA的发生无相关性(P>0.05);性别、血清肌酐水平、急性排斥反应、肺部感染、更昔洛韦、伏立康唑、复方新诺明、血促红素(EPO)水平与PTA的发生呈明显相关性(P<0.05)。将各变量再纳入多因素非条件Logistic回归分析表明:女性(OR=1.104,95%CI 1.019-2.635,P=0.041),血清肌酐水平(OR=3.942,95%CI 2.011-5.722,P=0.001),急性排斥(OR=6.305,95%CI 3.897-9.243,P=0.004),更昔洛韦(OR=2.115,95%CI 1.652-7.346,P=0.042),血清EPO(OR=3.207,95%CI 0.410-6.051,P=0.001)5项因素与PTA的发生密切相关。结论PTA是肾移植术后一项常见的并发症,女性、移植肾功能降低、急性排斥反应、使用更昔洛韦以及血清EPO减少是发生PTA的危险因素。
肾移植;贫血;发病率;危险因素
终末期肾病患者在肾移植手术后随着肾功逐渐恢复,贫血在2-3月内得到纠正,然而一部分患者仍然贫血或再次发生贫血。移植后贫血(posttransplantation anemia,PTA)是肾移植术后的常见并发症,依据发生的时间,将其分为移植后早期贫血(<6个月)和移植后晚期贫血(>6个月),移植后贫血是肾移植后心血管并发症(心肌梗死、心力衰竭和中风)的重要危险因素之一[1]。因此,探讨PTA的相关危险因素,尽早地进行干预,减少贫血的发生,对减少心血管并发症的发生具有重要意义。本文对肾移植术后6个月的贫血患者临床资料进行回顾性研究,以了解PTA的发病率及其发病的危险因素。
1 材料与方法
1.1研究对象
收集2007-12~2015-12在我科长期规律随访的肾移植术后患者共189例,男性109例,女性80例,年龄14-76岁,平均年龄(43.4±23.1)岁。依据PTA诊断标准分为PTA组和非移植术后贫血(non-posttransplantation anemia,nPTA)组。PTA组51例,男性20例,女性31例,年龄14-70岁,平均年龄(53.00±16.32)岁(见表1)。nPTA组138例,男性89例,女性49例,年龄22-76岁,平均年龄(46.00±12.79)岁。
纳入标准:移植时间超过6月,随访期间未接受促红细胞生成素(erythropoietin,EPO)及铁剂治疗。排除标准:多器官移植、移植肾失功、移植术后时间少于6个月以及患有明显失血性疾病的病例如上下消化道出血等。我国贫血诊断标准:成年男性血红蛋白≤120 g/L或红细胞压积(HCT)<0.38,育龄期女性≤110 g/L或HCT<0.35诊断为贫血。
1.2免疫抑制剂的使用
所有患者采用环孢素A(cyclosporin A,CsA)或他克莫司(tacrolimus,Tac)为基础的免疫抑制剂方案。51例PTA组中使用霉酚酸酯(mycophenolate mofetil,MMF)45例,咪唑立宾(mizoribine,MZR)6例,联用西罗莫司(sirolimus,SRL)4例。138例nPTA组中使用MMF的患者为125例,使用MZR患者13例,联用SRL患者7例。CsA起始量4-5 mg/(kg·d),Tac起始剂量为0.05-0.10 mg/(kg·d),均分2次服用,以后根据血药浓度谷值调整其用量;所有患者服用MMF剂量为0.75-1.75 g/d;MZR的服用剂量150-200 mg/d;SRL首剂6 mg/d,次日服用2 mg/d,以后根据药物浓度维持1-2 mg/d。
1.3移植肾功能
51例PTA组中移植肾功能正常者(男性血肌酐<120 μmol/L,女性血肌酐<105 μmol/L)14例,移植肾功能减退者37例,经临床及病理证实急性排斥反应7例。nPTA组138例患者移植肾功能正常者132例,经临床及病理证实急性排斥反应2例。
1.4降血压药物的使用
患者血压≥140/90 mmHg时使用降血压药物控制血压,以血管紧张素转化酶抑制剂(angiotensin converting enzyme inhibitory,ACEI)或血管紧张素Ⅱ受体拮抗剂(angiotensin receptor blocker,ARB)为基础降压药物,必要时加用钙离子拮抗剂或其他类药物控制。51例PTA组中使用ACEI患者22例,使用ARB患者16例,余患者血压正常;138例nPTA组中使用ACEI患者49例,使用ARB的患者38例,余患者血压正常。
1.5肺部感染
依据临床症状及相关化验检查诊断为肺部感染,抗感染使用更昔洛韦、伏立康唑或复方新诺明等抗感染治疗。51例PTA组中发生肺部感染的14例,应用更昔洛韦11例,应用伏立康唑7例,应用复方新诺明4例。138例nPTA组中发生肺部感染的17例,应用更昔洛韦8例,应用伏立康唑6例,应用复方新诺明3例。
1.6移植术后糖尿病(post transplant diabetes mellitus,PTDM)依据糖尿病诊断标准
患者术前无糖尿病史,肾移植后出现糖尿病症状,一天中任意血糖≥11.1 mmol/L或空腹血糖>7.0 mmol/L即可诊断为PTDM。51例PTA组中发生PTDM的9例。138例nPTA组中发生PTDM的17例。1.7血清促红细胞生成素(EPO)及血清铁蛋白(FERR)测定
所有肾移植受者近期均未服用铁剂,未注射EPO,排除外源性的EPO的干扰。抽取晨血,放免法测定EPO和FERR水平,EPO正常值为2.59-18.5 mIU/ml,FERR正常值为23.9-336.2 ng/ml。
1.8移植术后乙型病毒性肝炎
移植术前患者无肝炎病毒感染,移植手术6月后复查诊断为乙型病毒性感染者,予以口服拉米夫定或恩替卡韦治疗。51例PTA组中乙型病毒性感染者13例,138例nPTA组中乙型病毒性感染者27例,均口服拉米夫定或恩替卡韦。
1.9统计学分析
2 结果
共有189例患者进入该项研究,男性100例,女性89例,年龄14-76岁,平均年龄(43.4±23.1)岁;肾移植术后时间0.5-12.5年,平均6.5年。其中原发病为慢性肾小球肾炎138例,糖尿病肾病14例,高血压性肾病2例,紫癜性肾炎4例,多囊肾8例,Aloport综合征1例。
2.1PTA相关因素分析
189例肾移植受者,51例发生贫血,其中男性20例,女性31例。贫血的总发生率为26.98%,平均Hb水平为(92.3±14.4)g/L。男性贫血的发生率为39.22%(20/51),平均Hb水平为(89.3±10.9)g/L;女性贫血的发生率为60.78%(31/51),平均Hb水平为(94.2±12.5)g/L。单因素分析显示:与nPTA相比,女性肾移植受者术后贫血发生率较男性高(P<0.05,见表1)。移植肾功能是造成影响肾移植术后远期贫血的一个重要因素,PTA组平均肌酐水平高于nPTA组(P<0.01)。9例患者出现急性排斥,发生率为6.52%,PTA组较非PTA组比例高(13.73%vs1.45%。P<0.01)。肺部感染31例,PTA组肺部感染14例,nPTA组17例,差异有统计学意义(P<0.05)。血清EPO水平在PTA组中明显低于非PTA组,差异有统计学意义(P<0.01)。两组间血管紧张素转化酶抑制剂或血管紧张素Ⅱ受体拮抗剂在两组中使用比例均比较高,分别为74.5%及63.1%,两组比较差异无统计学意义(P>0.05)。而两组患者年龄、免疫抑制剂类型、降压药物、PTMD、血清铁蛋白、乙型病毒性肝炎等情况在两组之间的差异经统计检验无统计学意义(见表1)。
表1肾移植术后贫血危险因素单因素分析
Table 1Univariate analysis of risk factors of PTA in patients with renal transplantation
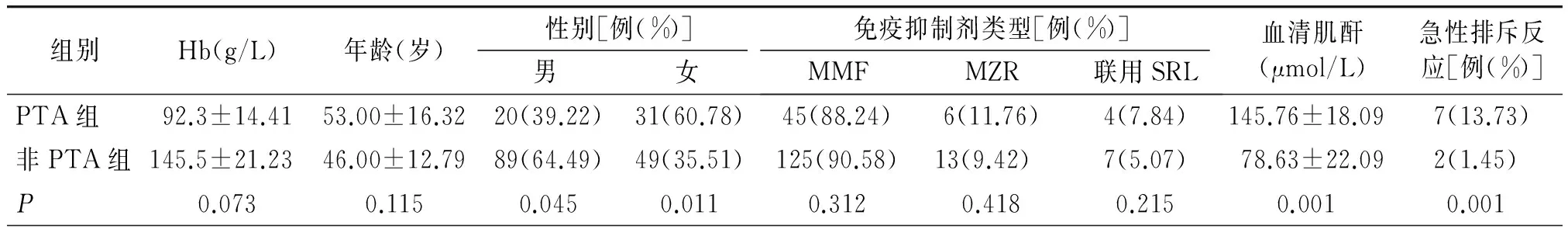
组别Hb(g/L)年龄(岁)性别[例(%)]男女免疫抑制剂类型[例(%)]MMFMZR联用SRL血清肌酐(μmol/L)急性排斥反应[例(%)]PTA组92.3±14.4153.00±16.3220(39.22)31(60.78)45(88.24)6(11.76)4(7.84)145.76±18.097(13.73)非PTA组145.5±21.2346.00±12.7989(64.49)49(35.51)125(90.58)13(9.42) 7(5.07)78.63±22.092(1.45)P0.0730.1150.0450.0110.3120.4180.2150.0010.001
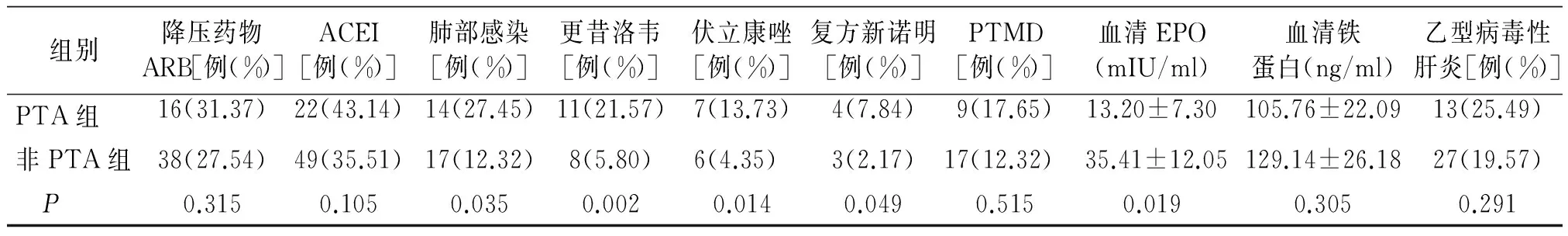
组别降压药物ARB[例(%)]ACEI[例(%)]肺部感染[例(%)]更昔洛韦[例(%)]伏立康唑[例(%)]复方新诺明[例(%)]PTMD[例(%)]血清EPO(mIU/ml)血清铁蛋白(ng/ml)乙型病毒性肝炎[例(%)]PTA组16(31.37)22(43.14)14(27.45)11(21.57)7(13.73)4(7.84)9(17.65)13.20±7.30105.76±22.0913(25.49)非PTA组38(27.54)49(35.51)17(12.32)8(5.80)6(4.35) 3(2.17)17(12.32) 35.41±12.05129.14±26.1827(19.57) P0.3150.1050.0350.0020.0140.0490.5150.0190.3050.291
Hb:血红蛋白;MMF:霉酚酸酯;MZR:咪唑立宾;SRL:西罗莫司;ARB:血管紧张素Ⅱ受体拮抗剂;ACEI:血管紧张素转化酶抑制剂;PTMD:移植术后糖尿病;EPO:促红细胞生成素
2.2PTA多因素非条件Logistic回归分析
根据既往报道的文献资料,选择可能与PTA发生相关的影响因素为自变量,以PTA为因变量,经多因素非条件Logistic回归分析,回归方程入选变量的标准为P<0.05,剔除变量的标准为P>0.1。逐步回归结果显示:女性、血清肌酐水平、急性排斥反应、更昔洛韦、血清EPO这5项因素是引起PTA的危险因素。而患者年龄、免疫抑制剂种类、降压药物、肺部感染、伏立康唑、复方新诺明、移植术后糖尿病、血清铁蛋白、乙肝病毒感染在PTA的发生上无统计学意义(见表2)。
3 讨论
肾移植术后患者长期贫血引起心脏结构改变、心肌缺血、并发心律失常,严重时出现充血性心力衰竭。有研究报道,心血管疾病是肾移植患者死亡的首位原因(占40.88%)[2]。长期贫血导致肾脏灌注不足,缺氧刺激使肾小管肥大萎缩、间质纤维化,最终导致慢性移植肾病改变[3]。因此,探讨移植术后贫血的危险因素,早期给予干预,对于稳定移植肾的功能、减少心血管相关并发症、改善肾移植患者生活质量有重要意义[4]。我们将晚期PTA患者作为研究对象是考虑到早期阶段手术失血、感染环境下对促红细胞生成素的抵抗、术后血液稀释、多次抽血检查等因素对贫血的影响。
表2PTA的多因素非条件Logistic回归分析
Table 2Unconditional multivariate Logistic regression analysis of risk factors of PTA in patients with renal transplantation

影响因素 优势比(OR)95%置信区间(95%CI)P女性1.1041.019-2.6350.041血清肌酐3.9422.011-5.7220.001急性排斥反应6.3053.897-9.2430.004更昔洛韦2.1151.652-7.3460.042血清EPO3.2070.410-6.0510.001
因为诊断标准的差异各研究对PTA发病率的报道差别较大。本研究显示,PTA在我中心的总发病率为26.98%,发病率较高,值得临床注意。贫血的发生人群女性患者发病率较男性高,差异有统计学意义,与其他文献报道一致,考虑可能与女性妇科失血、铁缺乏相关。郭君其等[5]的研究显示,肾移植受者当时及其后5年贫血的患病率分别为45.5%,10.77%,9.6%,14.8%,13.5%及19.6%,受者在5年内至少出现一次贫血,其中42%经历过贫血的再发。PTA组的平均肌酐水平明显高于nPTA组,说明移植肾功能与患者贫血密切相关,移植肾功能严重地影响骨髓的造血功能,从而导致贫血的发生。对肾移植受者的研究发现[6],肾移植后血清肌酐清除率与血红蛋白呈直线正相关,血肌酐水平>177 μmol/L与血肌酐<177 μmol/l受者贫血发病率分别为60.1%和29%。本研究还发现:肾移植术后PTA组的急性排斥反应发生率明显高于nPTA组,说明急性排斥反应影响到肾移植术后远期贫血的发生,这可能是由于出现排斥反应时,铁及叶酸的结合与转运以及血红蛋白的转录及合成的基因表达均出现下调,同时体内EPO的分泌水平也有所下降有关,同时排斥引起的全身炎症状态也能促使贫血的发生。Chhabra等[7]研究报道,急性排斥反应会导致血红蛋白水平平均降低5 g/L。我们还发现,PTA组在肺部感染时使用更昔洛韦也是PTA发生的危险因素,我们考虑移植术后的肺部感染多为混合感染,且因为机体免疫力低下,病情严重且复杂,多种炎性因子影响和抗感染药物副作用所致。研究认为:巨细胞病毒、BK病毒、水痘-带状疱疹病毒、细小病毒B19、疱疹病毒、结核杆菌、葡萄球菌,与贫血风险增高有关。病毒感染以微小病毒B19(parvovirus B19,PVBl9)多见,有相关报道称PVBl9感染是肾移植术后致纯红细胞增生障碍性贫血(pure red cell aplasia,PRCA)的主要原因[8]。我们还发现PTA组患者中血清EPO水平较非PTA组明显低,说明PTA的发生与血清EPO水平明显相关,EPO作为促进红细胞的生成因子,因为各种原因导致的EPO分泌减少,均可导致贫血发生。移植肾的缺血再灌注损伤、急性肾小管坏死、肾功能延迟恢复、急性排斥反应等都可能造成患者的EPO不足,从而使贫血不能纠正[9]。
其他相关研究认为免疫抑制剂影响肾移植术后远期贫血,尤其是SRL和MMF两者联合应用时[10]。本次研究将SRL、MMF、MZR进行单因素分析后发现,PTA组与非PTA组免疫抑制剂使用差异无统计学意义,所以免疫抑制剂对贫血的影响在本研究中未得到证实。是否与患者使用的CsA促进EPO分泌而致红细胞增生,或者因为研究样本量不够,我们不得而知,需要进一步研究。ACEI、ARB类药物具有肾脏和心脏双重保护作用,为有效降压药物,在肾移植患者中被广泛应用。理论上ACEI或ARB类药物能降低红细胞压积并且导致血浆EPO浓度下降,有引起贫血的可能。在本研究,PTA组与nPTA组分别有74.5%及63.1%的患者使用ACEI或ARB作为降压药物,但两组间差别无统计学意义。也有文献报道了针对肾移植术后患者使用ARB后, 患者血压、尿蛋白等指标均显著下降,而贫血的发生率并未增高[11]。但有一些个案报道认为ARB确实导致严重的PTA[12]。因此,我们认为即使 ACEI、ARB理论上有加重贫血的可能,但并不妨碍我们在移植术后应用。对于某些特殊患者,在使用后可能出现血红蛋白水平的下降,我们也可以通过调整用药来观察血红蛋白是否回升予以明确。
总之,PTA是肾移植术后一项较为常见的并发症,我们的研究证实女性、肌酐水平、急性排斥反应、更昔洛韦的应用以及血清EPO水平5项因素是引起PTA的危险因素, 而年龄、免疫抑制剂类型、ACEI或ARB类降压药物、伏立康唑、复方新诺明、PTDM、血清铁蛋白水平、乙型肝炎病毒感染对PTA影响不大。由于移植术后贫血的高发生率以及其对移植患者及移植物的不良影响,术后对患者严密监测,及时纠正患者贫血状态,对于降低并发症、改善患者的预后具有重要的意义。
[1]Kim HC,Park SB,Han SY,etal.Anemia following renal transplantation[J].Transplant Proc,2013,35(1):302-303.
[2]林衔亮,周浩,吴琳,等.肾移植受者死亡原因分析[J].中华临床医师杂志:电子版,2012,6(11):2924-2928.
[3]Tsuchimoto A,Masutani K,Haruyama N,etal.Renal interstitial fibrosis in 0-hour biopsy as a predictor of post transplant anemia[J].Am J Nephrol,2013,38(4):267-274.
[4]Choukroun G,Kamar N,Dussol B,etal.Correction of post kidney transplant anemia reduces progression of allograft nephropathy[J].J Am Soc Nephrol, 2012,23(2):360-368.
[5]郭君其,王波,谭建明,等.肾移植后贫血154例5年随访[J].中国组织工程研究,2013,17(14):7698-7702.
[6]Oliveira CM,Timbó PS,Pinheiro SR,etal.Post-transplant anemia and associated risk factors:the impact of steroid-free therapy[J].Sao Paulo Med J,2013,131(6):369-376.
[7]Chhabra D,Grafals M,Skaro AI,etal.Impact of anemia after renal transplantation on patient and graft survival and on rate of acute rejection[J].Clin J Am Soc Nephrol,2010,3(4):1168-1174.
[8]Xiao C,Wang CX,Liu LS,etal,Clinnial investigation of human parvovirus B19 infection after renal transplantation in China[J].Transplantat Proc,2013,45(4):1593-1599.
[9]Sinnamon KT,Courtney AE,Maxwell AP,etal.Level of renal function and serum erythropoietin levels independently predict an aemia post renal transplantation[J].Nephrol Dial Transplant,2011,22(7):1969-1973.
[10]Kim MJ,Mayr M,Pechula M,etal.Marked erythrocyte microcytosis under primary immunosuppression with sirolimus[J].Transpl Int,2010,19(1):12-18.
[11]Vanrenterghem Y,Ponticelli C,Morales JM,etal.Prevalence and management of anemia in renal transplant recipients:a European survey[J].Am J Transplant,2013,3(7):835-845.
[12]Hsu TW,Liu JS,Hung SC,etal.Renoprotective effect of renin-angiotensin-aldosterone system blockade in patients with predialysis advancedchronic kidney disease,hypertension,and anemia[J].JAMA Intern Med,2014,174(3):347-354.
Study on the prevalence and risk factors of posttransplantation anemia after renal transplantation
ZHANG Pengjie*, DU Peng, SHI Binya, WANG Lingguo, FAN Xiaobao, DUAN Bin
(CenterofKidneyDiseasesandHemodialysis,ShaanxiProvincialPeople’sHospital,Xi’an710068,China;*Correspondingauthor,E-mail: 13149254918@163.com)
ObjectiveTo investigate the incidence of posttransplantation anemia(PTA) and its associated risk factors in patients with kidney transplantation.MethodsThe clinical data of 189 patients who received renal transplant from December 2007 to December 2015 were retrospectively analyzed. The patients were divided into PTA group(n=51) and non-PTA group(n=138). All possible risk factors for PTA were recorded.Outcomes among the patients with PTA were compared with those without PTA usingt-test and chi-square analysis method.Univariate and Logistic regression analysis were used to rank the relative risk of potential variables.ResultsThe 56 of 189 patients with renal posttransplantation were diagnosed as PTA, and the incidence was 26.98%.There was no statistical difference between the two groups in age,immunosuppressive drugs, antihypertensive drugs, posttransplantation diabetes mellitus(PTMD), serum ferritin and hepatitis B virus(P>0.05).Logistic regression analysis of single factor showed that the sex,serum creatinine, acute rejection,pneumonia,ganciclovir,voriconazole,compound sulfamethoxazole tablets,and serum erythropoietin were correlated with PTA(P<0.05). Multi-factors unconditional Logistic stepwise regression analysis showed that the risk factors for PTA were female(OR=1.104, 95%CI 1.019-2.635,P=0.041),serum creatinine level(OR=3.942,95%CI 2.011-5.722,P=0.001), acute rejection(OR=6.305,95%CI 3.897-9.243,P=0.004),ganciclovir(OR=2.115,95%CI 1.652-7.346,P=0.042),and serum erythropoietin(OR=3.207,95%CI 0.410-6.051,P=0.001).ConclusionPTA is a frequent complication after kidney transplantation.Female,impaired renal function,acute rejection,ganciclovir and serum erythropoietin decrease are risk factors of anemia in kidney transplantation recipients.
kidney transplantation;anemia;morbidity;risk factor
张蓬杰,男,1975-10生,硕士,主治医师
2016-05-11
R692
A
1007-6611(2016)08-0756-05
10.13753/j.issn.1007-6611.2016.08.018
