大肠癌术后淋巴结转移高危因素的预测
2016-08-15曾子杰刘秀峰谢佳云
曾子杰 刘秀峰 谢佳云
(广州中医药大学,广东 广州 510006)
·肿瘤·
大肠癌术后淋巴结转移高危因素的预测
曾子杰刘秀峰谢佳云
(广州中医药大学,广东广州510006)
目的探讨结肠癌术后出现淋巴结转移相关的影响因素及其影响程度。方法随机回顾性收集该院进行大肠癌手术的295例患者,参考相关文献获取可能相关因素,进行Logistic回归分析和人工神经网络算法,得出具体影响术后淋巴转移的主要因素及其影响程度。结果经过双变量相关分析最终将肿瘤浸润深度、大体类型、组织学类型、肿瘤最大直径、性别、年龄、脉象、患高血压、病灶部位及淋巴结转移(N)10项相关因素进行分析。Logistics模型分析显示:肿瘤浸润深度、组织学类型、大体类型、病灶部位、患高血压与大肠癌淋巴结转移明显相关(P<0.05)。人工神经网络预测模型获得的相关因子重要性及纳入顺序从高到低排序:肿瘤浸润深度>组织学类型>大体类型>肿瘤最大直径>病灶部位>脉象>患高血压>年龄>性别。两个预测模型对样本数据预测正确率相较不大,而人工神经网络模型表现出更好的预测效果。结论预测大肠癌淋巴结转移的高危因素可以帮助分析淋巴结转移情况,达到早期诊断治疗、提高患者生存率的目的。
大肠癌;淋巴结转移;神经网络
目前有无淋巴结转移是制定大肠癌患者手术方案和确定术后辅助治疗的重要依据之一,也是影响患者预后的重要因素〔1〕。有学者发现淋巴结转移阴性的患者5年生存率明显高于淋巴结转移阳性的患者〔2〕。因此,提高大肠癌淋巴结转移的早期诊断率,对大肠癌患者诊疗方案的制定及生存期预测有极其重要的意义。
1 资料与方法
1.1一般资料2011年1月至2014年12月在广东省中医院行大肠癌手术后资料完整的患者295例。男157例,女138例;结肠癌203例,直肠癌92例;年龄60~97〔平均(69.48±7.5)〕岁。纳入标准:(1)参照中华人民共和国卫生部医政司《中国常见恶性肿瘤诊治规范》,均有病理学诊断依据〔3〕;(2)经病理学或细胞学检查诊断为结直肠癌的患者;(3)大肠癌手术切除原发病灶6个月以上的患者;(4)资料完整,具有活体检验记录的患者。排除标准:(1)手术后6个月以内的患者;(2)合并有严重的肾病、精神病、心脏病等疾病的患者;(3)已发生转移为其他疾病,并以其他疾病为主要表现的患者;(4)临床资料不全,不符合纳入标准的患者。
1.2研究方法与广东省中医院肠癌临床专家,医学数据统计分析专家展开多场座谈会,并查阅大量文献,确定临床数据采集方案并设计临床数据采集表。采集表内容:患者的肿瘤浸润深度、大体类型、组织学类型、肿瘤最大直径、性别、年龄、脉象、患高血压、病灶部位、舌质、苔象、手术史、患糖尿病、肿瘤遗传史与淋巴结转移等。
1.3数据库建立与处理采用 EpiData3.1 数据库管理软件建立数据库,将收集到的病例资料进行赋值量化,淋巴结转移编码为1,无转移为0,全部数据由专人录入并二次校验审核,减小误差。
1.4统计学方法应用SPSS19.0软件进行Logistic回归分析,人工神经网络对数据进行建模分析。
2 结 果
2.1双变量相关分析结果选择Pearson相关系数作为计算公式,显著性检验类型选择双侧检验,这样可以观察到变量之间的正负相关性,同时为保证数据的正确分析率,在分析过程中剔除有缺失值的个案。分析项与淋巴结转移属性项按相关性从高到低排序:肿瘤浸润深度>大体类型>组织学类型>肿瘤最大直径>性别>年龄>脉象>患高血压>病灶部位>舌质>苔象>手术史>患糖尿病>肿瘤遗传史。经过观察相关系数值与询问临床医师意见后,最终选定肿瘤浸润深度、大体类型、组织学类型、肿瘤最大直径、性别、年龄、脉象、患高血压、病灶部位及淋巴结转移10项指标带入Logistic回归分析及人工神经网络中。见表1。
2.2Logistic回归分析患者性别、年龄、肿瘤最大直径、脉象与大肠癌淋巴结转移无明显相关(P>0.05)。而肿瘤浸润深度、组织学类型、大体类型、病灶部位、患高血压与大肠癌淋巴结转移明显相关(P<0.05)。见表2。
2.3人工神经网络分析结果人工神经网络预测模型又称ANN预测模型,ANN预测模型中的因子重要性及纳入顺序从高到低排序:肿瘤浸润深度>组织学类型>大体类型>肿瘤最大直径>病灶部位>脉象>患高血压>年龄>性别。见表3。
2.4预测结果验证见图1,图2。为了检验得出的Logistic回归预测模型及ANN预测模型的正确率,在完成建模之后采用受试者工作特征曲线(ROC)对拟合效果进行检验。Logistic回归模型的ROC距离对角线较远,发生淋巴结转移曲线下面积为0.864,效果较好;而ANN预测模型的ROC距离对角线很远,曲线下面积为0.913,效果十分理想,预测正确率更高。两个预测模型对样本数据预测正确率相较不大,人工神经网络模型表现出更好的预测效果。
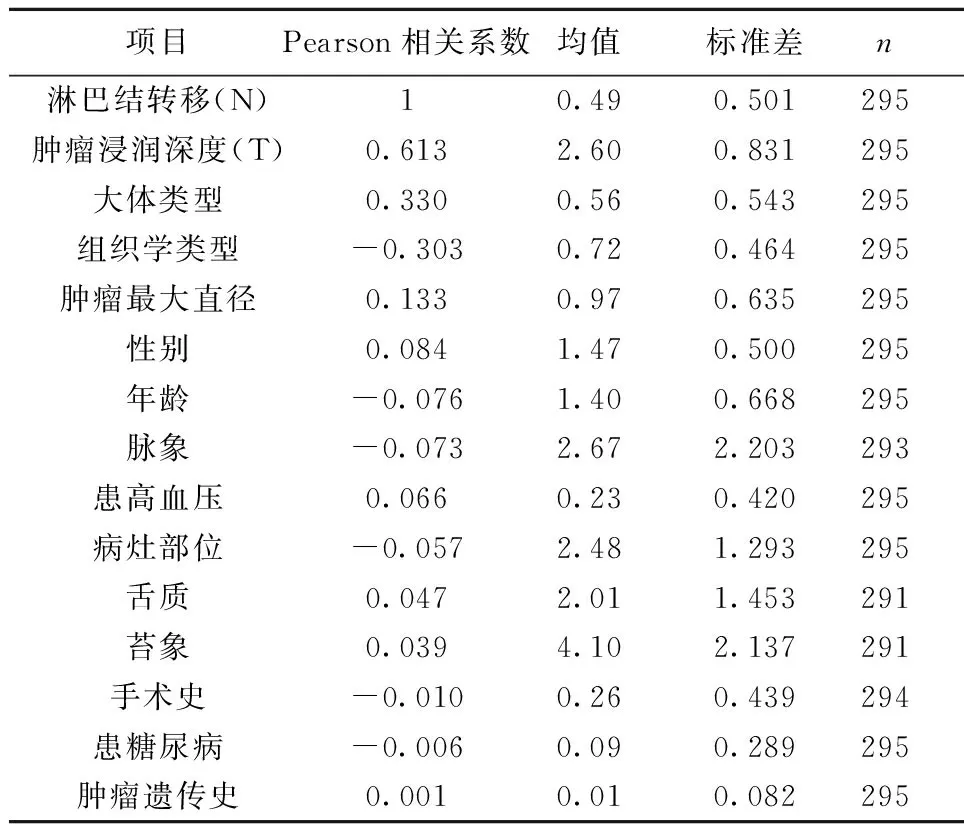
表1 描述性统计量
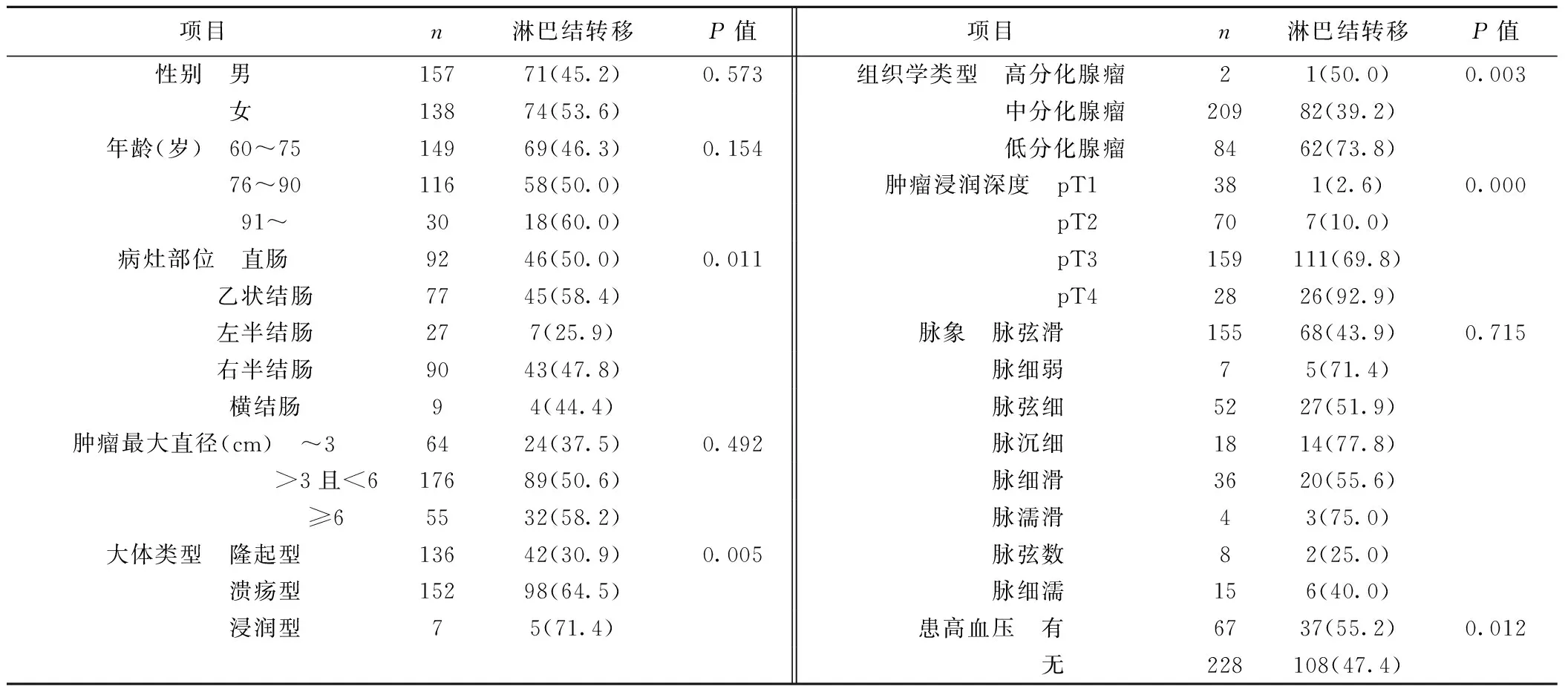
表2 大肠癌淋巴结转移病理统计比较〔n(%)〕
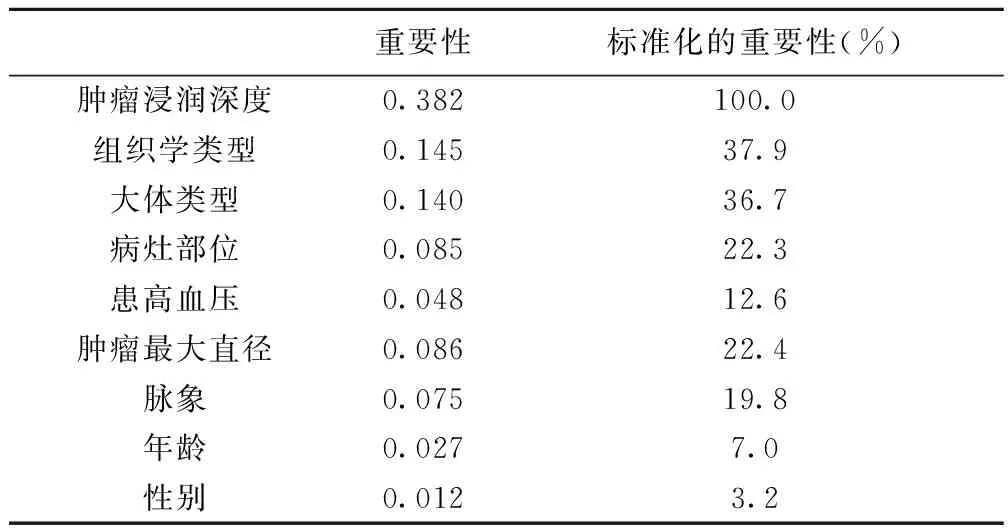
表3 影响淋巴结转移变量重要性
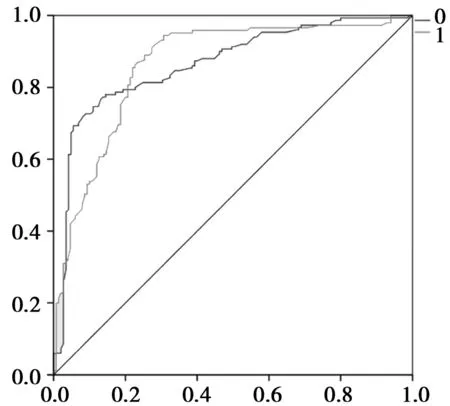
图1 Logistic回归模型淋巴结转移ROC检验图
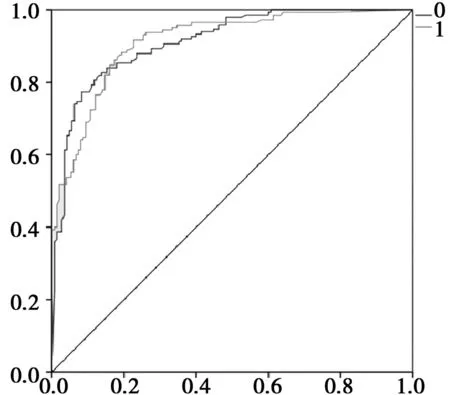
图2 人工神经网络模型淋巴结转移ROC检验图
3 讨 论
结肠癌治疗失败最常见的原因是术后复发和远处转移,也是患者死亡的主要原因〔4〕。术前应全面建成,确定淋巴结转移高危病例合适的淋巴结清扫范围,降低肿瘤残留率〔5〕。另外有必要对术后复发和转移的高危人群加强定期随访,做到早诊断早治疗,根据个人情况调整后期治疗方案,延长患者生存时间和改善预后生活质量〔6〕。
肿瘤发生淋巴管转移的机制主要可能为肿瘤的生长以及肿瘤间质水肿,逐渐增加肿瘤内部的间隙压,该压力促使肿瘤细胞向血管和淋巴管迁移〔7〕。经病理研究显示,无腔淋巴管是间隙压升高的特征性征象,肿瘤细胞在压力差形成的情况下被动从癌组织进入癌旁淋巴管,这一过程无须肿瘤细胞主动转移〔8〕。本研究中患者肿瘤浸润深度、大体类型、组织学类型是影响大肠癌淋巴结转移的高危因素,而患者性别、年龄、肿瘤最大直径、舌象等则与大肠癌淋巴结转移无明显关联。分析原因可能为患者肿瘤浸润深,则肿瘤周围血管和淋巴管丰富,为其转移提供良好转移条件。而恶性度越高,侵袭作用越强,主动转移能力亦高。人工神经网络模型和Logistic回归模型都可作为预测大肠癌淋巴结转移的有效工具,有助于分析患者淋巴结转移情况,达到早期诊断治疗。根据本研究结果,患者肠癌肿瘤术后,需要重点关注其肿瘤浸润情况,肿瘤大体类型以及组织学类型,将浸润深、低分化以及溃疡性或浸润性肿瘤患者,在术式选择方面需要更彻底,在术后监测方面需要更密切注意。
1季政一,陈德建,戴雪明,等.Dukes B期结直肠癌淋巴结微转移对预后的影响〔J〕.上海医学,2001;29(7):423-6.
2陈功,万德森.结直肠癌淋巴结微转移的研究进展〔J〕.广东医学,2001;22(7):552-4.
3刘荫华,徐玲.第七版《AJCC肿瘤分期手册》结直肠癌内容的更新与解读〔J〕.中华胃肠外科杂志,2010;13(8):629-31.
4邓昊,舒细记,镇鸿燕,等.结直肠癌淋巴结微转移对预后影响的意义〔J〕.癌症,2013;22(7):762-6.
5徐燕平,金世禄,刘宝珍,等.大肠癌淋巴结转移相关的基因蛋白产物及病理多因素分析研究〔J〕.临床消化病杂志,2011;23(2):90-3.
6梁良,罗树春,赵煜,等.结肠癌术后肝转移危险因素回顾性分析〔J〕.中华肿瘤防治杂志,2015;22(10):792-5.
7孙冬梅,房林.晚期大肠癌患者预后因素分析〔J〕.中国老年学杂志,2012;32(17):3782-3.
8易慧智,陈超,屈建峰,等.老年大肠癌721例的临床及病理特点〔J〕.中国老年学杂志,2013;33(19):4867-8.
〔2015-10-11修回〕
(编辑袁左鸣/滕欣航)
10.3969/j.issn.1005-9202.2016.14.046
广东省教育厅科学研究基金项目(No.2013Z019)
曾子杰(1989-),男,硕士,主要从事中医药数据库与数据挖掘研究。
R73
A
1005-9202(2016)14-3452-03;
