膨胀性椎间融合器在腰椎融合术中的应用研究
2016-08-10马培栋
马培栋
(河南省漯河市中心医院 脊柱科,河南 漯河 462000)
膨胀性椎间融合器在腰椎融合术中的应用研究
马培栋
(河南省漯河市中心医院 脊柱科,河南 漯河 462000)
摘要:目的探讨膨胀性椎间融合器在腰椎融合术中的应用价值。方法选取2010年6月-2014年6月采用膨胀性椎间融合器行腰椎融合术69例(治疗组),与同期行腰椎椎弓根内固定的椎间融合术72例患者(对照组)进行比较。采用日本矫形外科协会(JOA)下腰痛评分标准评定临床疗效;采用视觉模拟评分法(VAS)评价患肢疼痛的改善情况;采用腰椎前凸角评价腰椎曲度;椎间植骨融合通过术后腰椎X线片、动力位X线片及薄层三维CT重建检查按照Suk标准判定,同时观察过伸过屈位时植入物的稳定性。结果全部患者随访时间> 18个月。两组手术时间、切口长度、出血量、引流量、住院时间比较,差异有统计学意义(P<0.05),治疗组低于对照组。并发症方面,治疗组3例患者出现脑脊液漏,对照组2例患者出现脑脊液漏,两组均无感染、神经根损伤及内植物松动、移位等并发症。末次随访时两组椎间植骨均获得融合或可能融合,治疗组JOA评分由术前的(4.52±1.78)分提高到(12.57±2.96)分、改善率为(76.81±7.20)%,VAS评分由术前的(4.45±1.58)分降至(1.92±0.62)分,腰椎前凸角由(28.50±16.30)°变为(30.20±12.50)°;B组JOA评分由术前的(4.71±1.26)分提高到(12.31±2.85)分、改善率为(73.86±8.60)%,VAS评分由术前的(4.68±1.51)分降至(2.13±1.93)分,腰椎前凸角由术前的(27.50±15.20)°变为(23.90±13.20)°。两组同期JOA评分、改善率及VAS评分比较,差异无统计学意义(P>0.05);两组腰椎前凸角比较,差异有统计学意义(P<0.05),治疗组较对照组能够更好地维持腰椎前曲。结论应用膨胀性融合器行腰椎融合术,可以取得满意的椎间融合效果,同时具有创伤小、住院时间短、能够维持腰椎前曲的优点。
关键词:脊柱融和术;椎间融合器;微创性;腰椎曲度;膨胀性
腰椎后路椎弓根内固定、椎体间植骨融合术(posterior lumbar interbody fusion,PLIF)是治疗腰椎疾病最成功的手术方式之一[1-2],能够解除神经压迫,维持脊柱稳定性,降低复发率。在过去的20年中,腰椎融合术已成为治疗腰椎疾病(腰椎管狭窄症、腰椎间盘突出症、腰椎滑脱症等)最重要的方法之一[2-3]。但椎弓根钉内固定、椎间融合手术存在创伤大、手术时间长等缺点[2-4],目前微创手术是外科发展趋势[5-6]。膨胀性融合器利用膨胀的特性使椎体前后的韧带软组织产生张力来维持脊柱的稳定性,是一种新型的方法,但是第一代膨胀性融合器B-Twin是点状与终板接触,由于接触面积过小容易出现下沉,没有被推广使用。为克服以上缺点,笔者采用第二代面状接触型膨胀性椎间融合器用于腰椎融合术,不再行腰椎椎弓根内固定,通过融合器的膨胀性维持椎间的稳定性,现就其疗效及并发症进行探讨。
1 资料与方法
1.1一般资料
选取2010年6月-2014年6月在漯河市中心医院脊柱外科接受腰椎融合术的患者141例。其中,采用膨胀性椎间融合器行腰椎融合术69例(治疗组),采用椎弓根内固定、椎间植骨的椎间融合术72例(对照组)。纳入标准:①单节段或双节段腰椎间盘突出症、腰椎管狭窄症,首次发作或手术后再复发;②腰痛和/或下肢疼痛麻木,经非手术治疗>3个月无效,患者均有明显的单侧或双侧下肢疼痛或间歇性跛行;③影像学[磁共振成像(magnetic resonance imaging,MRI)/计算机体层摄影(computed tomography,CT)]显示,椎间盘突出、椎管狭窄;④患者对治疗和实验方案知情同意,并且经医院伦理委员会批准。排除标准:①失去随访患者;②存在椎体间滑脱>Ⅰ度;③合并严重骨质疏松;④存在脊椎感染、肿瘤、代谢性骨病等骨质损害疾病;⑤存在椎体间动态不稳定。两组性别、年龄、病程、术前日本骨科协会评估治疗分数(japanese orthopaedic association scores,JOA)、视觉模拟评分法(visual analogue scale,VAS)、腰椎曲度比较,差异无统计学意义(P>0.05),具有可比性。见表1。
1.2材料
治疗组所有患者采用同一款膨胀性融合器(北京富乐科技开发有限公司),融合器高度为9~13mm,长度为23.5~25.0mm,最大膨胀12°(见图1)。对照组所有患者采用同一款椎弓根内固定器械(北京富乐科技开发有限公司),椎弓根螺钉粗6.0~6.5 mm,长度40~50mm。

表1 两组患者一般资料比较

图1 膨胀融合器示意图
1.3方法
1.3.1治疗组手术方法采用硬膜外或全身麻醉,切口长4~6cm。①减压步骤:行病变节段椎板间开窗,骨刀切除上关节突的内侧部分(扩大侧隐窝),用神经剥离器探查神经根有无张力,扩大神经根管后,探查椎间盘,注意用神经根拉钩保护硬脊膜与神经根,髓核钳摘除突出的椎间盘。②准备植骨床:切开椎间盘纤维环后,摘除髓核组织,然后用方形终板刮刀从7号开始逐渐增大型号,刮除终板,测试椎间高度、确认型号后,将修整好的自体椎板骨粒和同种异体骨塞入椎间隙,一边填塞一边用神经剥离器将骨粒挤到对侧及椎间隙周围,再用打压器将骨粒推挤并轻轻打实,小心保护神经根,再次应用相应型号的融合器模具打入后取出模具,应用1枚膨胀性融合器,采用内斜45°、平行于椎间隙打入,直到融合器后缘低于椎体后缘2~4 mm,C臂机确认融合器位置良好后,顺时针方向旋转手柄膨胀融合器,使融合器前方膨胀约12°后,取下手柄。
1.3.2对照组手术方法减压步骤同上。在拟定手术节段植入椎弓根钉,透视位置良好后,彻底刮除椎间软骨,仔细准备植骨床,取髂骨块修整为融合器状植入椎间隙,安装棒加压后拧紧螺钉内丝。
1.4术后处理
两组术后均常规使用脱水剂及激素3~5d。术后第3天进行下肢康复训练,3~4周后佩带腰围下床活动。术后1周、3和12个月复查,拍摄腰椎正侧位X线片及动力位腰椎侧位片,必要时行薄层三维CT检查。
1.5主要观察指标
1.5.1临床疗效采用JOA15评分法下腰痛评分标准,术后改善率=[(术后评分-术前评分)/(15-术前评分)]×100%。
1.5.2植骨融合判断标准通过术后腰椎X线片、动力位X线片及判定,必要时行薄层三维CT重建片。采用Suk标准[7]:①植骨与椎体间有连续的骨小梁,伸屈侧位椎体活动度<4°,认为植骨已融合;②若植骨与横突间或椎体间的连续骨小梁观察不清,而伸屈侧位椎体活动度<4°,则认为植骨可能融合;③若未见连续骨小梁、伸屈侧位椎体活动度>4°,则认为未融合。
1.5.3下肢疼痛评分采用VAS评价患肢疼痛的改善情况。
1.5.4腰椎曲度采用腰椎前凸角评价,测量方法为L1和S1上终板延长线的夹角。
1.6统计学方法
采用SPSS 16.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,用t检验,计数资料以百分比或率表示,用χ2检验,P<0.05为差异有统计学意义。
2 结果
本组随访时间18~27个月,平均(19.8±1.9)个月。两组的手术时间、切口长度、出血量、引流量及住院天数比较,经t检验,差异有统计学意义(P<0.05)(见表2)。A组3例出现脑脊液,B组2例出现脑脊液,经局部沙袋压迫、采用头高脚低的俯卧位及补充电解质等处理后均治愈。两组均无感染、神经功能损伤及内植物松动、移位等并发症。末次随访时椎间植骨均获得融合或可能融合。两组术后JOA评分、改善率、VAS评分比较,经t检验,差异无统计学意义(P>0.05),两组术后腰椎局部前凸角比较,经t检验,差异有统计学意义(P<0.05),治疗组较对照组能够更好地维持腰椎前曲(见表3)。
典型病例1,男,47岁,复发性腰椎间盘突出症。
表2 两组手术时间、切口长度、出血量、引流量及住院时间比较 (±s)

表2 两组手术时间、切口长度、出血量、引流量及住院时间比较 (±s)
组别住院时间/d治疗组(n=69) 73.0±28.7 4.1±0.8 159.0±51.4 180±88.9 7.5±1.3手术时间/min 切口长度/cm 出血量/ml 引流量/ml对照组(n=72) 131.0±26.9 12.3±1.8 358.0±48.7 360±78.5 16.6±1.6 t值 6.202 5.611 5.776 6.012 5.932 P值 0.000 0.000 0.000 0.000 0.000
表3 末次随访时两组J OA评分、神经功能改善率、VAS评分及腰椎前凸角比较 (±s)
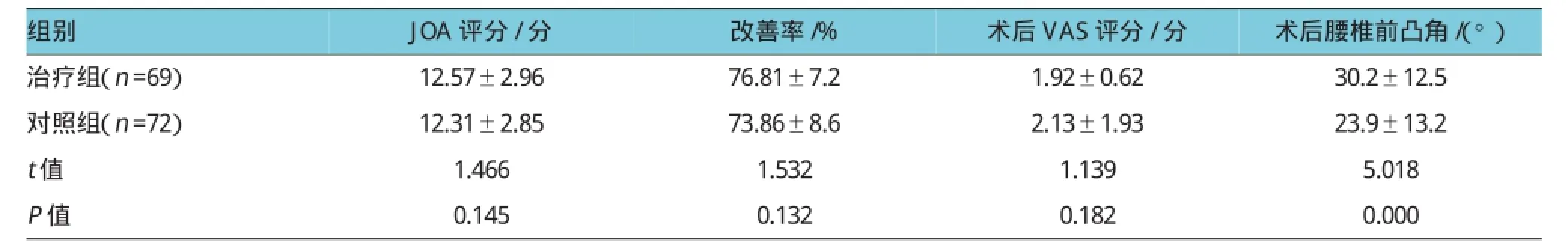
表3 末次随访时两组J OA评分、神经功能改善率、VAS评分及腰椎前凸角比较 (±s)
组别术后腰椎前凸角/(°)治疗组(n=69) 12.57±2.96 76.81±7.2 1.92±0.62 30.2±12.5 JOA评分/分改善率/%术后VAS评分/分对照组(n=72) 12.31±2.85 73.86±8.6 2.13±1.93 23.9±13.2 t值 1.466 1.532 1.139 5.018 P值 0.145 0.132 0.182 0.000

图2 47岁男性复发性腰椎间盘突出症患者
行L4~5左侧椎板开窗、椎间盘切除、神经根管扩大、膨胀性融合器植入、植骨融合术。随访19个月,患者症状完全缓解,L4~5已经融合,脊柱稳定性好,内置物无移位。见图2。
典型病例2,男,41岁,复发性腰椎间盘突出症。行L4~5、L5~S1右侧椎板开窗、椎间盘切除、神经根管扩大、膨胀性融合器植入、植骨融合术。随访18个月,患者症状完全缓解,L4~5、L5~S1已经融合,脊柱稳定性好,内置物无移位。见图3。

图3 41岁男性复发性腰椎间盘突出症患者
3 讨论
椎弓根内固定、椎间植骨融合术是治疗腰椎疾病的经典术式,经过30年的发展,已越来越趋向成熟,并成为众多腰椎疾病的终末治疗方法。通过腰椎融合术,可以在彻底解除神经压迫的基础上,维持脊柱的稳定性,避免椎间盘突出复发,效果优良。目前腰椎融合术的方法有后路腰椎椎弓根内固定PLIF、经椎间孔腰椎椎体融合术、前路腰椎椎体间融合术(anterior lumbar interbody fusion,ALIF),理想的腰椎融合术是即能做到恢复椎间隙的高度、周围韧带平衡及腰椎前曲,建立脊柱的稳定性,又能够以最小的手术创伤、较少的并发症取得优良的即刻及远期治疗效果[5,8]。PLIF是目前腰椎融合术中应用最多的方法,疗效可靠,但是椎弓内固定、椎间融合术存在创伤大、临床恢复时间长及手术难度较高的缺点[9]。ALIF技术虽然能够避开后方椎管的粘连切除椎间盘,但不能解决侧隐窝及神经根管狭窄的问题[10-13]。经椎间孔椎间融合术具有损伤小、出血少等优点,同样存在不能解除侧隐窝及神经根管狭窄的问题,适应证选择严格[14-16]。B-Twin椎间融合器可在腔镜下应用[17-18],但是B-Twin椎间融合器是点状与椎体的终板接触,有下沉的风险,而且没有维持腰椎前曲的效果。
为达到恢复椎间隙的高度、维持腰椎的前曲及周围韧带平衡,建立脊柱的稳定性,以及手术创伤小、并发症发生率低的目的,笔者采用小切口下应用膨胀性融合器治疗腰椎疾病。在彻底地进行侧隐窝、椎管潜行减压和神经根松解的基础上,通过膨胀融合器的膨胀性,恢复纤维环和周围韧带的张力,从而达到术后脊柱的稳定,减少椎弓根内固定的作用。后路开放小切口结合膨胀性融合器为微创治疗复发性腰椎疾病,不需要特殊的通道和昂贵的腔镜设备,只需要1个椎板钩拉开显露即可,适合更多基层医院和较年轻医师开展。采用小切口能够直视下最大程度地保证椎间盘髓核的摘除、终板软骨刮除的彻底性,且植骨量大,避免经皮技术或腔镜下融合术无法确认髓核、软骨板刮除是否彻底,从而减少髓核、软骨残留,使无菌性炎症的发生率降低,提高植入骨的融合率。
小切口下膨胀性融合器治疗复发性腰椎疾病的优点为:①直视下操作,植骨床准备彻底,无须过多破坏椎体骨结构及软组织,未切除棘突等保护脊柱的稳定。②融合器前端最大膨胀12°,不但可以保持腰椎前后韧带的张力、椎体间隙的高度,还可以恢复腰椎的前凸,保存腰椎原始的解剖曲度,避免平背综合征。③由于膨胀性融合器保持腰椎前后方韧带的张力,从而维持脊柱的稳定性,减少椎弓根螺钉的使用,使手术时间更短,创伤更小。④融合率高。膨胀性融合器膨胀过程中,拧入的内螺丝推紧融合器内的植骨颗粒,始终保持植骨颗粒与植骨床的紧密接触。同时根据沃尔夫定律[19],应力刺激骨形成,废用可引起骨丢失,独立使用的膨胀融合器可使相邻椎体间的力通过融合器来传递,从而有应力刺激,可加速骨痂生成、提高融合率。本研究结果显示,两组均取得椎间融合的效果和良好的临床疗效,但治疗组手术时间、出血量等明显低于对照组,且在维持腰椎前曲方面优于对照组。
由于膨胀性融合器通过膨胀使腰椎前后方韧带软组织紧张,依靠腰椎前后方韧带的张力来维持脊柱的稳定性,所以对于已存在明显脊柱不稳定的患者,有不能良好维持椎体间稳定的可能,且膨胀性融合器没有纠正滑脱的矫形作用,所以不能应用于>Ⅰ度的腰椎滑脱症、椎体间明显不稳定的患者。对于椎间隙狭窄、退变较重的患者,可以通过椎间盘的彻底切除、椎体间应用片状铰刀松解后置入膨胀性融合器,保持腰椎前后方韧带的张力达到维持脊柱稳定的目的,所以椎间隙狭窄不是该手术的禁忌证。膨胀性融合器需要依靠终板的支撑使腰椎前后方韧带紧张,对严重骨质疏松、椎体终板破坏的患者,膨胀性融合器有塌陷进入椎体松质骨的危险,从而影响脊柱的稳定性,所以不能应用于合并骨质疏松症、终板破坏的患者。因此,膨胀性椎间融合器用于腰椎融合术的适应证为:①合并严重椎管狭窄的腰椎间盘突出症;②Ⅰ度以内的腰椎滑脱症;③再次巨大的中央型腰椎间盘突出症。禁忌证为:①存在椎体间动态不稳定;②>Ⅰ度的腰椎滑脱症;③合并骨质疏松症或代谢性骨疾病;④椎体终板损伤、破坏的患者。该术式的并发症与传统开放手术相似,包括硬膜囊撕裂、神经根损伤、马尾神经损伤、感染和椎间融合器移位等。本组患者术后无融合器移位,也未出现伤口感染,本组改善率为76.81%、椎间融合器位置良好以及椎间植骨均获得融合/可能融合等表现,说明后路开放小切口下应用膨胀性椎间融合手术不但具有创伤小、安全性高的优点,且应用咬除的椎板颗粒结合库骨植骨也能达到植骨融合。
综上所述,应用膨胀性融合器行腰椎融合术,可以取得满意的椎间融合效果,还具有创伤小、住院时间短、能够维持腰椎前曲的优点。但本实验不是前瞻性随机对照研究,且样本量小,还需要多中心、大样本量的远期随访观察。由于膨胀性融合器为钛合金材料,术后影像学上存在遮挡和伪影,影响融合率的准确判断,需要更为准确的融合判断标准。
参考文献:
[1]LIU F,CAO Y,FENG Z,et al.Comparison of three different posterior fixation techniques in transforaminal lumbar interbody-fusion for two-level lumbar degenerative diseases:at a mean follow up time of 46 months[J].Clin Neurol Neurosurg,2015,8(141): 1-6.
[2]VAN KELFT E,VAN GOETHEM J.Trabecular metal spacers as standalone or with pedicle screw augmentation,in posterior lumbarinterbody fusion:a prospective,randomized controlled trial[J]. Eur Spine J,2015,24(11):2597-2606.
[3]TANG S.Comparison of posterior versus transforaminal lumbar interbody fusion using finite element analysis.Influence on adjacent segmental degeneration[J].Saudi Med J,2015,36(8):993-996.
[4]GOLDSTEIN C L,MACWAN K,SUNDARARAJAN K,et al.Perioperative outcomes and adverse events of minimally invasive versus open posterior lumbarfusion:meta-analysis and systematic review[J].J Neurosurg Spine,2015,11(13):1-12.
[5]GIORGI H,PRÉBET R,DELHAYE M,et al.Minimally invasive posterior transforaminal lumbar inerbody fusion:One-year postoperative morbidity,clinical and radiological results of a prospective multicenter study of 182 cases[J].Orthop Traumatol Surg Res, 2015,101(6):S241-S245.
[6]PATEL A A,ZFASS-MENDEZ M,LEBWOHL N H,et al.Minimally invasive versus open lumbar fusion:a comparison of blood loss,surgical complications,and hospital course[J].Iowa Orthop J, 2015,35:130-134.
[7]SUK S I,KIM J H,CHO K J,et al.Is anterior release necessary in severe scoliosis treated by posterior segmental pediele screw fixation[J].Eur Spine J,2007,16(9):1359-1365.
[8]王长昇,林建华,许卫红,等.微创脊柱内镜系统辅助下改良椎间孔腰椎椎间融合术治疗腰椎间盘损伤[J].中华创伤杂志,2015,31(10): 868-872.
[9]TURUNEN V,NYYSSÖNEN T,MIETTINEN H,et al.Lumbar instrumented posterolateral fusion in spondylolisthetic and failed back patients:a long-term follow-up study spanning 11-13 years [J].Eur Spine J,2012,21(11):2140-2148.
[10]NI J,FANG X,ZHONG W,et al.Anterior lumbar interbody fusion for degenerative discogenic low back pain:evaluation of L4~S1fusion[J].Medicine(Baltimore),2015,94(43),DOI:10.1097/ MD.0000000000001851.
[11]YEAGER MS,DUPRE D A,COOK D J,et al.Anterior lumbar interbody fusion with integrated fixation and adjunctive posterior stabilization:a comparative biomechanicalanalysis[J].Clinical Biomechanics,2015,30(8):769-774.
[12]OHTORI S,ORITA S,YAMAUCHI K,et al.Mini-open anterior retroperitoneal lumbar interbody fusion:oblique lateral interbody fusion for lumbar spinal degeneration disease[J].Yonsei Med J,2015,56(4):1051-1059.
[13]CHEN Y L,ZHAO F D,FAN S W.Anterior decompression and strut grafting for adjacent segment disease nine years after posteriorlumbar interbody fusion[J].Orthop Surg,2015,7(2):174-179.
[14]罗志平,饶海群,黄大江.等.通道辅助下微创经椎间孔椎体间融合术治疗腰椎退行性疾病的疗效观察[J].中华医学杂志,2015, 95(33):2681-2685.
[15]荚龙,曾至立,于研,等.经椎间孔腰椎椎间融合术中椎弓根螺钉对关节突关节的影响[J].中华医学杂志,2015,95(13):965-968.
[16]PAWAR A,HUGHES A,GIRARDI F,et al.Lateral Lumbar Interbody Fusion[J].Asian Spine J,2015,9(6):978-983.
[17]张德强,杨群,姜长明,等.椎间盘镜下单枚与双枚B-Twin椎间融合器治疗腰椎间盘突出症伴腰椎不稳[J].中华外科杂志,2010, 48(21):1637-1641.
[18]胡安文,罗光平,肖业生,等.显微椎间盘镜下B-Twin椎间融合术治疗腰椎退变失稳型椎间盘突出症[J].中国微创外科杂志, 2011,11(3):249-252.
[19]臧建成,秦泗河.从Wolff定律和Ilizarov张力-应力法则到骨科然重建理念[J].中国骨伤,2013,26(4):287-290.
(童颖丹编辑)
中图分类号:R 682.13
文献标识码:B
DOI:10.3969/j.issn.1005-8982.2016.13.019
文章编号:1005-8982(2016)13-0096-07
收稿日期:2015-01-25
Early follow-up of lumbar fusion with expandable intervertebral cage
Pei-dong Ma
(Department of Orthopedics,Luohe Central Hospital,Luohe,Henan 462000,China)
Abstract:Objective To observe the early clinical results and complications of lumbar interbody fusion with expandable intervertebral cage.Methods Between June 2010 and June 2014,69 patients were treated with the expansion of the fusion cage for lumbar interbody fusion(treatment group),72 patients were treated with pedicle screw fixation for lumbar interbody fusion(control group),and the two groups were compared.The clinical curative effect was evaluated by the Japanese Orthopedic Association(JOA)lumbago scoring.Visual Analog Scale(VAS)was used to evaluate low back pain.Lumbar lordosis was used for evaluation of lumbar curvature.Through postoperative lumbar X-ray,dynamic X-ray film and CT,intervertebral bone graft fusion was evaluated.According to the standard of Suk judgment,the cage stability was observed at hyperextension and flexion positions.All the data were statistically analyzed.Results All the cases were followed up for more than 18 months.There were significant differences in the operation time,incision length,bleeding volume,drainage volume and hospitalization time between the two groups(P<0.05).Cerebrospinal fluid leakage appeared in 3 cases of the treatment group and 2 cases of the control group.There was no infection,nerve function injury,internal plant loosening or displacement,or other complications in either group.At the end of the follow-up,both groups obtained fusion of intervertebral bone graft.In the treatment group,JOA scoresincreased from preoperative(4.52±1.78)points to postoperative(12.57±2.96)points,the improvement rate was(76.81±7.20)%;VAS score was reduced from preoperative(4.45±1.58)points to postoperative(1.92± 0.62)points;the lumbar lordosis angle enlarged from(28.50±16.30)°preoperatively to(30.20±12.50)°.In the control group,JOA scores increased from preoperative(4.71±1.26)points to postoperative(12.31±2.85)points,the improvement rate was(73.86±8.60)%;VAS score was reduced from preoperative(4.68±1.51)points to postoperative(2.13±1.93)points;the lumbar lordosis angle reduced from(27.50±15.20)°preoperatively to(23.90±13.20)°.There was no significant difference in JOA score,improvement rate or VAS score between both groups(P >0.05).Lumbar lordosis angle of the two groups had significant difference(P <0.05),the treatment group could maintain the anterior lumbar flexure better than the control group.Conclusions Lumbar fusion with expandable intervertebral cage can provide satisfied effect of intervertebral fusion.It has the advantages of little trauma and short hospital stay,and can maintain lumbar lordosis angle.
Keywords:lumbar fusion;intervertebral cage;minimal invasion;lumbar lordosis angle;expandable
