304例脑外科术后医院获得性肺炎病原菌的分布及耐药性分析
2016-07-05马永驰佘婷婷王丽红操乐杰
马永驰 佘婷婷 王丽红 操乐杰
304例脑外科术后医院获得性肺炎病原菌的分布及耐药性分析
马永驰 佘婷婷 王丽红 操乐杰
【摘 要】目的:监测脑外科术后医院获得性肺炎病原菌的分布及耐药性,为指导临床治疗提供依据。方法:对某院304例脑外科术后医院获得性肺炎患者的痰液标本进行分析,采用Microsan Work Away 40 全自动细菌鉴定/药敏分析仪进行鉴定和药敏试验,运用WHO NET 5.6对药敏结果进行分析。结果:304例脑外科术后医院获得性肺炎患者自痰液中共分离病原菌326株,革兰阴性杆菌占68.71%,革兰阳性球菌占30.06%,分离率前5位的病原菌依次为鲍曼不动杆菌、金黄色葡萄球菌、肺炎克雷伯菌、铜绿假单胞菌和大肠埃希菌;耐药菌检出率从高到低依次为甲氧西林耐药金葡菌 (MRSA)检出率为95.56%(86/90);鲍曼不动杆菌广泛耐药株检出率为58.33%(56/96);大肠埃希菌产ESBLs检出率为50%(6/12);肺炎克雷伯菌产ESBLs检出率为33.33%(6/20);铜绿假单胞菌广泛耐药株检出率为28.57%(8/28)。耐药菌患者发生前均有单药或两种预防性抗生素使用史。结论:脑外科术后医院获得性肺炎常见病原菌以革兰阴性杆菌为主,其次为革兰阳性球菌。多重耐药菌检出率较高。可能与预防性抗生素使用、术后免疫低下有关。必须加强预防性抗生素管理、耐药性监测,指导合理用药。
【关键词】病原菌 抗菌药物 耐药性 医院获得性肺炎
作者单位:合肥市第三人民医院 安徽 230022
2016-12-20收稿,2016-03-13修回
医院获得性肺炎是发病率占首位的医源性疾病,进展快,预后不良,病死率高,易导致院内传播[1]。为了解其病原菌的种类分布及耐药性变迁特点,对我院脑外科术后304例医院获得性肺炎患者的病原学情况进行回顾性分析,结果报道如下:
1 资料与方法
1.1一般资料 实验标本分离自我院2011年1月~2014年12月304例脑外科医院获得性肺炎患者的痰液标本。所有患者均经诊断确诊为医院获得性肺炎。304例患者中男性210例,女性94例,平均年龄54.44岁。患者疾病分布为颅内自发性出血性疾病术后122例,颅脑外伤性疾病术后110例,颅内肿瘤性疾病术后62例,其他疾病10例。有创操作情况,人工气道254例,占83.55%(254/304),其中单纯气管切开142例,占46.71%(142/304),先行气管插管后气管切开104例,占34.21%(104/304),单纯气管插管8例,占2.63%(8/304);呼吸机使用78例,占25.66%(78/304)。留置导尿管300例,占98.68% (300/304)。鼻胃管248例,占81.58%(248/304)。各种外科引流管204例,占67.11%(204/304),动静脉插管58例,占19.08%(58/304)。HAP诊断依据中华医院管理学会医院感染管理专业委员会制定、由卫生部颁布的《医院感染诊断标准》。
1.2检测方法 严格按照《全国临床检验操作规程》第三版对细菌进行接种和培养。对细菌进行鉴定和药敏试验及对耐甲氧西林葡萄球菌的判定采用的是Microsan WorkAway40全自动细菌鉴定/药敏分析仪。用双纸片协同法对超广谱β-内酰胺酶进行判定,纸片和琼脂由Oxoid公司提供。药敏结果依据CLS-2012年标准判定。多重耐药细菌、广泛耐药细菌及泛耐药细菌均按照国际专家共识[2]进行确定。
1.3质量控制 质控菌株:大肠埃希菌ATCC 25922、铜绿假单胞菌ATCC27853、金黄色葡萄球菌ATCC29213、粪肠球菌ATCC29212、阴沟肠杆菌ATCC700323由卫生部临床检验中心提供。
1.4统计学处理 应用WHONET5.6 统计软件分析数据。
2 结 果

表1 病原菌分布构成比(%)
2.1病原菌分布 304例医院获得性肺炎患者自痰液标本中共分离出病原菌326株。其中革兰阴性杆菌224株,占68.71%;革兰阳性菌98株,占30.06%;真菌4株,占1.23%。分离率前5位的病原菌依次为鲍曼不动杆菌、金黄色葡萄球菌、肺炎克雷伯菌、铜绿假单胞菌和大肠埃希菌,详见表1。
2.2耐药菌株检出率 金黄色葡萄球菌中,甲氧西林耐药金葡菌 (MRSA)检出率为95.56%(86/90);鲍曼不动杆菌和铜绿假单胞菌广泛耐药菌株检出率分别为58.33%(56/96)和28.57%(8/28);大肠埃希菌和肺炎克雷伯菌ESBLs检出率分别为50%(6/12)和33.33%(20/60)。
2.3耐药菌出现前预防性抗生素使用及常见药物耐药率 在检出的86株MRSA中,耐药菌出现前预防性使用抗生素74.42%(64/86),治疗性使用抗生素16.28%(14/86)。单一使用抗生素预防40.62% (26/64),联合预防应用抗生素59.38%(38/64), 联合治疗应用抗生素15.63%(10/64)。药敏结果(见表2)可见金黄色葡萄球菌对头孢唑啉、苯唑西林、克林霉素、庆大霉素、喹诺酮类、亚胺培南、喹诺酮类、阿莫西林克拉维酸、利福平、四环素、红霉素等药物耐药率较高,未发现万古霉素、利奈唑胺耐药株。在检出的56株鲍曼不动杆菌广泛耐药菌株中,耐药菌出现前预防性应用抗生素78.57%(44/56),治疗性应用抗生素21.43%(12/56)。其中单独预防应用抗生素39.29%(22/56),联合预防应用抗生素39.29%(22/56),单独治疗用抗生素3.57%(2/56),联合治疗应用抗生素17.86%(10/56)。药敏结果(见表3)显示鲍曼不动杆菌对喹诺酮类、阿米卡星、三代头孢菌素、妥布霉素、磺胺类药物、哌拉西林、哌拉西林/他唑巴坦、氨苄西林/舒巴坦等抗菌药物耐药程度较重,对亚胺培南亦明显耐药,对头孢哌酮/舒巴坦较敏感。铜绿假单胞菌广泛耐药菌株检出8株中,50.00%(4/8)单独预防应用抗生素,50.00%(4/8)联合预防应用抗生素。药敏结果(见表3)显示铜绿假单胞菌对三代头孢菌素及亚胺培南均耐药,对阿米卡星敏感。产ESBLs肺炎克雷伯菌检出20株,其中40.00%(8/20)单独预防应用抗生素,60.00%(12/20)联合预防应用抗生素。药敏结果(见表3)显示肺炎克雷伯菌对氨苄西林/舒巴坦、氨苄西林、头孢吡肟、头孢唑啉等抗菌药物耐药程度较重,对阿米卡星、头孢哌酮/舒巴坦较敏感。产ESBLs大肠埃希菌检出6株,100%预防性抗生素使用,2例单独预防应用抗生素,4例联合预防应用抗生素。药敏结果显示大肠埃希菌对头孢唑啉、复方磺胺、庆大霉素、氨苄西林、哌拉西林、氨苄西林/舒巴坦、喹诺酮类、头孢吡肟等抗菌药物耐药;对阿米卡星、头孢哌酮/舒巴坦、亚胺培南敏感。
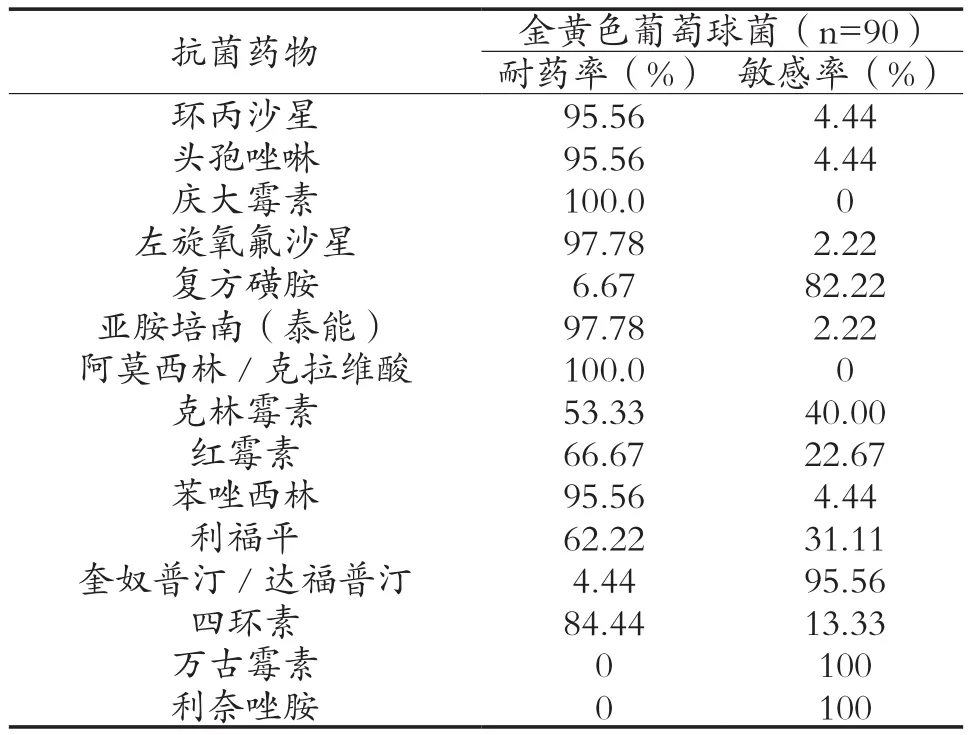
表2 主要革兰阳性菌对抗菌药物的耐药率(%)
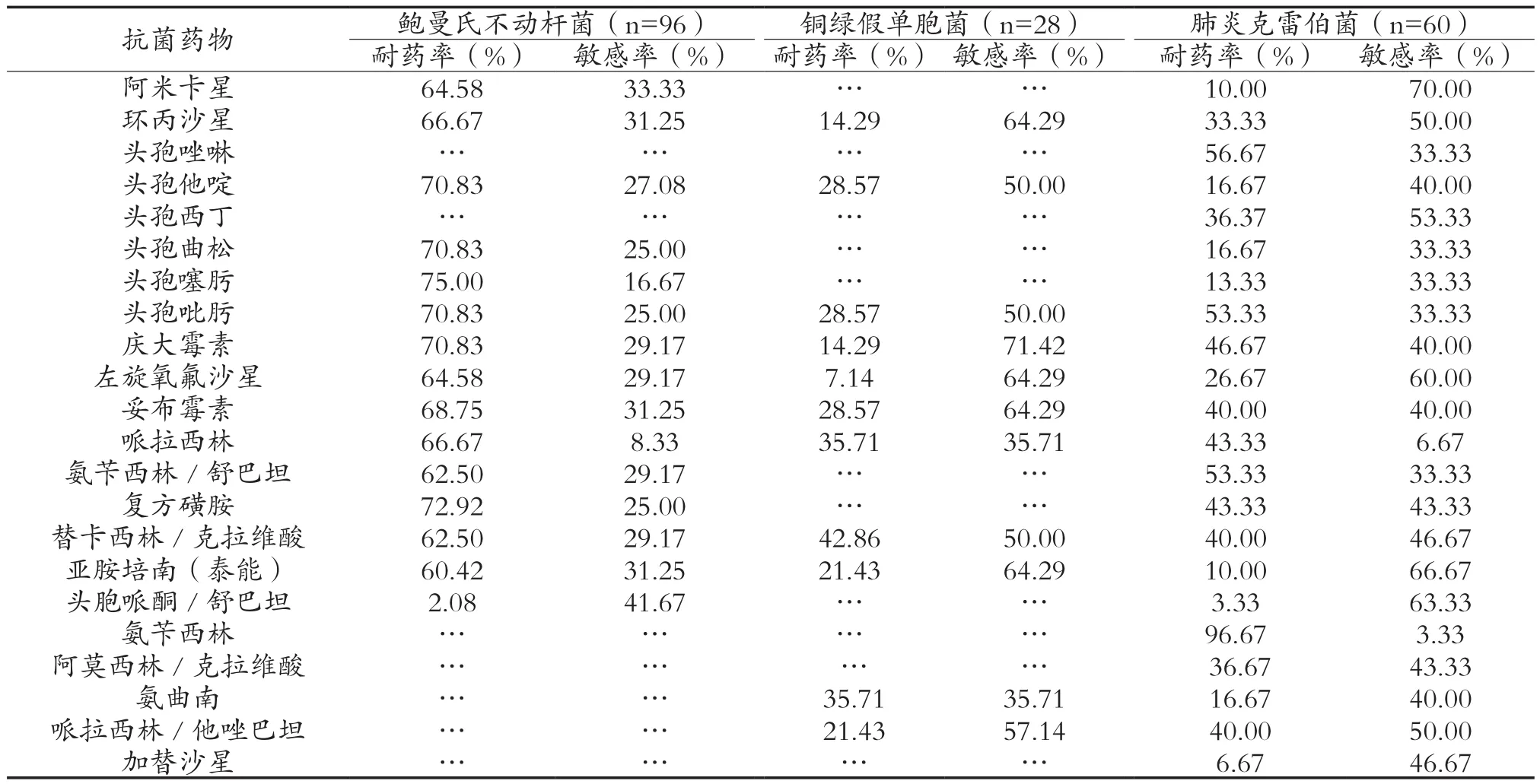
表3 主要革兰阴性菌对抗菌药物的耐药率(%)
3 讨 论
HAP是国内最常见的医院获得性感染,发病率为1.3%~3.4%[3],死亡率为33.3%~38.3%,且呈逐年增加趋势[4]。随着,抗菌药物的应用越来越广泛,病原菌的抗药性也越来越严重,甚至部分国家地方出现了超级耐药性细菌[5]。人们越来越关注怎样合理的应用抗菌药物,以防止抗菌药物的滥用,提高治愈率[6]。
本组调查结果显示:检出的病原菌中最主要为革兰阴性杆菌占68.71%,革兰阳性菌占30.06%,真菌占1.23%;革兰阳性球菌以金黄色葡萄球菌为主,占27.16%,其次为凝固酶阴性葡萄球菌,占2.45%;革兰阴性杆菌前5位依次为鲍曼不动杆菌、肺炎克雷伯菌、铜绿假单胞菌、大肠埃希菌和嗜麦芽窄食单胞菌,分别占 29.45%、18.40%、8.59%、3.68%和2.45%;与文献大致相符[7]。
此外本组研究还显示90例金黄色葡萄球菌MRSA检出率为95.56%;96例鲍曼不动杆菌广泛耐药菌株检出率为58.33%;12例大肠埃希菌产ESBLs检出率为50.00%。60例肺炎克雷伯菌产ESBLs检出率为33.33%;28例铜绿假单胞菌广泛耐药菌株检出率为28.57%,提示脑外科病房医院获得性肺炎耐药形式严峻。其中MRSA的检出率95.56%比文献报道的MRSA占87.8%要高[8],可能与多种抗生素的联合使用、气管插管及气管切开等有创性操作比较多以及对抗生素的监管力度不够,存在一定程度上的不合理使用抗生素的情况等诸多因素有关。
金黄色葡萄球菌是医院获得性感染的重要病原体,可引起院内自体感染-菌株播散-交叉感染[9];本研究结果也显示检出病原菌中革兰阳性球菌以金黄色葡萄球菌为主,其中甲氧西林耐药金葡菌 (MRSA)检出率为95.56%,该类菌株常常对所有β-内酰胺类耐药,甚至对大环内酯类、氟喹诺酮类、碳青霉烯类等同时耐药。本研究中该菌对β-内酰胺类、大环内酯类、氟喹诺酮类、碳青霉烯类耐药性较高,但尚无万古霉素、利奈唑胺耐药株。因其多药耐药性,能选择使用的抗生素并不多,在MRSA感染的治疗和防控上形势严峻。文献报道[10]MRSA比例越来越高,其与大量使用广谱抗菌药物,尤其是三代头孢霉素和广泛应用的侵入性操作技术有关。此次研究中检出的86株MRSA中,耐药菌出现前预防性使用抗生素74.42%(64/86),治疗性使用抗生素14例。单一使用抗生素预防40.62%(26/64),联合预防应用抗生素59.38%(38/64), 联合治疗应用抗生素10例。同时有较广泛的侵入性操作。提示应加强各项院感控制措施,防止其在院内的传播。
本研究发现革兰阴性杆菌的耐药性比较严重,最多见的是ESBLS的产生,导致对头孢菌素类抗菌药物广泛耐药。同时,大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌和鲍曼不动杆菌对左氧氟沙星的耐药率较高,提示对喹诺酮类抗菌药物的耐药性值得关注[11]。鲍曼不动杆菌对氨苄西林、第一、二头孢菌素类和第一代喹诺酮类抗菌药物天然耐药,对第三代头孢菌素类、庆大霉素和左氧沙星的耐药率也很高,只有头孢哌酮和亚胺培南的耐药率<50.00%,一旦出现广泛耐药菌株将是临床感染控制非常棘手的问题。铜绿假单胞菌居临床分离非发酵菌的首位,具有抵抗力强、致病机制多的特点,可导致多种感染。其对多种抗菌药物天然耐药,表3显示对庆大霉素、环丙沙星、左旋氧氟沙星等保持较好的敏感性,可根据药敏结果应用。但在整个治疗过程中要多次检测其药物敏感性。
本调查研究发现:耐药菌出现前,预防性应用抗生素的比例较大,甚至出现较多的联合应用抗生素预防治疗的现象。这可能导致耐药菌株,尤其是产β-内酰胺酶的细菌不断增多,使得HAP的治疗越来越困难[12]。根据调查结果,我们认为:应合理使用抗菌药物,尤其是慎用广谱抗菌药物。研究表明,使用3~5种抗菌药物的患者肺真菌感染的危险是使用小于3种抗菌药物的12.5倍[13];当患者出现细菌感染指征时,必须重视细菌培养和药敏鉴定并根据结果选择合适的药物安排适当的剂量和疗程,避免盲目滥用药物。
参考文献
1 Sievert DM, Ricks P, Edwards JR, et al. Antimicrobial-resistant pathogens asso-ciated with healthcare-associated infections: summary of data reported to the National Healthcare Safety Network at the Centers for Disease Control and Prevention,2009-2010[J]. Infect Control Hosp Epidemiol. 2013, 34(1):1~14.
2 Magiorakos AP,Srinivasan A,Carey RB, et al.Multidrug-resistant, extensively drug-resistant and pandrug-resistant bacteria: an international expert proposal for interim standard definitions for acquired resistance[J]. Clin Microbiol Infect,2012,18(3):268~281.
3 Yamakawa K, Tasaki 0, Fukuyama M, et al. Assessment of risk factors related to healthcareassociated methici11 in-resistant Staphylococcus aureus infection at patient admission to an intensive care unit in Japan[J].BMC Infectious Diseases,2011,(11):303.
4 VyasK,Hospenthal DR, Mende K, et al.Recurrent community-acquired methici11 in-resistant Staphylococcus aureus infections in an HIV-infected person[J].J Clin Microbiol, 2011, 49(5):2047~2053.
5 Tracy LA, Furuno JP, Harris AD, et al.Staphylococcus aureus infections in USveterans,Maryland, USA, 1999-2008[J]. Emerg Infect Dis,2011, 17(3):441~448.
6 Marwick C, Santiago VH',McCowan C,et al. Community acquiredinfections in older patients admitted to hospital from care homes versus thecommunity: cohort study of microbiology and outcomes[J]. BMC Geriatr. 2013,13(12) 1186~1471.
7 Bennett PM.Plasmid encoded antibiotic resistance:acquisition and transfer of antibiotic resistance genes in bacteria[J].B J pharmacol,2008,153(S1):S347~S357.
8 Tiemei Zhao, Youning Liu,Bin Cao,et al. Prospective Multicenter Study of Pathogen Distributions in Early-Onset and Late-Onset Hospital-Acquired Pneumonia in China[J]. Antimicrob Agents Chemother. 2013,57(12):6404~6405.
9 FuXH, Zhou W, Zhang XM.et al.Clinical analysisof 22 cases community-acquired Pseudomonas aeruginosa urinary tract infection[J].. Zhonghua Er Ke Za Zhi.2013 ,51(4):298~301.
10 Blasi F, Ostermann H, Racketa J, et al.Early versus later response to treatment in patients with community-acquired pneumonia:analysis of the REACH study[J] Respir Res. 2014 , 15(l):6.
11 Lee JY,Ko KS.OprD mutantions and inactivation,expression of efflux pumps and AmpC,and metallo-β-lactamases in carbapenem-resistant Pseudomonad aeruginosa isolated from South Kore[J]. Int J Antimicrob Agents,2012,40 (2) :168~172.
12 Jiang W,Zhou Z,Zhang K,et al. Epidemiological investigation of community acquired taphylococcusaureus infection[J]. Genet Mol Res. 2013,12(4):6923~6930.
13 Hattemer A,Hauser A ,Diaz M, et al.Bacterial and clinical characteristics of health care and communityacquired bloodstream infections due to Pseudomonas aeruginosa[J].Antimicrob Agents Chemother. 2013,57(8):3969~3975.
(编审:刘文华)
The analysis of pathogen distribution and drug resistance on 304 cases of hospital acquired pneumonia postoperative of neurologic surgery
Department of Respiratory Medicine, Anhui Provincial Hospital,Hefei 230001,China
MA Yong-chi,SHE Ting-ting,WANG Li-hong,et al
Abstract:Objective:To Monitor the distribution and drug resistance of pathogenic bacteria in hospital acquired pneumonia postoperative of neurologic surgery, and to provide a guidline for clinical treatment.Methods:The sputum culture data of 304 cases hospital acquired pneumonia postoperative of neurologic surgery were analyzed by Microsan Work Away 40 automatic bacteria identification and drug sensitivity analyzer from Jan.2011 to Dec.2014.Results:A total of 326 strains of pathogens were isolated from 304 patients postoperative of neurologic surgery with hospital acquired pneumonia, among which 68.71% of them were gram-negative bacilli, and 30.06% were gram-postive coccus. The five leading causes of pathogenic bacteria were E.coli,Staphylococcus aureus, Klebsiella pneumoniae,Pseudomonas aeruginosa and Escherichia coli. The special bacteria of drug Resistant detection rate from high to low in turn were methicillin-resistant Staphylococcus aureus (detection rate 95.56%),Bauman Acinetobacter pan drug resistant strain (detection rate 58.33%),Escherichia coli with ESBLs (detection rate 50% ), Klebsiella pneumonia bacteria producing ESBLs (detection rate 33.33%),Pseudomonas aeruginosa strains of Pan drug Resistant (detection rate 28.57%). At the same time, we find that there had been two Kinds or single drug for prophylactic antibiotic use in patients with special drug resistant bacteria.Conclusion:The common pathogenic bacteria in hospital acquired pneumonia postoperative of neurologic surgery were gram negative bacilli, whereafter followed by Gram positive cocci. The detection rate of multidrug-resistant bacteria is higher.Bauman's Staphylococcus aureus,Escherichia coli,Acinetobacter drug resistance rate were all more than 50%, and Klebsiella pneumoniae, Pseudomonas aeruginosa amounted to about 30%,the situation is grim. Prophylactic antibiotic therapy,postoperative immunosuppression may be the reason. We must strengthen the management of prophylactic antibiotics, drug resistance monitoring,guiding rational drug use.
Key Words:Pathogenic bacteria;Antimicrobial agents;Drug resistance;Hospital-acquired pneumonia
【中图分类号】R587.1
【文献标识码】A
【文章编号】1671-8054(2016)02-0133-04
作者简介:马永驰,男,住院医师,安徽医科大学附属省立医院呼吸科在职硕士研究生
通讯作者:操乐杰,主任医师,硕士生导师
