经皮内镜下胃造瘘术后短期发生包埋综合征1例
2016-06-21舒建昌欧阳鹏聂丽芬黎铭恩杨绮红张晓燕
舒建昌, 欧阳鹏, 聂丽芬, 黎铭恩, 杨绮红, 张晓燕
广州市红十字会医院 暨南大学医学院附属广州红十字会医院消化内科,广东 广州 510220
个案报道
经皮内镜下胃造瘘术后短期发生包埋综合征1例
舒建昌, 欧阳鹏, 聂丽芬, 黎铭恩, 杨绮红, 张晓燕
广州市红十字会医院 暨南大学医学院附属广州红十字会医院消化内科,广东 广州 510220
包埋综合征(buried bumper syndrome,BBS)是经皮内镜下胃造瘘术(percutaneous endoscopic gastrostomy,PEG)后发生率较低的一种严重并发症,本文从临床表现、内镜表现及治疗方面对1例BBS患者进行报道。
包埋综合征;经皮内镜下胃造瘘术;内垫片
病例 患者,男,50岁,因“吞咽异物感11个月余,进行性进食困难半月”于2014年8月22日入院。患者1个月余前因声嘶、吞咽异物感于外院诊治,2014年7月9日行喉肿物病理检查示高-中分化鳞状细胞癌。2014年7月15日行PET-CT检查示:(1)下咽部(3~7颈椎水平)团块状高代谢灶,符合下咽癌,侵犯双侧杓会厌皱襞及左侧梨状窝;(2)左侧咽旁间隙及颈部淋巴结转移;(3)脊柱多发椎体不均匀代谢增高,不除外转移。确诊为“下咽癌并淋巴结、颈椎转移”。此次入院前半个月开始患者进固体食物后自觉吞咽困难,进食即出现呕吐,呕吐物为刚吞咽的食物,1周前开始进流质食物亦渐出现类似症状,近2日饮水亦容易出现呕吐,经对症治疗后未见好转,为行经皮内镜下胃造瘘术(percutaneous endoscopic gastrostomy,PEG)收入广州市红十字会医院。近2个月来患者体质量减轻约10 kg。入院体检:生命体征稳定,神志清醒,对答切题,重度营养不良,口齿清晰,查体合作,全身皮肤黏膜无黄染,左侧颈部淋巴结肿大,大小约1 cm×1.5 cm,质中,无压痛,颈部可触及一大小约4 cm×4 cm肿物,质硬,活动度差,无压痛,颈静脉无明显充盈,颈软,无抵抗,双肺呼吸音清;心界叩诊无扩大,HR 60次/min,律齐,无杂音,舟状腹,未见胃肠型及蠕动波,腹部无压痛及反跳痛,肝脾肋下未及,肝颈反流征阴性,移动性浊音(-),肠鸣音正常,双下肢无浮肿。入院后综合病史、体检及实验室检查结果,考虑诊断:(1)下咽癌并左侧咽旁间隙、淋巴结及颈椎转移;(2)重度营养不良。入院后综合考虑患者有手术适应证,无手术禁忌证,于2014年9月2日行PEG。常规经口插入胃镜,因梨状窝癌致食管入口狭窄,普通胃镜无法通过,改用超细胃镜通过狭窄处,顺利完成PEG,插入一条水囊式造瘘管(库克公司PEG-24-BRT-S)(见图1)。术后每天予伤口换药。术后第1天,经胃造瘘管注入温开水,患者诉腹部轻微疼痛。术后第2天,经胃造瘘管注入流质时或管饲后有腹部疼痛,管饲后胃造瘘口见少量胃内容物渗出,术后第3天行X线下胃造瘘管造影,未见明显异常。于胃造瘘口外口皮肤行小切开,扩大外口、加强伤口换药、抗感染处理后患者腹痛仍未见明显缓解。于2014年9月11日行彩超检查示:左上腹造瘘管周围皮下软组织异常回声,考虑蜂窝织炎可能,9月17日行X线下胃造瘘管造影检查以明确患者腹痛原因,造影显示水囊移位,大量造影剂漏入腹腔(见图2)。即行胃镜检查示:在原胃体中部可见一压迹,但未见球囊及造瘘管(见图3),诊断为包埋综合征(buried bumper syndrome,BBS)。明确诊断后立即拔出原胃造瘘管,并立即在原造瘘口处成功置入一牵拉式造瘘管(见图4)。术后患者腹痛缓解,观察1周无特殊,胃造瘘口干洁,顺利出院。
讨论 BBS,即PEG后胃黏膜过度增生覆盖内垫片,或内垫片沿着PEG管道从胃腔迁移并嵌入胃壁或胃壁外消化道的任何部位的一种病理状态。BBS患病率为0.3%~4%[1-2],多晚期出现,大部分发生在PEG后1~50个月,平均为18个月[3-4],常在PEG置管4个月后,但也有报道在PEG后第8天发生BBS[3]。BBS的常见临床表现包括:腹痛,PEG管周围皮肤水肿或红斑,PEG管固定(不能左右旋转或向里向外移动),管饲困难或需要更大的压力进行管饲,PEG管管周漏,管腔完全堵塞等。诊断主要依靠病史和临床表现等,确诊需要胃镜或腹部CT等证实[1]。BBS的发生机制主要是过度牵拉PEG管,使内垫片与胃壁之间形成压力,导致胃黏膜缺血坏死,最终导致内垫片移位。BBS可能的危险因素包括营养不良、伤口愈合不良、体质量迅速增加、护理不当、内垫片材料坚硬、慢性咳嗽等。BBS发生后,如果诊治延迟可能导致进一步严重后果,如出血、穿孔、腹膜炎和死亡等[5]。因此,确诊BBS后,必须尽快除去PEG管。近年来有许多关于治疗BBS的技术或方法的报道,主要内容包括取出埋入管和内垫片(无论经腹壁或胃部取出),并重新插入一条新的PEG管(经旧PEG通道或旧管旁一个全新的入口)。根据取出旧PEG管和内垫片的方式可把治疗BBS的方法大致分为外部牵引取出、内镜下取出、腹腔镜下取出及外科手术取出[6]。
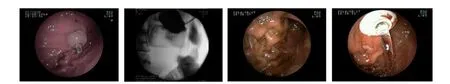
图1 插入一条水囊式造瘘管;图2 造影显示水囊移位,大量造影剂漏入腹腔;图3 在原胃体中部可见一压迹,但未见球囊及造瘘管;图4 在原造瘘口处置入一牵拉式造瘘管
Fig 1 Inserting a water balloon-type fistula; Fig 2 Angiography showed bladders displaced and a large amount of contrast agent leakage into the abdominal cavity; Fig 3 In the middle of the original gastric body showed a pressure trace, but no balloon and fistula; Fig 4 In the original stoma imbedding into a pull-type fistula
本例患者PEG后第2天进行管饲时即有腹痛,且胃造瘘口有少量食物渗出,虽然相关医务人员已高度警觉,严密观察,积极寻找原因,加强治疗和护理,且于术后第3天即行X线下胃造瘘管造影检查,但未见明显异常。此后虽经诸多努力,但患者病情未见缓解,直至确诊为BBS。回顾分析患者术后整个病情变化过程,可以明确患者实际上于术后第2天已开始逐渐形成BBS,并不断加剧。临床上罕见PEG后第2天即迅速形成BBS的报道,其发生原因考虑为:(1)水囊内换水不当或水分丢失;(2)患者重度营养不良;(3)护理人员护理不当;(4)患者及家属操作PEG管不当等。此外,因患者身体虚弱、食管入口狭窄,首次PEG后患者诉腹痛、管饲有胃内容物渗出时,医务人员未能及时安排行胃镜检查,而是进行其他相对无创检查,也是造成该患者BBS形成后逐渐加剧而未能及早确诊的一个重要原因。以上提示临床医务人员在进行PEG操作及术后患者管理时,要高度重视规范操作,全面了解、知晓有关可能导致BBS发生的危险因素,及早排查、及早发现、及早去除,尽可能避免BBS发生。此外,该患者术后第2天即开始形成BBS,与通常BBS多发生于PEG后晚期的情形明显不同,非常罕见,亦应予以高度重视,以吸取经验教训。
此病例确诊BBS后被立即拔除原PEG管,重新置入末端为内垫片的新PEG管后腹痛症状消失,造瘘成功。以上说明一旦确认已发生BBS,如迅速干预,及时予以拔除原PEG管并重新置管等对症处理,多数患者仍可获得理想疗效。
此例BBS患者诊治过程显示:BBS是PEG后一种严重并发症,在PEG后早期(术后第2天)即发生并逐渐加剧;及时发现、及时诊断、及时处理可获得满意疗效。
[1]Pop GH. Buried bumper syndrome: can we prevent it? [J]. Practical Gastroenterology, 2010, 34(5): 8-13.
[2]Baskin WN. Acute complications associated with bedside placement of feeding tubes [J]. Nutr Clin Pract, 2006, 21(1): 40-55.
[3]Venu RP, Brown RD, Pastika BJ, et al. The buried bumper syndrome: a simple management approach in two patients [J]. Gastrointest Endosc, 2002, 56(4): 582-584.
[4]Lee TH, Lin JT. Clinical manifestations and management of buried bumper syndrome in patients with percutaneous endoscopic gastrostomy [J]. Gastrointest Endosc, 2008, 68(3): 580-584.
[5]Khalil Q, Kibria R, Akram S. Acute buried bumper syndrome [J]. South Med J, 2010, 103(12): 1256-1258.
[6]欧阳鹏, 舒建昌.包埋综合征的治疗进展[J].新医学, 2016, 47(2): 69-72. Ouyang P, Shu JC. Research progress of treatment of buried bumper syndrome [J]. New Medicine, 2016, 47(2): 69-72.
(责任编辑:李 健)
Short term occurrence of buried bumper syndrome after percutaneous endoscopic gastrostomy: one case report
SHU Jianchang, OUYANG Peng, NIE Lifen, LI Ming’en, YANG Qihong, ZHANG Xiaoyan
Department of Gastroenterology, Guangzhou Red Cross Hospital Affiliated to Medical College of Ji’nan University, Guangzhou 510220, China
Buried bumper syndrome (BBS) is a serious complication of percutaneous endoscopic gastrostomy (PEG). This paper reported the clinical manifestations, endoscopic features and treatment of one case of BBS.
Buried bumper syndrome; Percutaneous endoscopic gastrostomy; Interal bumper
10.3969/j.issn.1006-5709.2016.07.029
舒建昌,博士,主任医师,教授,博士生导师,研究方向:肝纤维化及消化系疾病诊疗。E-mail:shujc0328@163.com
R57
B
1006-5709(2016)07-0835-02
2016-03-28
