胃肠道肿瘤病人术后饮食状况调查分析
2016-06-21覃日清邓丽彩
覃日清,张 馨,邓丽彩
胃肠道肿瘤病人术后饮食状况调查分析
覃日清,张馨,邓丽彩
摘要:[目的]调查胃肠道肿瘤病人术后饮食状况,为正确指导病人饮食提供依据。[方法]自制饮食调查表,通过电话随访的形式对125例胃肠肿瘤手术病人出院20 d后进行饮食调查,分析病人存在的饮食不合理问题。[结果]91.2%的病人存在1项或1项以上消化系统症状,88.8%的病人每日进食次数3次或4次,74.4%的病人为半流质饮食状态,58.4%的病人独住,造成饮食摄入量少于标准的50%,能量摄入明显不足,食物种类单一、结构不合理,含优质蛋白的蛋、奶、鱼肉类食物摄入量不足标准的50%。胃肠疾病本身、伴随的消化系统症状、生活状态改变、健康教育程度、社会信息干扰等因素影响病人营养状况的改善及肿瘤的后续治疗。[结论]发现病人饮食存在问题,分析原因,了解不良后果,方能为今后制定饮食干预措施,探索经济、安全、可靠的院外营养支持方式指引方向。
关键词:胃肠道肿瘤;饮食状况;调查分析;原因分析;不良后果
营养不良是胃肠道肿瘤常见的并发症,伴随肿瘤治疗的全过程。病人大多术前就存在营养不良,而麻醉、手术致机体应激反应,使病人术后营养状况进一步恶化,而且持续到出院后,持续的营养恶化和供给不足,将影响肿瘤的综合治疗效果。在肿瘤治疗过程中,围术期病人的营养状况已受到临床医护人员的广泛关注,并积极予以营养支持,而病人术后出院居家身心调整,以备战后续高强度的化疗,期间病人饮食情况、营养状况如何,却少有医护人员持续关注。现就我院2014年1月—11月125例胃肠道手术病人出院后的饮食状况进行调查分析,旨在为今后的院外持续营养支持提供借鉴和参考。
1资料和方法
1.1一般资料我院胃肠外科2014年1月—11月收治的符合入选条件的胃肠肿瘤病人125例,其中胃癌45例,结直肠癌80例;男78例,女47例;平均年龄59岁,按照诊疗规范均接受肿瘤根治术。纳入标准:①入院时行营养风险筛查≥3分的病人;②年龄70岁以下;③初中以上文化程度,具有听、说能力,可电话随访。排除标准: ①入院时伴有糖尿病、肝肾功能异常的病人; ②肿瘤晚期行姑息手术的病人。
1.2方法
1.2.1调查方法自制饮食情况调查表进行调查。调查内容:①饮食状况,包括每日饮食次数,每餐饮食量。饮食次数每天分3次、4次、5次及以上3个选项,病人选其中之一回答;每餐饮食量询问病人主食生重,计量单位为两,调查者再换算为国际单位克(g)。②饮食种类,根据《中国居民膳食指南》中膳食宝塔所包含的食物种类,包括主食、蔬菜、水果、鱼虾、畜肉、家禽、蛋类、豆制品、牛奶等,每种食物进食次数分4个选项:每天食用、每周食用1次或2次、每周食用3次及以上、从未食用。③伴随的消化系统症状,食欲减退、饱胀感、嗅觉异常、味觉异常、胃肠功能异常(恶心、呕吐、腹泻、便秘),病人可单项或多项选择。④家庭居住状况,指病人是否独自居住或有家人或保姆陪伴。于病人出院后20 d,通过电话随访形式,根据自制调查表内容询问,病人自行回答。
1.2.2评价标准根据病人每周进食各种食物次数,划分3个标准。①常吃:每天都食用或每周食用3次以上。②少吃:每周食用少于3次。③不吃:从未进食。
2结果
2.1病人的消化系统症状胃肠肿瘤术后病人有91.2%存在1项或1项以上消化系统症状,其中最多见的是病人食欲减退,占84.0%。详见表1。
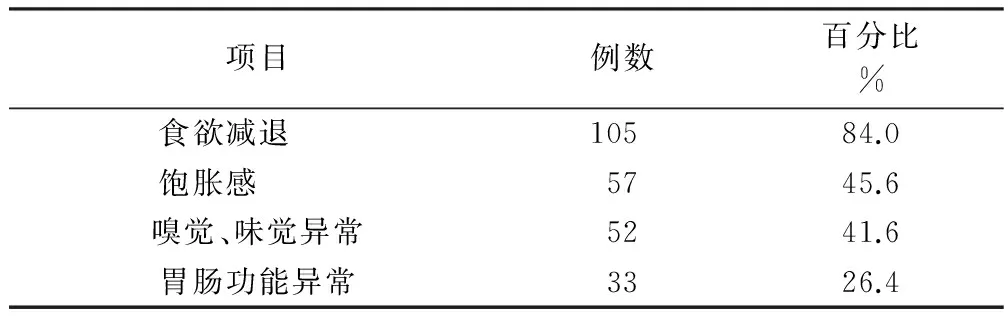
表1 病人的消化系统症状(n=125)
2.2病人饮食状况、居住情况88.8%的病人每日进餐次数为3餐或4餐,74.4%仍为半流质饮食状态,58.4%的病人独自居住,缺乏家人照顾,自我照顾能力差,大部分病人每日粮谷类主食摄入生重只有150 g~200 g,低于标准供给量的50%。详见表2。

表2 病人饮食状况、居住情况(n=125)
2.3饮食结构不合理本组所有病人都注意到动植物食物搭配,但富含优质蛋白质的同一类食物鱼虾、禽畜类、蛋、奶及大豆摄入不合理,96.0%的病人常进食猪肉,只有22.4%的病人常进食鱼虾类,52.8%的病人不吃家禽肉,蛋、奶、豆制品少有问津,病人每日优质蛋白摄入量20 g~30 g,低于营养学建议量的50%,具体见表3。

表3 饮食种类摄入情况(n=125) 例(%)
3讨论
3.1饮食摄入不足胃肠道肿瘤病人手术后机体的能量消耗增加,能量不足会影响体重的稳定和氮平衡的维持,严重者会导致营养不良。出院病人能量的供给全部依赖食物,主要来自食物中的三大产能营养素:糖类、脂肪和蛋白质,其中糖类主要来自主食,作为供能主体,供能占总能量的60%~70%。临床营养学建议[1],手术后病人应予高能量饮食,可迅速补充机体需要,改善病人的营养不良状态,饮食热能的含量要高于正常人饮食标准,每日热能摄入量应大于8368kJ(2 000 kcal)。高能量饮食主要通过增加主食量和调整饮食种类来增加能量的供给,而胃肠道手术病人饮食宜清淡、忌油腻,调整为高脂饮食来提高供能不适合病情需要,只有尽可能增加进食量才能满足机体的能量需求,主食量250 g/d~400 g/d为标准。本次调查结果发现,作为病人准予出院指标之一,所有病人出院时均能进食稀半流质,而出院20 d后,仍有88.8%的病人为半流质饮食状态,每天3餐或4餐居多,而且91.2%的病人存在1项或1项以上消化系统症状,造成病人每餐进食量少,而半流质饮食含水分较多,提供的能量和营养素均不足,应增加餐次,两餐间隔2 h~3 h,每日5餐或6餐以上,应使病人尽快达到软食,乃至普食状态,提高主食入量。本组大部分病人主食量150 g/d~200 g/d,达不到进食量标准的50%,能量供给明显不足。能量是维持人体生命活动的基础,摄入过低,机体会利用食物中蛋白质作为燃料提高供能,而食物中的蛋白质则失去修复组织、增加机体营养底物的功用,对病人维持体重或增加体重,提高血清清蛋白等各项营养指标非常不利。
3.2饮食结构不合理胃肠道肿瘤病人手术前就存在较高的营养风险,手术后蛋白质分解代谢增加,机体较长时间处于负氮平衡状态,病人的营养状况进一步恶化。有研究报道[2]:约有20%的恶性肿瘤病人直接死于营养不良和耗竭,而非肿瘤本身,因而改善病人的营养状况尤为重要。蛋白质是构成人体组织的主要成分,是供给氮的唯一来源。临床营养学建议[1]:手术后病人给予高蛋白质饮食,蛋白质每日不应小于1.5g/kg, 100g~120g,伴有营养不良者要求更高,达到120g~150 g,其中优质蛋白要占50%以上,每日50 g~60 g以上。含优质蛋白质食物包括鱼、禽、畜肉类、蛋、奶及大豆。病人主食中粮谷类提供的植物性蛋白质量少,且质量差,而食物中动物性蛋白质生物价值高,应注意合理搭配,利用蛋白质互补作用提高食物蛋白质的利用率。本组调查发现,病人已注意到食物的搭配,无素食主义者,但病人饮食单一,主要以青菜肉末粥为主,从饮食种类摄入情况显示,含优质蛋白的畜肉、家禽、鱼虾类食物,大多数病人只进食畜肉,而其他两类进食较少,而营养价值丰富的蛋类、牛奶、豆制品少有人问津,果蔬类食物也只有少数人常食用,势必会引起各种维生素缺乏。上述营养食品,即使是常食用,如畜肉,也因各种原因每餐进食量少,更有营养知识缺乏者认为营养都在汤里,只喝汤不吃肉,每日摄入肉类100 g~200g,根据食物成分分析优质蛋白每日摄入20 g~30 g,少于营养学建议摄入量的50%。优质蛋白摄入量无法满足机体需要,更谈不上增加机体营养物质储备。
3.3原因分析病人饮食不合理有疾病的原因,也有人为因素,病人生活状态改变也是影响因素之一。
3.3.1疾病因素胃肠肿瘤疾病本身发生时就存在食欲差、恶心、呕吐等消化道症状,这些症状延续到手术出院后,造成病人不思饮食,进食量不足以维持机体需要;疾病治疗也是一个重要因素,胃肠手术涉及消化道重建,胃大部分切除使得胃容积缩小,病人少量进食也有饱胀感,如不增加每天进餐次数,根本无法满足机体需求,而且本地人有喝汤的习惯,大量液体占据胃容量,势必造成主食入量减少。
3.3.2人为因素除疾病之外,更多的是人为因素影响,在当前的临床工作中,病人普遍对健康教育不满意,出院传统的饮食宣教多为高蛋白、高热量、少量多餐、清淡饮食之类的饮食原则,理论性太强,可操作性差,病人无所适从,这样就形成了有些病人害怕进食,有些病人很想“吃”,但又不知如何“吃”,最终乱“吃”的局面。医护人员营养知识缺乏,对出院病人的饮食教育流于形式,缺乏针对性,对病人实际的饮食行为不了解,并缺乏长期有效的追踪指导[3],是造成病人饮食状况不合理的重要原因。另外,几乎所有的病人及家属都会积极寻求营养支持方面的信息,以恢复体力,改善生活质量,而临床医护人员提供的营养信息局限,病人就会寻求医院之外的信息,诸如民间流传的饮食禁忌、食物及药物滋补等方面的信息,由此,出现上述调查结果,病人饮食结构不合理,认为鸡、鱼、虾等许多肉类为发物,食之引发肿瘤复发,不敢涉及,而蛋、奶、豆浆等在病人术后刚恢复饮食时被告知属产气食品应禁忌,因而病人一直延续到出院后仍不敢进食,有些病人是患病前就不喜欢蛋、奶、豆类食品。
3.3.3生活状态改变病人经受手术的打击,出院初期身体仍处于较虚弱状态,抵抗力差,病人基本上是居家静养,生活状态发生改变,活动量减少,胃肠道消化吸收功能减弱。由于疾病的原因,病人一改患病前的工作状态为居家静养状态,减少了与外界交往,加上家人工作繁忙,无暇顾及病人,因而部分病人的情绪较低落,胃肠道是最容易受情绪影响的器官,由此病人食欲欠佳,进而影响进食量,此阶段病人最需要家庭的支持、家人的照顾,离开医院,更期待得到医护人员的指点,然而诸多因素影响,部分病人处于独居状态,医护人员未能把随访工作常态化,缺乏追踪和指导,也是造成病人饮食不合理的原因。本调查发现,有家人或保姆照顾的病人心情较独住者愉悦,饮食较规律,食物摄入量、进食餐次、食物品种较独住者好一些,其中大部分病人每日进食餐次达到4餐或5餐以上。
3.4不良后果饮食摄入不足、结构不合理,势必影响病人营养状况的改善。有研究显示:手术后出院时有93.4%病人存在消化系统症状,大部分病人流质或半流质的饮食状况使出院病人的营养问题严峻,营养状况令人担忧[4],各项营养指标甚至在术后6个月仍有下降,持续的营养恶化和供给不足,影响肿瘤的后续治疗,化疗不能如期进行,病人不能耐受高强度的化疗而被迫中断,影响肿瘤的综合治疗效果。根据美国国立综合癌症网络治疗指南,病人接受化疗的最好时机是术后4周左右。有资料表明:在化疗前1周~2周加强营养摄入,不仅增强化疗效果,创造良好的基础条件,同时还能减轻化疗的不良反应[5]。因此有研究指出:对胃肠肿瘤病人其营养支持应该引起临床医护人员的高度重视,并且不应只局限在医院内,更要关注其院外持续的营养支持[4]。
胃肠道肿瘤病人术后胃肠功能恢复即可经口进食,治疗间歇期是补充饮食营养的最佳时期,食物中含有人体所需的各种营养物质,保证饮食丰富多样,平衡摄取不同种类的营养食物,其作用可能超过任何医用营养成分补充剂的作用,关键问题是怎样让食物中的营养为病人所用。发现病人饮食问题,分析原因,是我们本次调查的目的,为采取干预措施,引导病人正确进食,探索经济、安全、可靠的院外营养支持方式提供参考依据。
参考文献:
[1]于康.实用临床营养手册[M].北京:科学出版社,2010:170.
[2]黎介寿.肿瘤营养学的兴起及临床应用[J].肠外与肠内营养,2004,11(1):1-2.
[3]刘戈谷.普外科术后患者饮食遵医情况调查[J].护理学报,2006,13(1):23-24.
[4]金三丽,路潜,马铃.对胃肠道恶性肿瘤患者手术前后营养状况的研究[J].肠外与肠内营养,2013,20(2):89-92.
[5]许炎姝,时红梅.恶性肿瘤化疗患者消化系统反应的饮食护理[J].华夏医学,2002,15(1):58.
(本文编辑孙玉梅)
Survey and analysis of postoperative dietary status of patients with of gastrointestinal cancer
Qin Riqing,Zhang Xin,Deng Licai
(People’s Hospital of the Guangxi Zhuang Autonomous Region,Guangxi 530021 China)
基金项目广西壮族自治区卫生厅自筹经费科研课题,编号:Z 2014618。
作者简介覃日清,主管护师,专科,单位:530021,广西壮族自治区人民医院;张馨、邓丽彩单位:530021,广西壮族自治区人民医院。
中图分类号:R473.73
文献标识码:A
doi:10.3969/j.issn.1009-6493.2016.16.025
文章编号:1009-6493(2016)06A-2001-03
(收稿日期:2015-08-31;修回日期:2016-03-12)
