2型糖尿病患者手术的麻醉管理效果探讨
2016-06-13张耀芹
张耀芹
2型糖尿病患者手术的麻醉管理效果探讨
张耀芹
目的 探讨2型糖尿病患者手术麻醉管理方法及其管理效果。方法 对32例2型糖尿病手术患者资料进行分析,患者术前使用胰岛素泵注,将患者血糖控制在11.1mmol/L,术中使用胰岛素控制患者血糖在12.0mmol/L,采用随机数字方法将患者分为对照组和试验组,各16例。对照组采用全身麻醉,试验组实施硬膜外复合全身麻醉,比较2组切皮时(G0)、切皮后1h(G1)、拔管后(G2)血糖浓度以及患者术中胰岛素使用量、患者麻醉效果(自主呼吸恢复时间、平均睁眼时间、言语应答时间为、定向力回复时间)等。结果 2组患者G0时刻血糖浓度差异无统计学意义;试验组G1时刻血糖浓度为(8.52±3.54)mmoL/L、G2时刻血糖浓度为(8.41±2.54)mmoL/L、胰岛素量为(3.0±2.0)U,显著低于对照组(P<0.05);试验组自主呼吸恢复时间、平均睁眼时间、言语应答时间为、定向力回复时间,显著短于对照组(P<0.05)。结论 对于需要进行手术治疗的2型糖尿病患者围术期合理调整血糖,选择硬膜外复合全身麻醉效果理想,值得推广使用。
2型糖尿病;手术麻醉管理方法;管理效果
糖尿病尤其是2型糖尿病是临床上常见的疾病,且随着人们生活方式的不断提高,其发病率出现上升趋势。根据相关数据结果显示,2008年全球糖尿病发病人数已经达到8亿,且预计到2025年将突破3亿。对于需要手术的2型糖尿病患者麻醉成为其最为棘手的问题,部分患者围术期由于麻醉管理不当,从而增加了心血管疾病发生率,影响患者后续治疗。因此,临床上研究型糖尿病患者手术的麻醉管理方法及其效果具有重要意义[1]。为了探讨2型糖尿病患者手术麻醉管理方法及其管理效果,本研究对32例2型糖尿病手术患者的资料进行分析,报道如下。
1 资料与方法
1.1 一般资料 选取2012年1月~2014年12月江苏省盐城市响水县人民医院收治的32例2型糖尿病手术患者,采用随机数字方法将患者分为对照组和试验组。试验组16例,男11例,女5例,年龄32.5~65.7岁,平均(55.7±3.1)岁,体重指数22.4~38.6kg/m2,平均(31.7±2.1)kg/m2;对照组16例,男9例,女7例,年龄31.4~64.8岁,平均(57.4±1.3)岁,体重指数21.9~38.5kg/m2,平均(30.3±2.7)kg/m2。患者对手术方案、血糖控制及麻醉方法等有知情权。2组患者年龄、体重指数等差异无统计学意义,具有可比性。
1.2 方法 术前对于血糖高于11.1mmol/L患者停止口服降糖药物,患者采用重组胰岛素注射液进行控制,方法如下:在50U胰岛素中加入50mL0.9%NS,并根据患者血糖浓度调整泵注速度,并适当补钾。患者血糖低于11.1mmol/L后方能手术。对于血糖在8.6mmol/L以下患者不进行药物控制血糖[2]。
对照组采用全身麻醉,方法如下:根据患者情况进行麻醉诱导,术中以吸入2.5%~4%七氟烷,同时静脉泵注舒芬太尼维持麻醉。患者术中间断20~30min静脉滴注5~8mg维持肌肉松弛。试验组实施硬膜外麻醉复合全身麻醉,方法如下:患者进行手术室后给予1~2mg咪唑安定,选择T7~11进行硬膜外穿刺,待穿刺成功后给予3~5mL0.375%~0.500%罗哌卡因,观察患者是否出现不良反应,然后对患者进行麻醉诱导,诱导顺序如下:2~4μg/kg舒芬太尼,2~2.5mg/ kg丙泊酚,0.5~0.8mg/kg罗库溴铵,插管成功后向硬膜外注入3~5mL0.375%~0.500%罗哌卡因。术中患者吸入1.0%~2.5%七氟烷。手术过程中动态监测患者血糖,对于血糖较高患者泵注50U混合0.9%NS 50mL胰岛素[3]。
1.3 观察指标 观察2组患者切皮时(G0)、切皮后1h(G1)、拔管后(G2)血糖浓度以及患者术中胰岛素使用量、患者麻醉效果(自主呼吸恢复时间、平均睁眼时间、言语应答时间为、定向力回复时间)等。
1.4 统计学方法 应用SPSS16.0统计软件进行分析。计数资料采用“n(%)”表示,行χ2检验,计量资料用“x±s”表示,行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组不同时刻血糖浓度的变化及胰岛素用量比较2组患者G0时刻血糖浓度差异无统计学意义;试验组G1时刻、G2时刻血糖浓度、胰岛素量显著低于对照组(P<0.05)。见表1。
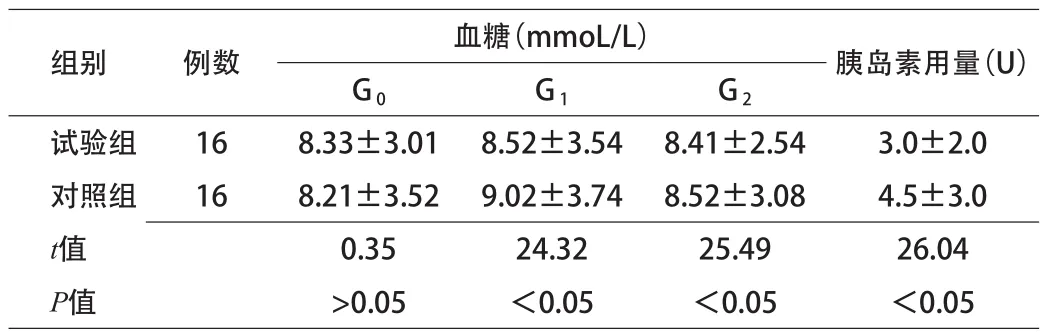
表1 2组不同时刻血糖浓度的变化及胰岛素用量比较(x±s)
2.2 2组麻醉效果比较 试验组自主呼吸恢复时间、平均睁眼时间、言语应答时间为、定向力回复时间显著短于对照组(P<0.05)。见表2。
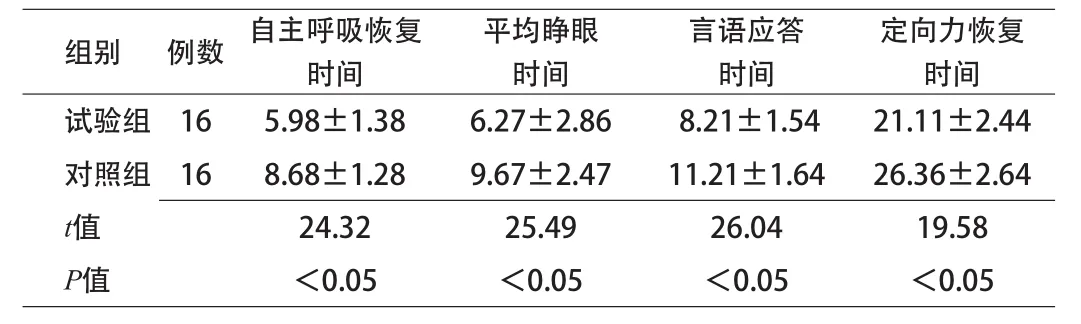
表2 2组麻醉效果比较(x±s,min)
3 讨论
糖尿病是临床上常见的疾病,发病率较高,且随着人们生活节奏加快,其发病率出现上升趋势,部分糖尿病患者需要手术者其有效率能够答道8.1%~95.1%[4]。并且,部分患者手术要求相对较低,术前并没有将血糖控制到择期手术的标准8.6mmoL/ L以下,而是手术过程中放宽血糖浓度范围,且患者手术后血糖浓度均出现下降趋势,胰岛素量也逐渐减少,直到停药[5]。
手术创伤或麻醉等方式容易造成患者儿茶酚胺分泌量得到增加,从而能够有效地促进胰岛素高血糖素的分泌,从而有效促进糖原异生以及肝糖原的分解,从而能够提高血糖升高[6]。目前,临床上普遍认为,全身麻醉手术将进一步增加重胰岛素抵抗[3]。本研究中,2组患者G0时刻血糖浓度差异无统计学意义;试验组G1时刻、G2时刻血糖浓度、胰岛素量显著低于对照组(P<0.05)。相关研究结果显示[7],胰岛素抵抗是受体后葡萄糖利用率发生明显的障碍所引起的,患者手术过程中行硬膜外阻滞则能够降低或缓解胰岛素敏感性,从而减轻代谢紊乱,更加有利于患者血糖的稳定[8];同时,硬膜外麻醉患者流变学参数能够得到下降,血黏度也得到降低,更加有利于患者脏器的血流关注。它能够有效地阻断对患者伤害的刺激,降低了围术期全身麻醉药和阿片类药物的使用剂量,能够有效地缩短患者苏醒时间[9]。本研究中,试验组自主呼吸恢复时间、平均睁眼时间、言语应答时间为、定向力回复时间显著短于对照组(P<0.05)。
综上所述,对于需要进行手术治疗的2型糖尿病患者围术期合理调整血糖,选择硬膜外麻醉复合全身麻醉效果理想,值得推广使用。
[1] 董立国,翁剑峰.胃转流术治疗162例Ⅱ型糖尿病的疗效观察[J].中华临床医师杂志,2012(16):4886-4888.
[2] 程守服,陈刚,吕君尉,等.胆囊结石并糖尿病患者腹腔镜胆囊切除术围手术期及主要并发症的处理[J].腹腔镜外科杂志,2011,16(5):385-386.
[3] 袁亚娟.胆囊结石合并2型糖尿病患者行腹腔镜手术的麻醉[J].河南外科学杂志,2013,19(6):109-111.
[4] 周凡林.68例糖尿病患者围手术期麻醉治疗体会[J].吉林医学,2014,35(6):1170.
[5] 殷税香.两种麻醉方式对糖尿病患者行腹腔镜胆囊切除术术中血糖的影响[J].贵州医药,2010,34(1):36-38.
[6] 程守服,陈刚,吕君尉,等.胆囊结石并糖尿病患者腹腔镜胆囊切除术围手术期及主要并发症的处理[J].腹腔镜外科杂志,2011,16(5):385-386.
[7] 余佩武,罗华星.胃癌微创外科治疗的现状与进展[J].腹腔镜外科杂志,2012,17(5):321-324.
[8] 杨娜,黄昌明,林涛,等.胃癌腹腔镜手术与开腹手术安全性及远期疗效比较的 Meta 分析[J].消化肿瘤杂志,2011,24(3):215-216.
[9] 罗远新,原大江,米秋蓉.糖尿病患者围术期血浆降钙素基因相关肽含量变化的临床研究[J].当代医学,2013,19(10):62-63.
10.3969/j.issn.1009-4393.2016.9.058
江苏 224600 江苏省盐城市响水县人民医院麻醉科 (张耀芹)
