子宫动脉阻断术在腹腔镜子宫肌瘤切除术中的应用
2016-06-13李述剑
李述剑
子宫动脉阻断术在腹腔镜子宫肌瘤切除术中的应用
李述剑
目的 探讨腹腔镜子宫肌瘤切除术中应用子宫动脉阻断术临床效果。方法 选取腹腔镜子宫肌瘤切除术80例,随机分组,各40例。观察组就腹腔镜子宫肌瘤切除术前先行子宫动脉阻断术,对照组单纯行腹腔镜下子宫肌瘤切除术,对2组效果展开对比。结果 2组手术均成功实施,无中转开腹。观察组手术时间、术中出血量均少于对照组,差异有统计学意义(P<0.05)。2组住院时间差异无统计学意义。观察组皮下气肿1例,并发症率为2.5%,术后2d吸收;对照组发热4例,并发症率为10.0%,差异无统计学意义。行3~10个月随访,观察组无复发率发生,对照组复发率为7.5%,2组均无卵巢早衰。结论 针对临床收治的子宫肌瘤病例,先行子宫动脉阻断术后,再行腹腔镜切除术,可缩短操作时间,减少术中出血,防范复发,有较高的安全性,对保障预后意义显著。
子宫动脉阻断术;腹腔镜子宫肌瘤切除术;临床效果
子宫肌瘤切除术为临床妇科常用术式,除可防范女性生育能力丧失外,还使生殖器官完整性得以保留,维持盆腔结构在正常状态[1]。近年来,子宫肌瘤切除术已溶入微创理念,取得了显著成效。但实际操作过程中,存在出血量多的问题,对术野造成影响,使手术时间明显延长,术前先对子宫动脉阻断,可有效将上述难题解决,应用效果显著。本研究探讨腹腔镜子宫肌瘤切除术中应用子宫动脉阻断术临床效果,现报道如下。
1 资料与方法
1.1 一般资料 选取绵竹市土门镇卫生院妇科2013年5月~2015年5月收治的腹腔镜子宫肌瘤切除术80例,随机分为观察组和对照组,各40例。观察组34~59岁,平均(36.4±2.4)岁,肌瘤多发16例,单发24例,直径经检测平均(6.5±1.6)cm;浆膜下阔韧带及带蒂肌瘤10例,壁间浆膜下肌瘤30例。对照组35~60岁,平均(36.8±2.3)岁,肌瘤多发17例,单发23例,直径经检测平均(6.6±1.3)cm;浆膜下阔韧带及带蒂肌瘤11例,壁间浆膜下肌瘤29例。组间基线资料差异无统计学意义,具有可比性。
1.2 纳入标准 术前均分段诊刮、B超检查,将子宫内膜病变排除;均具切除子宫肌瘤指征;月经量较多者,予以宫腔镜检查,以对黏膜下肌瘤排除。患者可对全身麻醉下腹腔镜手术耐受,无内外科严重合并症。
1.3 手术方法 协助患者取膀胱截石位,手术均在气管插管全身麻醉下实施,全身麻醉成功后,行CO2气腹建立,维持压力在12mmHg,腹腔镜在脐上缘置入,于右(5mm)、左(5mm、 10mm)下腹分别取操作孔,将器械置入,取尿管留置,经阴道行举宫操作,取头低足高位,完成后续手术。
1.3.1 对照组 针对浆膜下及壁间肌瘤:取缩宫素20U宫壁注射,将肌瘤包膜用单极电钩梭行打开,肌瘤用大抓钳钳夹向外牵引,实施钝性分离操作,至3/4处。用双极电凝完成创面活动性出血止血操作,用强生0号可吸收线对瘤腔缝合。双极电凝带蒂浆膜下肌瘤蒂部。针对阔韧带肌瘤,将阔韧带打开,对肌瘤分离至子宫旁,蒂部用双极电凝。
1.3.2 观察组 本组病例先行子宫动脉阻断术,用电钩在子宫峡部稍上方将阔韧带前叶打开,对子宫动脉上支钝性分离,有子宫动脉博动情况,近子宫旁,对子宫动脉上行支钛夹夹闭。用单极电钩将肌瘤包膜梭行打开,用大抓钳子对肌瘤钳夹向外牵引,实施钝性分离操作,至3/4处,肌瘤用电动粉碎器旋切,呈条状后完成取出操作,后对基底部剥离,瘤腔用强生0号可吸收线缝合。
1.4 观察指标 记录2组操作用时、术中具体出血量、住院时间、并发症发生率。
1.5 统计学方法 应用SPSS13.0统计软件进行数据处理。计量资料用“x±s”表示,组间比较采用t检验,计数资料比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 手术情况 2组手术均成功实施,无中转开腹。观察组手术时间、术中出血量均少于对照组,差异有统计学意义(P<0.05)。2组住院时间差异无统计学意义。观察组皮下气肿1例,并发症率为2.5%,术后2d吸收;对照组发热4例,并发症率为10%,差异无统计学意义(χ2=1.920,P>0.05)。见表1。
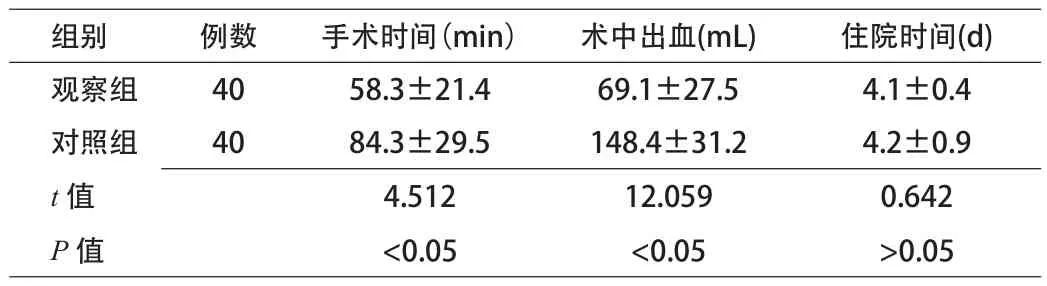
表1 2组手术情况比较 (x±s)
2.2 随访情况 行3~10个月随访,观察组无复发率发生,对照组复发率为7.5%,2组均无卵巢早衰。
3 讨论
腹腔镜子宫肌瘤切除术与开腹手术有相同的适应证,具体包括:(1)疼痛、出血明显,或因肌瘤存在而引发压迫症状;(2)习惯性流产;(3)不孕症;(4)子宫大于孕12周。同时,对其禁忌证予以概括,具体包括:(1)子宫腺肌病或弥漫性子宫肌瘤;(2)黏膜下肌瘤向宫腔煅入>50%;(3)肌瘤直径>10cm。本术式属Ⅳ类手术,要求医师有娴熟的镜下缝合技术,特别是在处理较深、较大的肌瘤时,术者需具备快速缝合技术及较高的止血技巧[2]。故对适应证把握时,需依据自身技术,合理选择病例,以防出血量增多,手术时间延长,无法达到微创目的。
分析子宫动脉阻断术在腹腔镜子宫肌瘤切除术中的应用理论依据,介入治疗学显示,应用子宫动脉栓塞术,可对妇科及产科大出血有效控制,盆腔内脏器官有较丰富的吻合支,对一支供血动脉栓塞后,侧支循环血供可较快建立[3]。子宫动脉经阔韧带底部直接至峡部,属髂内动脉脏支,按宫颈支及宫体支划分,宫体支沿子宫侧缘,向宫底迂曲上升,对卵巢及输卵管提供营养,与卵巢动脉吻合。宫颈支对阴道上1/3及宫颈提供营养,与阴道动脉吻合,故将子宫动脉阻断后,仍有盆腔小血管及阴道、卵巢动脉侧支循环建立,保证子宫获得充足血供。子宫肌瘤的血供以双侧子宫动脉为来源,将子宫动脉阻断,即可对肌瘤的血供阻断,促残存的小肌瘤因缺血而萎缩、坏死,最终吸收,术后复发率明显降低。
腹腔镜子宫动脉阻断有较高的操作要求,寻找子宫动脉、缝合子宫切口为术中需应对的难点。术者首先需具扎实的盆腔解剖结构知识和腹腔镜缝合技术,尤其是位置较深或相对较大的壁间肌瘤,瘤腔缝合及术中止血是确保手术成功实施的关键。有学者[4]选取子宫肌瘤患者63例,分析其在腹腔镜手术中应用子宫动脉阻断术的效果,相较常规对照组,手术时间明显缩短,出血量明显减少。本研究结果显示,观察组手术时间、术中出血量明显少于对照组,提示阻断子宫动脉后,可使子宫切口最大程度减少,进而减少术中出血量,获得清晰的术野,使反复冲洗及吸血率降低,最大程度缩短手术操作时间。
子宫肌瘤本身即可对生育功能造成影响,不孕症中50%的患者实施肌瘤切除术后,可达妊娠目的。子宫切除术后,存在潜在的妊娠子宫破裂风险,需避孕2年,适当放宽分娩时选择剖宫产的指征,阻断子宫动脉后,有无将子宫破裂率增加,需展开更为深入的研究。实施子宫动脉阻断后,对妊娠、卵巢功能的影响同样是相关部门研究的重点。血清卵泡刺激素(FSH)、雌激素(E2)、窦卵泡数等为常用对卵巢功能反映的指标。黄蕾等选取子宫肌瘤行腹腔镜手术的病例,先行子宫动脉阻断术,对术前及术后3、6个月患者血基础性激素检测,发现相较术前,术后黄体生成素(LH)、E2、FSH变化并不明显,表明行子宫动脉阻断操作,影响卵巢功能的情况具可逆性、短期性[5]。分析原因,是卵巢有子宫动脉卵巢支及卵巢动脉分布,卵巢血供以腹主动脉发出的卵巢动脉为主要来源,阻断子宫动脉卵巢支后,卵巢可对侧支循环较快建立[6]。在解剖上对子宫动脉阻断,有来自盆腔小血管、卵巢动脉分支、阴道动脉的侧支循环建立,未对子宫血供造成影响。易凤梅等报道示[7-8],相较开腹手术,在术后妊娠率方面,子宫肌瘤切除术与其一致,可高达70%,但应用腹腔镜对子宫动脉结扎后,对妊娠影响报道尚少。
综上,针对临床收治的子宫肌瘤病例,先行子宫动脉阻断术后,再行腹腔镜切除术,可缩短操作时间,减少术中出血,防范复发,有较高的安全性,对保障预后意义显著。
[1] 李兴媚,车立群,关郁,等.腹腔镜子宫肌瘤切除术与开腹子宫肌瘤切除术临床效果比较[J].中国妇幼保健,2015,30(21):3720-3722.
[2] 甄小文,吴绮霞,冯满欢,等.腹腔镜子宫肌瘤切除术中先行子宫动脉阻断治疗子宫肌瘤的临床体会[J].腹腔镜外科杂志,2011,16(5):333-336.
[3] 姚坤凤.子宫动脉阻断术在腹腔镜子宫肌瘤切除术中的应用价值分析[J].中国医药科学,2014,4(3):68-70.
[4] 梁菁苹,王新玲.子宫动脉阻断术联合红金消结片在腹腔镜子宫肌瘤切除术中的疗效观察[J].陕西中医,2015,36(5):572-575.
[5] 姜永红.子宫动脉阻断在腹腔镜子宫肌瘤切除术中的应用效果及其对卵巢功能的影响[J].慢性病学杂志,2014,15(8):629-630.
[6] 李海艳.子宫动脉阻断术及缩宫素在腹腔镜下子宫肌瘤剔除术中的应用[J].中国妇幼保健.2013,28(22):3693-3694.
[7] 易凤梅,杨春燕.腹腔镜子宫肌瘤剔除术联合子宫动脉阻断术治疗子宫肌瘤临床分析[J].中国医药.2012,7(2):213-214.
[8] 陈滢,王晶,童明.腹腔镜子宫动脉阻断术在子宫瘢痕妊娠手术中的应用[J].海南医学.2013,24(11):1599-1601.
Objective To investigate the clinical effect of uterine artery occlusion during laparoscopic hysterectomy. Methods 80 cases of laparoscopic resection of uterine fi broids, were randomly assigned to laparoscopic hysterectomy (observation group, n=40) and simple laparoscopic hysterectomy (control group, n=40) effect. Results The two groups were successfully implemented, no conversion to open surgery. The amount of bleeding in the observation group was less than that of the control group, the difference was statistically significant (P<0.05). There was no signifi cant difference between the two groups (P>0.05). The observation group 1 case of subcutaneous emphysema, the complication rate was 2.5%, postoperative 2D absorption; control group fever in 4 cases. The complication rate was 10%, the difference was not signifi cant. For 3-10 months of follow-up, the observation group recurrence rate, recurrence rate of control group was 7.5%, two groups of premature ovarian failure. Conclusion In the clinical treatment of uterine fi broids, uterine artery occlusion, and then laparoscopic resection, can shorten the operation time, reduce intraoperative bleeding, prevent recurrence, have a higher security, to protect the prognosis signifi cance.
Uterine artery occlusion; Laparoscopic hysterectomy; Clinical effect
10.3969/j.issn.1009-4393.2016.9.038
四川 618217 绵竹市土门镇卫生院 (李述剑)
