创伤性肝破裂59例手术治疗效果及预后分析
2016-06-03云南省迪庆州德钦县人民医院外科德钦674400和学光
云南省迪庆州德钦县人民医院外科(德钦674400) 和学光
创伤性肝破裂59例手术治疗效果及预后分析
云南省迪庆州德钦县人民医院外科(德钦674400)和学光
摘要目的:探讨手术治疗创伤性肝破裂的临床效果及预后影响因素。方法:对59例创伤性肝破裂患者进行手术治疗,并分析患者手术时间、术中出血量、恢复饮食时间、住院时间、并发症发生率及肝脏损伤分级对预后的影响。结果:治愈55例,治愈率为 93.22%,死亡4例,均是肝脏损伤分级高的患者。患者手术时间、住院时间、恢复饮食时间、出血量、并发症发生率与肝脏损伤分级有显著性关系(P<0.05);患者出血量、接受救治时间、肝破裂损伤级别是引发并发症的高危因素(P<0.05)。结论:创伤性肝破裂病情危急,选择正确的急诊手术方法快速实施手术是治疗成功的关键,能够有效降低手术时间短,并发症少,预后好,病死率低。
主题词肝破裂/外科学创伤和损伤预后
随着建筑业及交通的发展,事故引发的创伤性肝破裂患者逐年增长。由于肝脏血运丰富,易发生胆汁泄漏或腹腔内出血,发生失血性休克,最终导致严重的胆汁性腹膜炎和继发感染,病情严重,处理难度较大。该病死亡率约为15%,合并其他脏器损伤时则达到70%的死亡率。在创伤性肝破裂患者的治疗中,急诊手术一直是肝脏损伤的血流动力学受损患者的标准治疗方法[1],手术成功率比较高。本研究分析了手术治疗创伤性肝破裂患者的临床疗效及预后,现分析报告如下。
资料与方法
1一般资料我院于2012年1月至2015年1月收治创伤性肝破裂患者59例,其中男47例, 女12 例,年龄15~74岁,平均36.65±17.38岁。均经腹部超声确认肝脏破裂且外伤后急诊入院急症科。受伤时间:18min至12h。所有患者行B超或CT等影像学确诊后,均有不同程度的肝脏破裂伤及腹腔积液,并发失血性休克或凝血功能障碍。受伤原因:高空坠落伤10例,车祸伤35例,挤压伤2例,打击伤3例,利器伤7例,滑倒跌伤2例。受伤部位:单纯肝左叶伤16例,单纯肝右叶伤32例,左右叶同时受伤11例。受伤类型:开放性创伤18例,闭合性创伤41例。并发症:肋骨骨折25例,脊柱及骨盆骨折13例,四肢骨折3例,血气胸、湿肺17例,肾挫伤11例,颅脑损伤5例,脾破裂5例,胸部外伤12例,胃肠破裂9例。肝损伤参照AAST法将患者肝损伤程度分级[2]:Ⅱ级14例,Ⅲ级19例, Ⅳ级15例,Ⅴ级8例,Ⅵ级3例。
2治疗方法
2.1术前准备:监测心率、血压等生命体征,血液动力学是否稳定,心电监护,必要时吸氧,给予气管插管,保持呼吸畅通,禁食、胃肠减压,留置导尿。加强护理,防止腹部用力增大腹压产生的腹腔突发大出血,防止下肢静脉血栓褥疮和的生成。
2.2体液复苏: 由于下腔静脉损伤可能影响血液回流,取上腔静脉建立至少两条有效通道,同时迅速给予补液以保证重要脏器血供,补充血容量,同时进行止血,应用抗生素预防感染。若影像学显示腹腔出血增多、肝脏病变扩大、腹膜炎加重或者发现有其他腹部脏器合并伤,循环不稳定,脉搏增快,血压下降,提示有腹腔内血管损伤,马上实施手术。
2.3手术方法[3]:局麻后将5FCobra导管置于腹腔干动脉穿刺,造影确定肝动脉损伤的程度及部位。经上腹部正中切口或胸腹联合切口,进一步暴露肝的膈面或后面,行剖腹探查,填塞压迫出血点,切断肝圆韧带和镰状韧带,阻止肝十二指肠韧带,控制出血,清除腹腔内的积血,快速处理肝脏创面。直接对肝脏浅表的断裂血管进行修补、钳夹、结扎或缝合。穿透性肝脏损伤扩大伤口,结扎破裂的血管或胆管。不规则性切除、切除失活的坏死碎片和肝组织、规则性切除或肝段切除。选择左或右损伤的肝动脉进行结扎,或用纱布填塞于广泛肝实质肝破裂处与膈顶之间,术后10 d左右取出,或用两张Mesh网缝合包裹破裂的肝脏,肝右叶的包裹术为将胆囊切除。若创面出血不止,沿肝脏两缘垂直褥式缝合,在伤口的内部填充带蒂大网膜。腔静脉、门静脉和肝静脉损伤后易并发空气栓塞,阻断入肝血流或全肝血流,缝合修补肝静脉或下腔静脉上的裂口。术后留置多孔橡胶管将渗出的血液和胆汁引流。术中仔细探查其他脏器,处理合并伤,严密监测生命体征和引流管情况。
2.4手术原则[4]:手术根据避重就轻原则,尽量采取缝合修补不做肝切除,尽量肝部分切除不做肝叶切除;填塞物首选带蒂大网膜;用肝动脉结扎针对不能耐受肝切除及缝合困难者;避免损害胆囊及健侧肝脏选择左或右肝动脉。对于1~2级肝破裂,采用单纯缝合止血即可;对于Ⅲ级肝破裂,部分可行清创缝合,结扎破损的血管胆管达到止血、防止形成血肿或胆瘘,填入一带蒂的大网膜或明胶海绵,肝创VI以褥式缝合,缝合时切忌遗留死腔。肝实质损伤严重,充分暴露对肝断面所有管道断端进行结扎,行清创性肝切除,喷涂生物蛋白胶进行止血,肝静脉、门静脉损伤行静脉修补。应用填压能够快速有效止血,稳定血流动力,减少或阻止死亡三联征的发生。行胆总管切开避免胆道压力过高,T管引流减压。手术结果要达到确切止血,彻底清创,清除肝脏失活组织,保护未受损的肝实质和维持肝脏功能完整,快速、彻底、有效的缝合修复, 胆管结扎消除胆汁溢漏,建立腹腔通畅引流,同时治疗合并伤[5]。
2.5手术方式:清创性肝脏切除术、大血管缝合修补术8例,肝固有动脉结扎术10例,压迫止血加修补缝合术9例,清创性肝切除术9例,单纯肝缝合修补术18例,结扎胆管、肝血管加缝合修补术5例。
3观察指标观察所有患者的平均手术时间、出血量、恢复饮食时间、住院时间、抢救成功率等情况。比较肠粘连、肺部感染等并发症发生率与AAST肝脏损伤分级关系。
4统计学处理所有数据采用SPSS13.0统计学软件进行分析,计数资料比较采用χ2检验,计量资料比较采用t检验,以P<0.05为有显著性差异,P<0.01 为有极显著性差异。
结果
1肝脏损伤不同分级患者术中、术后情况比较见表1。患者手术时间、出血量、恢复饮食时间、住院时间与AAST肝脏损伤分级显著相关(P<0.05)。
2肝脏损伤不同分级患者的临床疗效比较见表2。术后并发症20例,占33.89%;主要为肠粘连(9例)和肺部感染(11例)。并发症发生率、治疗成功率、病死率与AAST肝脏损伤分级显著相关(P<0.05)。
3患者预后相关因素分析见表3。患者治愈55例,治愈成功率为 93.22%;死亡4例均是肝脏损伤分级高的患者,为不受控制的出血性休克和危重伤;患者肝破裂损伤级别、出血量、接受手术治疗时间是引发并发症的高危因素(P<0.05)。

表1 肝脏损伤不同分级患者术中、

表2 肝脏损伤不同分级患者的临床疗效比较[n(%)]
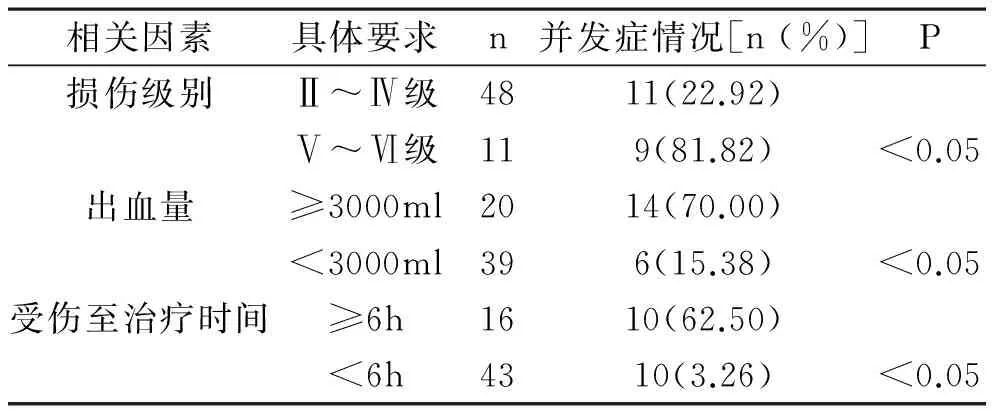
表3 患者预后相关因素分析
讨论
创伤性肝破裂是临床常见的急腹症,发病急,病情复杂,并发症高,预后差,病死率高。及时治疗是提升临床治疗质量,减少病死率的关键因素。随着医学科技的迅速发展,肝脏损伤的诊断和治疗有了巨大的进步。开放性肝脏破裂者结合其受伤区域进行综合判断。闭合性损伤无法结合体征判断损伤情况,应进行腹腔穿刺获得准确的数据及资料。只要肝脏损伤患者的血流动力学稳定,采取非手术治疗可以不考虑肝脏的损伤分级,非手术治疗是安全有效的,总体非手术成功率约为88.2%。钝性肝脏损伤且血流动力学稳定的治疗标准为非手术治疗[6]。
当今根据肝脏损伤的分级来进行手术治疗,I~Ⅲ级趋向于保守治疗,Ⅳ~Ⅵ级肝脏损伤患者进行手术治疗,患者非手术治疗中转手术治疗的患者的肝脏损伤级别都较高,或者同时合并腹内多个器官损伤。剖腹探查术的适应证为患者的血流动力学不稳定、腹腔内进行性和活动性大出血、腹腔内其他脏器合并损伤、肝脏Ⅳ~Ⅵ级损伤,保守治疗的病死率则高达52%。必须及早手术治疗,才能有效地降低病死率。入院时处于休克状态,初期补液无反应常提示存在致命性损伤,应紧急行左侧开胸后,将降主动脉阻断,或者采用胸主动脉气囊阻断,进行复苏,快速输入2L林格氏液后休克没改善,应迅速手术[2]。
在进行急诊剖腹探查术时,手术方式要快捷、简便,能够进一步控制病情恶化,先行处理损伤的威胁生命的重要脏器,控制住出血和肠瘘,纠正低温、酸中毒和创伤性凝血病,使患者的生理状态恢复正常,然后到手术室进行再次的完整分期手术,即损伤控制手术,不盲目扩大手术范围,或者先采用简单手术控制出血等损伤,即患者在伤后至出现三联征之前的“黄金一小时”,以最为简单的方法、最快的速度控制出血、处理创伤、关闭腹腔、结束手术,能够缓解病情,赢得时间纠正三联征[7]。肝切除术包括肝段清创术、不规则性切除、切除失活的肝组织、肝叶部分切除,再进行填塞止血、修补等手术。如果患者血流动力学稳定,但是CT检查发现腹腔积液增加时,可以利用腹腔镜手术,吸引、引流、修补肝脏损伤表面组织。
手术治疗创伤性肝破裂的最终目的是成功救治病人,选择最佳手术治疗方式能够在最短时间内降低患者出血,为抢救成功提供强有力的支持。其手术时间、住院时间、恢复饮食时间能够明显缩短,止血迅速有效,操作简便、安全,不加重原发病,对正常肝组织功能影响小,术后恢复快。本研究采用的5种手术治疗方式中单纯肝缝和修补术18例,清创性肝切除术9例,肝周围固有动脉结扎术10例,压迫止血加修补缝合术9例,胆管、肝血管结扎加缝合修补术5例,肝脏切除术并大血管缝合修补术8例,手术治疗59例创伤性肝破裂患者,55例治愈,4例死亡,治疗成功率为93.22%,4例患者死亡的主要原因为失血性休克及严重合并伤。患者平均手术时间、出血量、恢复饮食时间、住院时间与AAST肝脏损伤分级有显著关系。术后并并发症发生率、治疗成功率、病死率与AAST肝脏损伤分级有显著关系。肝破裂伤后在1 h内及时抢救处理具有极其重要的意义,称为黄金一小时,死亡的风险随着腹内出血的时间的延长而增加,每延长3 min就增加l%[8]。伤后及时的救治尤为重要,并且给足量抗生素、尽早使用,以预防伤口感染。外伤性肝破裂的预后影响因素较多,肝破裂术后并发症较多,本研究中并发症发生率为33.89%,患者肝破裂损伤级别、出血量、受伤至接受手术治疗时间是引发并发症的高危因素。研究认为:损伤程度越严重、出血量越大,并发
症和死亡的几率也就越大。
总之,治疗外伤性肝破裂的患者,全面考虑肝脏损伤程度、损伤部位、损伤原因等,选择科学合理的手术方式,争分夺秒进行手术,提高治愈率,降低病死率。
参考文献
[1] 金平,李子龙,杨建科,等.创伤性肝破裂的非手术和手术处理[J].中华急诊医学杂志,2012,21(3):320-322.
[2] 杨科.肝破裂救治体会[J].中国现代药物应用,2014,8(18):27-28.
[3] 管建国,吴本传,王刚,等.创伤性肝破裂52 例治疗体会[J].基层医学论坛,2012,16(25):3288-3289.
[4] 武枫.创伤性肝破裂104例诊治分析[J].中国实用医刊,2014,41(4):88-89.
[5] 魏锋,沈苑,孙鑫荣.27例高龄创伤性肝破裂患者的诊治分析[J].浙江中医药大学学报,2012,36(2):150-152.
[6] 熊明涛.肝脏外伤 102 例诊治体会[J].医学信息,2013,26(7):383-385.
[7] 张新文.损伤控制性手术治疗严重创伤性肝破裂80例效果观察[J].中国基层医药,2013,20(11):1710-1711.
[8] 严生基,赵新建,刘兵元,等.经导管动脉内栓塞术与手术治疗外伤性肝破裂疗效对比分析[J].临床和实验医学杂志,2012,11(19):1541-1543.
(收稿:2015-05-20)
【中图分类号】R657.32
【文献标识码】A
doi:10.3969/j.issn.1000-7377.2016.01.027
