慢性乙型肝炎及乙型肝炎后肝硬化患者胆囊病变B型超声检查分析*
2016-05-27刘玉芹
刘玉芹
(迁西县人民医院, 河北 唐山 064300)
慢性乙型肝炎及乙型肝炎后肝硬化患者胆囊病变B型超声检查分析*
刘玉芹
(迁西县人民医院, 河北 唐山064300)
[摘要]目的: 探讨慢性乙型肝炎和乙型肝炎后肝硬化患者胆囊B型超声的特点。方法: 采用SSA-340A彩色多普勒超声诊断仪,以20例慢性乙型肝炎及20例慢性乙型肝炎后肝硬化患者为观察组,观察患者胆囊壁形态、胆囊内透声、胆总管内径,并设同期健康体检者20例对照组对比分析。结果: 观察组胆囊壁厚度值高于对照组(P<0.05),慢性乙型肝炎、乙型肝炎后肝硬化患者间比较差异无统计学意义(P>0.05);观察组胆总管内径与对照组比较差异无统计学意义(P>0.05);观察组胆囊异常检出率慢性乙型肝炎为55.0%,乙型肝炎后肝硬化为95.0%,明显高于对照组的25.0%(P<0.05)。结论: B超检查可发现慢性乙型肝炎及慢性乙型肝炎后肝硬化患者胆囊病变。
[关键词]乙型肝炎; 慢性肝炎; 重型乙型肝炎; 乙型肝炎后肝硬化; 胆囊; B型超声
慢性乙型肝炎是乙型肝炎病毒(HBV)传染所引起,主要以血液、体液等为传播途径,临床以急性、慢性迁延性、病毒携带等状态存在于人体内,治疗不及时可导致肝硬化,甚至发生肝癌[1]。慢性乙型肝炎及乙型肝炎后肝硬化患者常合并胆囊异常,对这类患者胆囊进行检查,可为肝脏病变程度的判断提供参考价值[2]。B超检查有快捷、无创、直观、可多次重复等优点,为慢性肝炎的诊治、病情监测方面能提供重要参考依据[3],本研究对肝炎和乙型肝炎后肝硬化患者胆囊B超声图像进行分析,探讨两者之间关系。
1临床资料
1.1一般资料
2013年4月~2015年4月收治的乙型肝炎及乙型肝炎后肝硬化患者40例患者为观察组,其中慢性乙型肝炎、乙型肝炎后肝硬化各20例,男22例,女18例;25~62岁,平均(45.8±12.5)岁;病程2.5~21年,平均(10.9±7.5)年;所有患者均符合《病毒性肝炎防治方案》[4]中相关诊断标准。同时选取同期健康体检者20例作为对照组,其中男13例,女7例;25~60岁,平均(45.5±12.7)岁。两组对象均无其他脏器严重疾病,性别、年龄等资料比较差异无统计学意义(P>0.05)。
1.2方法
所有受试者于检查前1天晚上禁食、禁水8~12 h,采用SSA-340A型彩色多普勒超声诊断仪,探头频率为3.5 MHz。常规采取卧位多方向进行胆囊壁形态、胆囊内透声、胆总管内径等扫描。
1.3统计学方法
2结果
2.1胆总管内径和胆囊壁厚度
胆囊壁厚度观察显示,观察组与对照组比较差异有统计学意义(P<0.05),慢性乙型肝炎、乙型肝炎后肝硬化患者间比较差异无统计学意义(P>0.05);胆总管内径观察显示,观察组与对照组比较差异无统计学意义(P>0.05)。见表1。
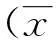
表1 两组被检者胆总管内径及
(1)与对照组比较,P<0.05
2.2胆囊异常
胆囊异常检出率,慢性乙型肝炎为55.0%,乙型肝炎后肝硬化为95.0%,明显高于对照组的25.0%,差异具有统计学意义(P<0.05),见表2。
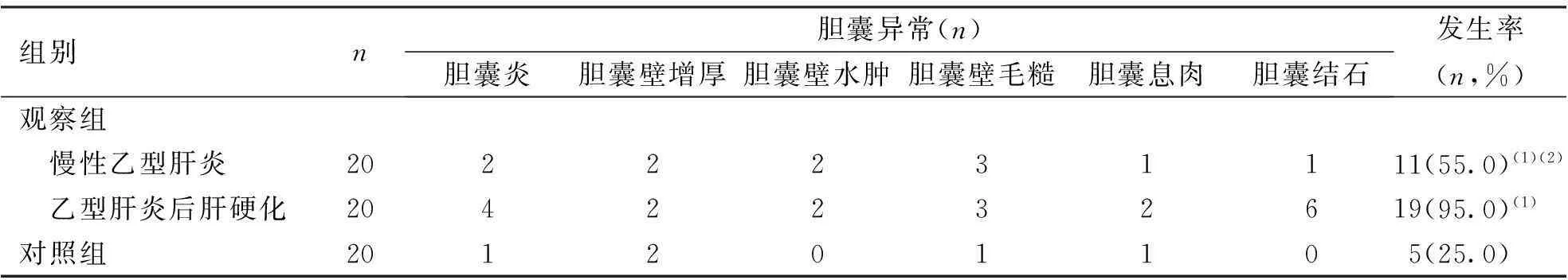
表2 两组被检者B超下胆囊异常
(1)与对照组比较,P<0.05;(1)与乙型肝炎后肝硬化比较,P<0.05
3讨论
胆囊炎是细菌性感染或化学性刺激引起的胆囊性病变,为胆囊的常见病,B超表现为胆囊壁增厚、毛糙、水肿呈双边影等,慢性肝炎、肝硬化常并发胆囊疾病。慢性乙型肝炎可累及肝脏及全身其它脏器,由于其与肝脏相邻,为胆汁的贮存所,所以并发胆囊疾病临床较常见[5]。乙型肝炎、肝炎后肝硬化并发胆囊疾病的发病机制尚不完全明确,认为与以下原因相关[5-7]:(1)HBV的复制,HBV属泛酸性病毒,除可侵犯肝脏外,还可以侵犯肝以外器官,原位杂交技术检查胆管上皮细胞发现肝炎病毒基因,说明HBV可在胆道上皮细胞中复制;(2)胆红素障碍[8],肝细胞受损后引发胆红素代谢障碍,长期刺激胆囊导致胆囊壁充血水肿;(3)抗原复合物作用,HBV在抗原复合物的作用下沉积于胆囊黏膜引起胆囊炎症;(4)HBV感染后未及时治疗,HBV感染后若不及时治疗,易引起炎症活性增加和纤维化形成,导致肝脏合并白蛋白水平下降,使胶体渗透压下降,导致血管外液增加、胆囊水肿;(5)门静脉高压,使胆囊静脉压增高,淋巴液回流受阻,水钠潴留而引起胆囊水肿[9]。有研究发现,胆囊病变及程度与肝脏损伤有关,胆囊损伤程度以乙型肝炎后肝硬化最为高,其次为慢性乙型肝炎[10]。本研究显示,慢性乙型肝炎乙型肝炎后肝硬化胆囊异常检出率明显高于对照组(P<0.05);随着病程加重,胆囊异常率呈现增加趋势,本组乙型肝炎后肝硬化胆囊异常率明显高于慢性乙型肝炎患者(P<0.05),说明肝病合并胆囊病变是乙型肝炎和乙型肝炎后肝硬化重要的临床特征,随肝实质损伤程度的加重,胆囊病变的检出率也明显增加,提示胆囊损伤程度的变化与肝实质损伤关系密切[11]。本研究胆囊壁厚度观察组明显增厚,与对照组比较差异显著(P<0.05),而胆总管内径比较无统计学意义(P>0.05),说明乙型肝炎与乙型肝炎后肝硬化引起的胆囊病变以胆囊为主,不会累及胆总管。
发生肝病后,门静脉压增高,导致胆道及胆囊静脉曲张、淤血,胆囊壁出现增厚现象,胆囊排空障碍,所以易发生胆结石;肝病后,胆盐生成减少,生成颗粒沉淀,在黏液物质作用下易形成结石;肝细胞受损后,减少胆汁酸的生成,胆固醇浓度升高,胆汁浓缩,析出胆固醇结晶而形成结石[12-13]。肝硬化后,胆红素代谢发生障碍,总胆酸浓度降低,相应降低了胆红素的处理能力,肝脏聚集非结合胆红素相应增多,致高胆红素血症,胆红素排出不畅而沉积于胆道内,加上胆道感染及上皮细胞脱落,更容易引发胆结石的形成[14]。本研究观察组中随着肝脏损伤程度的加重,出现胆结石的机率增加,以乙型肝炎后肝硬化为突出,与对照组比较差异显著。
本研究慢性乙型肝炎胆囊异常检出率为55.0%,乙型肝炎后肝硬化为95.0%,明显高于健康体检对照组的25.0%,说明肝脏疾病患者多继发胆囊的改变,随着肝脏疾病的改变,B超下胆囊异常显像也会更明显[12,15]。总之,胆囊异常改变与肝脏病变的程度相关,临床重视乙型肝炎、乙型肝炎后肝硬化患者胆囊B超下的变化,有利于协助肝脏病变程度的判断,为临床肝病的诊治提供参考依据。
4参考文献
[1] 张永乐. 慢性乙型肝炎抗病毒治疗新进展[J].医学研究杂志, 2011(12):19-20.
[2] 周晓晖.67例慢性乙型肝炎及乙肝后肝硬化患者胆囊病变的B超检查分析[J].中国医学创新, 2013(14):89-90.
[3] 施海群. 慢性乙型肝炎患者的临床B超检查表现分析[J].中国医学工程, 2014(10):83-84.
[4] 中华医学会传染病与寄生虫病学分会、肝病学分会.病毒性肝炎防治方案[J].中华肝脏病杂志, 2000(6):324-329.
[5] 陈新燕,门永忠,吴永娟. 慢性乙型肝炎与肝硬化患者胆囊病变的B超分析[J].中华医院感染学杂志, 2015(5):1103-1105.
[6] 阳晖. 肝硬化和肝炎患者胆囊B超改变的观察与探讨[J].现代医药卫生, 2014(14):2165-2166.
[7] 胡智文.慢性乙型肝炎及乙型肝炎后肝硬化患者胆囊病变的B超检查分析[J].中国民族民间医药, 2010(21):149-150.
[8] 丁志敏,徐金锋,吴瑛,等. 超声监测重型肝炎患者肝内胆管回声变化的临床意义[J].中华医学超声杂志, 2012(7):627-629.
[9] 王丹,张国辉,丁龙垲,等. 彩色多普勒超声对肝硬化与胆囊病变关系的探讨[J].中国超声诊断杂志, 2011(5):388-389.
[10]吴秀艳,刘倚河,刘舜辉,等. 超声动态检查对急性重型肝炎病情及预后估测的临床意义[J].临床军医杂志, 2011(4):638-640.
[11]尚晓斌. 彩色多普勒超声半定量评分对早期慢性乙型病毒性肝炎肝硬化的诊断价值[J].临床医学, 2014(1):85-86.
[12]汤绍辉,黄秋燕,周金梅,等. 乙型肝炎病毒相关慢性肝病合并胆囊结石的危险因素分析[J].军事杂志, 2014(6):485-488.
[13]冯青青.乙型肝炎后肝硬化患者胆结石形成的机制探讨[J].东南国防医药, 2011(11):217-218.
[14]陈刚.23例肝硬化合并胆囊结石手术治疗的临床分析 [J]. 重庆医学, 2010(12):1580-1581.
[15]潘电享,叶青.慢性肝炎、肝硬化患者胆囊超声检查结果分析[J]. 2012(1):119-120.
(2015-12-26收稿,2016-02-18修回)
中文编辑: 刘平; 英文编辑: 刘华
Analysis of B-type Ultrasonic Examination of Gallbladder Lesions in Patients with Hepatitis and Cirrhosis
LIU Yuqin
(QianxiCountyPeople'sHospital,Tangshan064300,Hebei,China)
[Abstract]Objective: To investigate the characteristics of B-type ultrasonic in patients with chronic hepatitis B and liver cirrhosis. Methods: SSA-340A color Doppler ultrasonic diagnostic apparatus was adopted to observe gallbladder wall morphology, gallbladder through sound, diameter of the common bile duct and scanning of 40 cases of patients with chronic hepatitis B and liver cirrhosis. Meanwhile, 20 cases of healthy controls were set up at the same period for comparison. Results: The differences in thickness of gallbladder wall between observation group and control group were statistically significant (P<0.05), but not statistically significant between patients with chronic hepatitis B and liver cirrhosis (P>0.05); The differences in common bile duct diameter between observation group and control group were not statistically significant (P>0.05). In observation group, detection rate of chronic hepatitis B resulted from abnormal gallbladder was 55.0%, and detection rate of liver cirrhosis was 95.0%, which were significantly higher than their counterparts in control group (25.0%,P<0.05). Conclusion: Type-B ultrasonic inspection can play an important role in diagnosing chronic hepatitis B and liver cirrhosis through gallbladder lesions.
[Key words]hepatitis B; chronic hepatitis; severe; posthepatitis B cirrhosis; gallbladder; Type-B ultrasound
[中图分类号]R512.62
[文献标识码]A
[文章编号]1000-2707(2016)04-0471-03
*[基金项目]唐山市科技计划项目(13130285a)
网络出版时间:2016-04-20网络出版地址:http://www.cnki.net/kcms/detail/52.5012.R.20160420.1859.062.html
