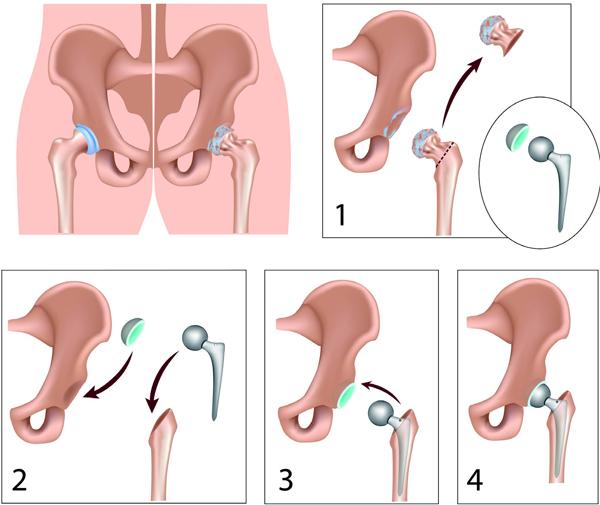
人工髋关节置换术的康复评估与运动疗法
2016-05-14雷红
雷红

中国已成为世界上老年人口最多的国家之一,60岁以上的老年人数量约为1.3亿,80岁以上的高龄老人从1990年的800万增加到2010年的2540万,预计到2050年将达到1.6亿。骨关节炎是临床常见病,发生率随年龄增长而增加,大于55岁年龄组人群发病率高达80%,有症状和活动障碍者约占1/8,重度关节疼痛和严重功能障碍者需要接受人工关节置换术治疗。
中国已成为世界上老年人口最多的国家之一,60岁以上的老年人数量约为1.3亿,80岁以上的高龄老人从1990年的800万增加到2010年的2540万,预计到2050年将达到1.6亿。骨关节炎是临床常见病,发生率随年龄增长而增加,大于55岁年龄组人群发病率高达80%,有症状和活动障碍者约占1/8,重度关节疼痛和严重功能障碍者需要接受人工关节置换术治疗。近20年来人工关节置换术已经在我国得到广泛开展,该手术通过改善关节功能,减轻疼痛,矫正畸形,提高患者生活质量,其中以人工髋关节和人工膝关节效果最为肯定。随着人工关节的广泛应用,行关节置换术后的患者康复日益受到重视,先进的假体工艺、精湛的手术技术,与全面的围手术期康复治疗相结合,才能使患者获得最理想的治疗效果。
在欧美发达国家已经把人工髋关节置换术后的康复治疗作为手术后治疗的重要部分,术后的功能训练要尽早开始,而不是消极卧床等待组织愈合。
人工髋关节置换术后康复治疗应该遵循科学性、全面性、个体化、循序渐进原则,须详细掌握患者个体情况(原发疾病、有无合并症、术前功能状况、软组织状况等)及手术情况(假体类型、固定方式、假体位置、术中有无特殊处理等)。患肢能否早期负重、患者进行早期康复的结果受许多因素影响,老年人尤其是内科合并症较多的患者,全身条件较差,手术风险较大,须制订完善的康复计划。若术后全身状况变差,有较严重内科合并症(严重认知障碍、恶性心律失常、心力衰竭、肝肾功能衰竭等),不宜进行早期负重练习,应以床上轻量、被动运动为主,待病情稳定后再进行系统的康复治疗。
康复评定
与其他所有疾病的康复过程一样,人工髋关节置换术后的康复过程也是“始于评定,止于评定”。制订康复计划前,须先对患者进行全面、准确的体格检查与功能评定,从疼痛、肌力、关节活动度、本体感觉、平衡、步态、日常生活、心理状态等方面全面了解患者,才能制订出具有针对性的、个体化的康复方案。体格检查与功能评定是人工髋关节置换围手术期康复治疗的基础。
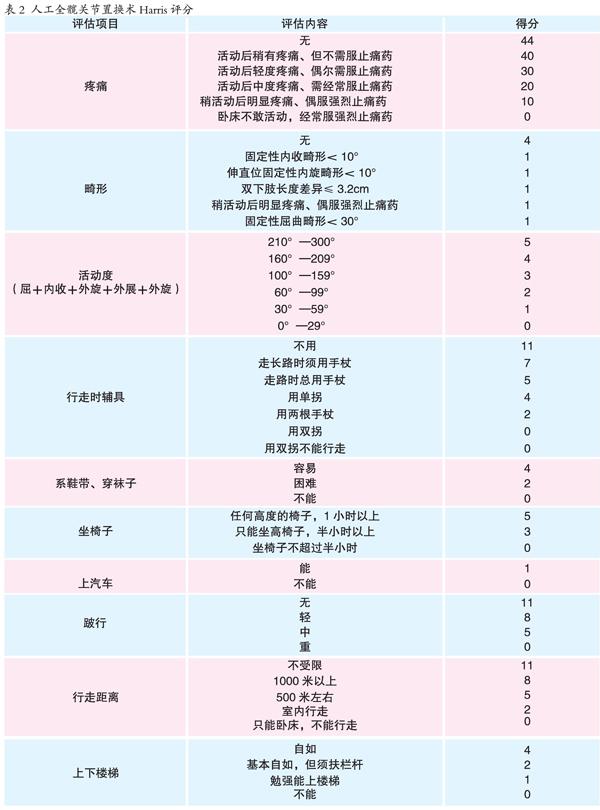
国外已有10余种髋关节的定量评级方法,主要用于评估各种髋关节手术的疗效,其中以Charnley髋关节疗效评分法(表1)和人工全髋关节置换术Harris评分(表2)应用最广。
康复计划的制定
康复训练时应遵循个体化、渐进性、全面性原则,由轻到重,由易到难,由被动到主动。进行髋关节置换的多为老年患者,体力相对不足,功能需求也与年轻人不同,在保证日常生活活动能力的前提下,康复治疗应量力而行。同时,应有全面康复的概念,不仅锻炼患肢,还应注重健侧下肢与双上肢的主动活动、呼吸训练及心理治疗。训练中出现疼痛、肌肉僵直,则应及时调整训练次数和幅度,避免过度活动造成的再损伤。
术后早期(术后1~4天)即炎症期或称为急性期。这一时期康复计划制定的重点在于让患者了解并遵守人工髋关节置换术后的注意事项,在进行一切活动中须时刻警惕髋部禁忌动作,尽早开始独立进行部分基本的日常生活活动及自行训练项目,学习如何利用药物和物理治疗手段控制疼痛及肿胀。
术后中期(术后5~21天)康复计划制定的重点在于让患者密切观察基本身体情况,包括伤口、体温、疼痛及肿胀程度等。继续警惕髋部注意事项,在助行器的帮助下实现非防痛步态,在开始门诊物理治疗前通常先自己在家中进行练习。
术后中后期(术后4~8周)康复计划制定的重点在于增强髋部肌力和柔韧性的同时结合功能性活动;重视平衡训练和本体感觉训练降低跌倒风险;逐步恢复正常的步态。此阶段的末期在手术医生的允许下可以解除一切髋部禁忌动作;疼痛和肿胀在此阶段基本得以控制。
术后恢复期(术后8周以后)康复计划制定的重点在于全面恢复日常生活能力;教育患者适度开展运动训练,在肌力和运动控制能力尚未完全恢复的情况下不要急于提高活动水平;恢复部分体育活动,但不建议进行高冲击性运动项目。
康复目标的设定应建立在全面准确的体格检查和功能评定基础上,且要考虑患者性别、年龄、职业、家庭经济状况、居住环境、文化背景、一般身体条件、手术方式及内固定物的不同等影响因素,因为这些因素将导致患者康复欲望和要求有所不同。
