低剂量CT结肠成像结合增强扫描诊断结直肠肿瘤的临床应用
2016-05-05赵凡玉罗城黄国荣
赵凡玉 罗城 黄国荣
[摘要]目的 探讨低剂量CT结肠成像结合增强扫描诊断结直肠肿瘤的临床应用。方法 选择来门诊诊查的怀疑结直肠肿瘤的80名患者为研究对象,按照随机原则分为常规剂量组和低剂量组,每组40例。常规剂量组给予常规剂量扫描,低剂量组给予低剂量扫描,以病理结果为金标准。观察并比较两组的特异性、敏感性和约登指数,最后对比两组的辐射剂量。结果 常规剂量组诊断直肠肿瘤的敏感性为89.2%(25/28),低剂量组诊断结直肠肿瘤的敏感性为85.7%(24/28),特异性分别为91.7%(11/12)和83.3%(10/12),约登指数分别为0.91和0.86;低剂量组放射剂量长度乘积显著小于常规剂量组,有效辐射剂量显著低于常规剂量组,两组比较差异有统计学意义(P<0.001)。结论 低剂量CT结肠成像结合增强扫描能够有效地降低受检者接受的辐射剂量,又能在结直肠肿瘤早期诊断方面获得与常规剂量VT扫描相当的临床诊断价值。
[关键词]CT结肠成像;结直肠肿瘤;辐射剂量
结直肠肿瘤发病率很高,早期发现和治疗可以大大降低患者的病死率。目前临床上针对结直肠肿瘤的诊断主要是通过影像学技术和结直肠镜。CT应用于临床诊断肠道恶性肿瘤需要依靠其强化方式及程度,除常规的平扫外,还需要鉴别动、静脉期及延迟期三期扫描,这样导致对患者的辐射剂量相对较大,如果能够在不影响图像质量的前提下先降低CT检查的辐射,将对患者有很大的益处。本研究着重探讨低剂量CT结肠成像结合增强扫描诊断结直肠肿瘤的临床应用。
1.资料与方法
1.1一般资料 选择2015年3月至2016年1月来我院门诊进行诊查的80例怀疑结直肠肿瘤患者为研究对象。其中男35例,女45例;年龄45-68岁,平均(48.32+5.19)岁,体重指数(BMI)处于正常范围。所有患者签署知情同意书,病例经病理检查确诊。采用随机化方法将入组病例分为低剂量组和常规剂量组两组,每组40例,分别予以常规剂量和低剂量CT结肠成像(computed tomography colonography,CTC)扫描。所有患者的其他情况差异无统计学意义,有可比性。
1.2检查方法 常规肠道准备后.采用Simens第二代双源CT进行扫描.常规范围从膈顶至耻骨联合下缘,所有患者均进行平扫及增强扫描。两组的管电压分别设置为120 kV和100 kV.管电流分别为250mA和220 mA;准直128x0.6 mm,层厚1 mm,重建算法B36f,重建层间距0.7 mm,旋转时间0.5 s。增强扫描应用对比剂示踪法,选膈顶为监测层面,感兴趣区选腹主动脉,CT值达150 Hu时延迟5 s行动脉期扫描,22 s后行静脉期扫描。对比剂为碘海醇(扬子江药业集团有限公司),注射速率3 ml/s,后续生理盐水20-30 ml。
1.3图像处理 患者检查数据经电脑传至后处理工作站,根据图像行多平面重建、表面阴影显示法、容积再现和CT仿真内镜等后处理方式全程观察结直肠形态及内部情况,并对病变部位进行多角度观察。
1.4图像观察 处理后的图像由两位有经验的高年资影像主治医生进行双盲阅片法。主要观察内容包括:结直肠瘤的部位、范围、大小;增强后的結直肠癌的强化特征;有无强化的淋巴结及肿大情况;癌肿有无转移等。且以病理检查为金标准进行比较。
1.5有效辐射剂量 放射剂量长度乘积由计算机给出.有效辐射剂量根据公式ED=KxDLP计算,其中K为转换因子,采用欧洲CT质量标准指南提出的腹部平均值。
1.6统计学方法 数据处理采用SPSS 18.0软件进行统计,对各变量分别定义及赋值。分别计算两组检出结直肠肿瘤的敏感性、特异性及约登指数(指数越大,其准确性越高)。两组患者有效剂量比较采用两样本均数比较的t检验,检验水准:a=0.05,双侧检验。
2.结果
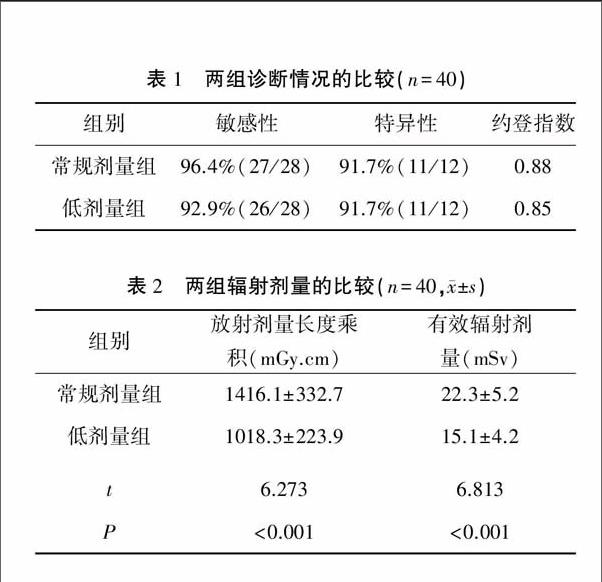
2.1两组诊断情况比较 两组都以病理检查结果作为金标准。常规剂量组诊断直肠肿瘤的敏感性为96.4%(27/28),低剂量组诊断结直肠肿瘤的敏感性为92.9%(26/28),特异性分别为91.7%(11/12)和91.7%(11/12),约登指数分别为0.88和0.85。见表1。
2.2两组辐射剂量比较 低剂量组放射剂量长度乘积显著小于常规剂量组,有效辐射剂量显著低于常规剂量组,两组比较差异有统计学意义(P<0.001)。见表2。
3.讨论
结直肠疾病是目前国内发病率较高的疾病之一,其中最常见的是结肠息肉和结直肠肿瘤。随着生活水平的发展以及人们对生活质量的要求不断提高,肠道结直肠疾病的发病率也逐年升高。因此,早期有效的判断一些高危人群是否患有结直肠肿瘤对早期治疗这些患者有着积极的临床意义。肠道有其特殊的解剖特点,因此在发病早期肠道的临床症状不明显,当患者感到肠道不舒服就诊时,大多数已经错过了最佳治疗时间。早期发现结直肠癌及其癌前病变对降低患者的病死率有重要意义。有研究表明,早期发现结直肠癌并进行手术治疗,能提高60%患者的5年存活率。自1994年CT结肠成像技术(CTC)被首次提出来以后,新的CT机以及各种后处理软件的开发、升级使这项技术得到不断完善,众多学者都加入到有关方面的研究,CTC技术对于结直肠病变的诊断价值也得到普遍认可。在临床应用中,由于CT检查属于非侵入性检查方法,患者更容易耐受,成功率很高。同时,对于常规结肠镜检查时无法通过的狭窄段,CT检查也基本可以顺利进行。本研究致力于探讨低剂量CT结肠成像结合增强扫描诊断结直肠肿瘤的临床应用。
结肠属于空腔脏器,充气后的结直肠状态与肺部一样具有高对比性,因此采用结肠充气状态下的低剂量扫描同样可以保证结直肠扫描图像质量。而且这样大大减少了患者所受的辐射剂量和降低机器球管的损耗。近年来随着CT增强扫描的出现,以及CT操作检查快速,组织结构分辨率高、简便、无创的特点,低剂量CT的检查方法得以在临床大力推广。但结直肠充气状态下单纯的低剂量扫描结肠仅限于对肠管病灶的观察,所以联合CT增强扫描有很大的使用价值。由于CTC检查的非侵入性及无创性,患者更容易接受,检查成功率较高,且CTC对于结肠镜无法通过的狭窄段也可进行很好的检查。本次研究中有3例因肠管重度狭窄结肠镜不能通过的患者均可行CTC检查。此外,扫描图像的存留使得影像便于重复观察,这更有利于提高诊断结果的准确性。本研究发现,与金标准对比,低剂量组和常规剂量组的敏感性都能达到90%以上,低剂量组诊断的特异性和约登指数也与常规剂量组差不多:但是对比两组的辐射剂量可以发现,低剂量组的辐射剂量远远低于常规剂量组,即低剂量组不仅可以大大减少辐射对患者的影响,而且能减轻患者的精神压力,值得在临床推广应用。一般在检查CTC时通过降低管电压、管电流、减少扫描层数及增大螺距来达到降低辐射剂量的作用,本研究就是通过这些方法既降低了辐射剂量,同时又保证了图像质量。但是由于本次研究的样本量相对较少,有进一步研究的价值。
综上所述,低剂量CT结肠成像结合增强扫描能够有效地降低受检者接受的辐射剂量,又能在结直肠肿瘤早期诊断方面获得与常规剂量CT扫描相当的临床诊断价值,值得临床推广应用。
赵凡玉 罗城 黄国荣
[摘要]目的 探讨低剂量CT结肠成像结合增强扫描诊断结直肠肿瘤的临床应用。方法 选择来门诊诊查的怀疑结直肠肿瘤的80名患者为研究对象,按照随机原则分为常规剂量组和低剂量组,每组40例。常规剂量组给予常规剂量扫描,低剂量组给予低剂量扫描,以病理结果为金标准。观察并比较两组的特异性、敏感性和约登指数,最后对比两组的辐射剂量。结果 常规剂量组诊断直肠肿瘤的敏感性为89.2%(25/28),低剂量组诊断结直肠肿瘤的敏感性为85.7%(24/28),特异性分别为91.7%(11/12)和83.3%(10/12),约登指数分别为0.91和0.86;低剂量组放射剂量长度乘积显著小于常规剂量组,有效辐射剂量显著低于常规剂量组,两组比较差异有统计学意义(P<0.001)。结论 低剂量CT结肠成像结合增强扫描能够有效地降低受检者接受的辐射剂量,又能在结直肠肿瘤早期诊断方面获得与常规剂量VT扫描相当的临床诊断价值。
[关键词]CT结肠成像;结直肠肿瘤;辐射剂量
结直肠肿瘤发病率很高,早期发现和治疗可以大大降低患者的病死率。目前临床上针对结直肠肿瘤的诊断主要是通过影像学技术和结直肠镜。CT应用于临床诊断肠道恶性肿瘤需要依靠其强化方式及程度,除常规的平扫外,还需要鉴别动、静脉期及延迟期三期扫描,这样导致对患者的辐射剂量相对较大,如果能够在不影响图像质量的前提下先降低CT检查的辐射,将对患者有很大的益处。本研究着重探讨低剂量CT结肠成像结合增强扫描诊断结直肠肿瘤的临床应用。
1.资料与方法
1.1一般资料 选择2015年3月至2016年1月来我院门诊进行诊查的80例怀疑结直肠肿瘤患者为研究对象。其中男35例,女45例;年龄45-68岁,平均(48.32+5.19)岁,体重指数(BMI)处于正常范围。所有患者签署知情同意书,病例经病理检查确诊。采用随机化方法将入组病例分为低剂量组和常规剂量组两组,每组40例,分别予以常规剂量和低剂量CT结肠成像(computed tomography colonography,CTC)扫描。所有患者的其他情况差异无统计学意义,有可比性。
1.2检查方法 常规肠道准备后.采用Simens第二代双源CT进行扫描.常规范围从膈顶至耻骨联合下缘,所有患者均进行平扫及增强扫描。两组的管电压分别设置为120 kV和100 kV.管电流分别为250mA和220 mA;准直128x0.6 mm,层厚1 mm,重建算法B36f,重建层间距0.7 mm,旋转时间0.5 s。增强扫描应用对比剂示踪法,选膈顶为监测层面,感兴趣区选腹主动脉,CT值达150 Hu时延迟5 s行动脉期扫描,22 s后行静脉期扫描。对比剂为碘海醇(扬子江药业集团有限公司),注射速率3 ml/s,后续生理盐水20-30 ml。
1.3图像处理 患者检查数据经电脑传至后处理工作站,根据图像行多平面重建、表面阴影显示法、容积再现和CT仿真内镜等后处理方式全程观察结直肠形态及内部情况,并对病变部位进行多角度观察。
1.4图像观察 处理后的图像由两位有经验的高年资影像主治医生进行双盲阅片法。主要观察内容包括:结直肠瘤的部位、范围、大小;增强后的結直肠癌的强化特征;有无强化的淋巴结及肿大情况;癌肿有无转移等。且以病理检查为金标准进行比较。
1.5有效辐射剂量 放射剂量长度乘积由计算机给出.有效辐射剂量根据公式ED=KxDLP计算,其中K为转换因子,采用欧洲CT质量标准指南提出的腹部平均值。
1.6统计学方法 数据处理采用SPSS 18.0软件进行统计,对各变量分别定义及赋值。分别计算两组检出结直肠肿瘤的敏感性、特异性及约登指数(指数越大,其准确性越高)。两组患者有效剂量比较采用两样本均数比较的t检验,检验水准:a=0.05,双侧检验。
2.结果
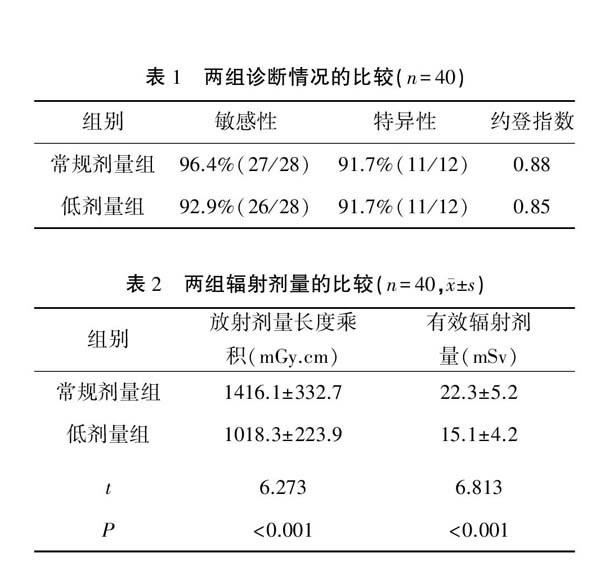
2.1两组诊断情况比较 两组都以病理检查结果作为金标准。常规剂量组诊断直肠肿瘤的敏感性为96.4%(27/28),低剂量组诊断结直肠肿瘤的敏感性为92.9%(26/28),特异性分别为91.7%(11/12)和91.7%(11/12),约登指数分别为0.88和0.85。见表1。
2.2两组辐射剂量比较 低剂量组放射剂量长度乘积显著小于常规剂量组,有效辐射剂量显著低于常规剂量组,两组比较差异有统计学意义(P<0.001)。见表2。
3.讨论
结直肠疾病是目前国内发病率较高的疾病之一,其中最常见的是结肠息肉和结直肠肿瘤。随着生活水平的发展以及人们对生活质量的要求不断提高,肠道结直肠疾病的发病率也逐年升高。因此,早期有效的判断一些高危人群是否患有结直肠肿瘤对早期治疗这些患者有着积极的临床意义。肠道有其特殊的解剖特点,因此在发病早期肠道的临床症状不明显,当患者感到肠道不舒服就诊时,大多数已经错过了最佳治疗时间。早期发现结直肠癌及其癌前病变对降低患者的病死率有重要意义。有研究表明,早期发现结直肠癌并进行手术治疗,能提高60%患者的5年存活率。自1994年CT结肠成像技术(CTC)被首次提出来以后,新的CT机以及各种后处理软件的开发、升级使这项技术得到不断完善,众多学者都加入到有关方面的研究,CTC技术对于结直肠病变的诊断价值也得到普遍认可。在临床应用中,由于CT检查属于非侵入性检查方法,患者更容易耐受,成功率很高。同时,对于常规结肠镜检查时无法通过的狭窄段,CT检查也基本可以顺利进行。本研究致力于探讨低剂量CT结肠成像结合增强扫描诊断结直肠肿瘤的临床应用。
结肠属于空腔脏器,充气后的结直肠状态与肺部一样具有高对比性,因此采用结肠充气状态下的低剂量扫描同样可以保证结直肠扫描图像质量。而且这样大大减少了患者所受的辐射剂量和降低机器球管的损耗。近年来随着CT增强扫描的出现,以及CT操作检查快速,组织结构分辨率高、简便、无创的特点,低剂量CT的检查方法得以在临床大力推广。但结直肠充气状态下单纯的低剂量扫描结肠仅限于对肠管病灶的观察,所以联合CT增强扫描有很大的使用价值。由于CTC检查的非侵入性及无创性,患者更容易接受,检查成功率较高,且CTC对于结肠镜无法通过的狭窄段也可进行很好的检查。本次研究中有3例因肠管重度狭窄结肠镜不能通过的患者均可行CTC检查。此外,扫描图像的存留使得影像便于重复观察,这更有利于提高诊断结果的准确性。本研究发现,与金标准对比,低剂量组和常规剂量组的敏感性都能达到90%以上,低剂量组诊断的特异性和约登指数也与常规剂量组差不多:但是对比两组的辐射剂量可以发现,低剂量组的辐射剂量远远低于常规剂量组,即低剂量组不仅可以大大减少辐射对患者的影响,而且能减轻患者的精神压力,值得在临床推广应用。一般在检查CTC时通过降低管电压、管电流、减少扫描层数及增大螺距来达到降低辐射剂量的作用,本研究就是通过这些方法既降低了辐射剂量,同时又保证了图像质量。但是由于本次研究的样本量相对较少,有进一步研究的价值。
综上所述,低剂量CT结肠成像结合增强扫描能够有效地降低受检者接受的辐射剂量,又能在结直肠肿瘤早期诊断方面获得与常规剂量CT扫描相当的临床诊断价值,值得临床推广应用。
