老年高血压患者动态血压参数与缺血性脑卒中的相关性
2016-04-22张金武
张金武
湖北咸宁市中心医院神经内科 咸宁 437000
老年高血压患者动态血压参数与缺血性脑卒中的相关性
张金武
湖北咸宁市中心医院神经内科咸宁437000
【摘要】目的探讨老年高血压患者的动脉血压参数与缺血性脑卒中的相关性。方法选择2010-05-2012-07我院心内科住院治疗的老年高血压患者156例,根据是否合并发生缺血性脑卒中分为缺血性脑卒中组和非卒中组,对比2组患者的临床资料及动态血压参数间的差异。结果组间年龄、性别、舒张压差异无统计学意义(P>0.05),而缺血性脑卒中组患者的收缩压、脉压、ISH发生率显著升高;组间nMSBP、nMDBP差异无统计学意义(P>0.05),而dMSBP、dMDBP、血压昼夜节律间差异具有统计学意义(P<0.05);Logistic回归分析发现,SBP、PP及血压节律异常是并发缺血性脑卒中的危险因素(P<0.05)。结论血压节律异常、白昼平均收缩压、白昼平均动脉与老年高血压患者并发缺血性脑卒中密切相关,SBP、PP及血压节律异常是并发缺血性脑卒中的危险因素。
【关键词】高血压;缺血性脑卒中;动脉血压参数;相关性分析
近年来,随着人口老龄化的加剧、膳食结构的改变等,心血管疾病的发病率逐渐升高,有研究报道,2010-2013年,我国心血管疾病增加例数将超过当前患病人数的50%,尤其老年患者持续增加趋势更为严峻[1-2]。大量研究显示,高血压是诱发脑卒中发生的危险因素,但由于老年患者高血压症状较青年患者更为复杂,并发症较多,治疗困难,因此,老年高血压患者多易发脑卒中[3]。目前,有报道称动态血压(ambulatory blood pressure,ABP)参数与缺血性脑卒中具有相关性。本研究通过对比分析老年高血压合并缺血性脑卒中患者及未合并缺血性脑卒中患者的临床资料及动态血压参数间的差异,以期探讨老年高血压患者的动脉血压参数与缺血性脑卒中的相关性。
1资料与方法
1.1临床资料选择2010-05-2012-07于我院心内科住院治疗的老年高血压患者156例为研究对象,同时根据是否并发缺血性脑卒中分为缺血性脑卒中组(72例)和非卒中组(84例)。与非卒中组患者比较,缺血性脑卒中组患者的年龄、性别、舒张压差异无统计学意义(P>0.05),而收缩压、脉压显著升高,且ISH发生例数显著增加(P<0.05)。见表1。
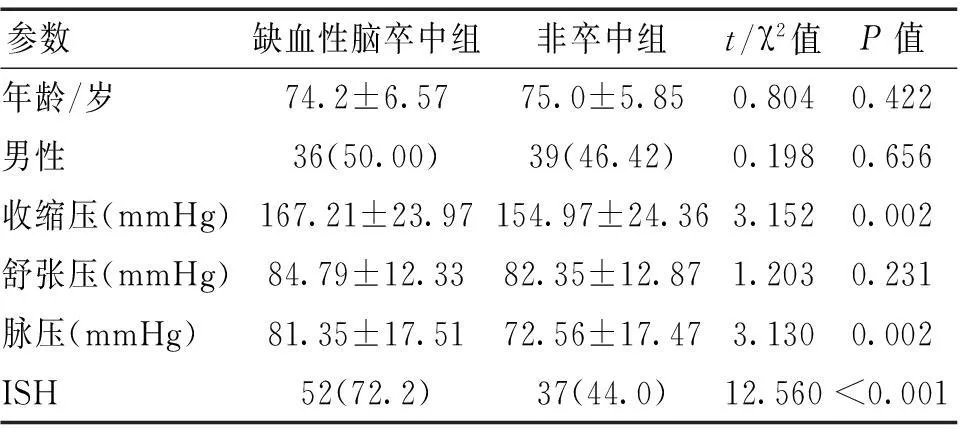
表1 2组间一般资料比较
1.2纳入排除标准所有患者均具有较为完整的临床资料,包括年龄、性别、高血压病程、偶测血压情况等。同时,高血压诊断参照1999年WHO/ISH高血压指南的诊断标准[4]进行;缺血性脑卒中患者均行头颅CT或MRI检查,符合第4届脑血管病会议制定的诊断标准[5]。此外,排除严重心肾功能障碍者、继发性高血压、重度颈动脉狭窄、甲状腺功能亢进及急性脑出血患者,排除意识障碍者及仍接受高血压药物治疗者。所有患者均自愿签署知情同意书,愿意参与本研究。
1.3动态血压参数监测
1.3.1动态血压参数:动态血压参数包括白昼平均收缩压(dMSBP)、白昼平均舒张压(dMDBP)、夜间平均收缩压(nMSBP)、夜间平均舒张压(nMDBP)、动态血压昼夜节律类型以及是否发生单纯收缩期高血压(ISH)。其中,动态血压昼夜节律采用(白昼血压值-夜间血压值)/白昼血压值×100%计算,若其值>15%,表示昼夜节律存在,即为杓型,若<15%则为昼夜节律消失,即为非杓型,若夜间血压值高于白昼血压值,则为反杓型[6]。此外,对于单纯收缩期高血压的诊断标准为SBP≥140 mmHg且DBP<90 mmHg。
1.3.2监测方法:采用美国三泰(Suntech)公司生产的Oscar 2型24 h动态血压监测仪进行,测压方式为间断自动充气间接测压,测试时段为上午8:00~9:00至次日上午8:00~9:00,白昼时段(6:00~21:59)每间隔20 min监测1次,夜间时段(22:00~5:59)每间隔1 h监测1次。记录受试者各时段的血压,其中,在70 mmHg≤SBP≤260 mmHg,40 mmHg≤DBP≤150 mmHg,20 mmHg≤PP≤150 mmHg为有效记录,对于有效记录低于80%或记录时间≤22 h者应重新监测。同时,监测期间应嘱受试者尽量避免剧烈运动,并保持正常的日常活动和生活起居。
1.4统计学方法所有数据均采用SPSS 19.0统计学软件进行处理分析,其中,年龄、血压值等计量资料采用均值±标准差表示,组间比较行独立样本t检验;计数资料采用百分比表示,组间比较行χ2检验;相关性分析采用多元Logistic回归分析。P<0.05为差异有统计学意义。
2结果
2.12组间动态血压参数比较2组患者间nMSBP、nMDBP差异无统计学意义(P>0.05),而缺血性脑卒中组患者的dMSBP、dMDBP均高于非脑卒中组(P<0.05),且血压昼夜节律类型间差异具有统计学意义(P<0.05),见表2。
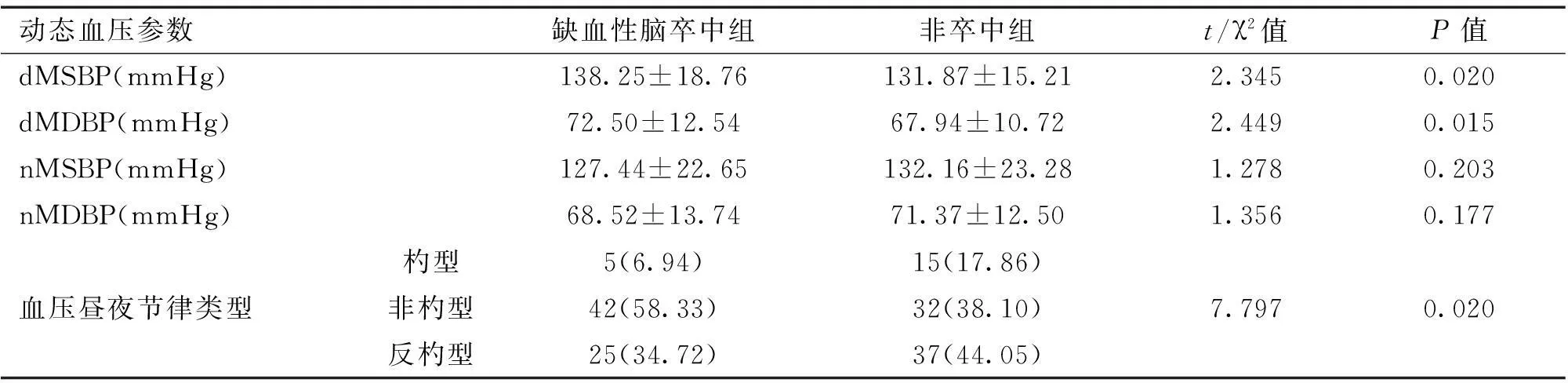
表2 2组间动态血压参数比较
2.2多因素相关性分析多因素Logistic回归分析发现,SBP、PP及血压节律异常是导致老年高血压患者并发缺血性脑卒中的危险因素(P<0.05)。见表3。

表3 多因素相关性分析
3讨论
高血压是诱发脑卒中的首要危险因素。随着老年高血压患者的激增,如何有效控制血压,进而预防脑卒中发生,成为临床研究的热点。动脉血压监测由于其可在不影响日常活动的情况下长期监测,且使用方便,被广泛应用于临床,以观察血压的昼夜变化[7]。
对于老年高血压患者而言,由于年龄的增加,动脉弹力降低,管壁胶原纤维增生且增厚钙化,导致其顺应性下降,降低其对血压的缓冲,从而易出现收缩压升高,这也进一步加速了动脉粥样硬化的发展,增加了诱发脑卒中的几率。研究显示,收缩压每升高10 mmHg,脑卒中发病相对危险增高49%[8]。脉压也是诱发卒中的主要因素,脉压升高增加对动脉血管的牵拉力,加速弹力纤维的退化,使得内皮功能障碍,斑块不稳定性增加,从而导致卒中相对危险和病死率的大幅提高[9]。本研究结果显示,与非卒中组患者比较,缺血性脑卒中组患者的舒张压无显著差异,而收缩压、脉压显著升高,且ISH发生例数显著增加,表明合并缺血性脑卒中的发生与收缩压、脉压的升高密切相关。
血压昼夜节律异常与靶器官损害具有相关性,且易导致心血管疾病的发生[10]。本研究发现,无论是否并发缺血性脑卒中,老年高血压患者血压昼夜节律均以非杓型和反杓型为主,表现为昼夜节律消失或紊乱;但组间比较发现,缺血性脑卒中组以非杓型为主,而非脑卒中患者以反杓型为主,组间差异具有统计学意义(P<0.05),表示合并缺血性脑卒中患者夜间平均动脉压及平均收缩压均较低,导致夜间脑缺血,从而诱发缺血性脑卒中。
综上所述,血压压节律、白昼平均收缩压及平均舒张压与老年高血压患者并发缺血性脑卒中密切相关,SBP、PP及血压节律异常是并发缺血性脑卒中的危险因素。因此,对于老年高血压患者而言,应有效控制血压,同时行动态血压监测,明确患者的血压昼夜节律,从而有效预防缺血性脑卒中的发生。
4参考文献
[1]朱成勤.进展性缺血性脑卒中相关因素及治疗分析[J].中国实用神经疾病杂志,2012,15(4):56-57.
[2]黄红,周燕,李惠仙,等.老年高血压患者血压晨峰与颈动脉粥样硬化及缺血性脑卒中发病的相关性[J].中国老年学杂志,2012,32(22):4 885-4 887.
[3]胡金娜,薛慎伍,张兆岩,等.老年体位性血压改变对缺血性脑卒中影响的研究进展[J].中国老年学杂志,2014,34(18):5 329-5 331.
[4]崔豹,马露,曾源,等.老年高血压患者颈动脉易损斑块与近期缺血性脑卒中的相关性[J].中华老年心脑血管病杂志,2013,15(12):1 245-1 248.
[5]崔瑞娜,王田蔚,祖艳颖,等.中青年与老年缺血性脑卒中患者危险因素分析[J].中国老年学杂志,2014,(17):4 826-4 828.
[6]赵秋绒,何红红,高大中,等.老老年高血压患者动态血压参数与缺血性脑卒中的相关性[J].中国动脉硬化杂志,2011,19(11):933-936.
[7]赵文娟,姜萍,安中平,等.不同血压类型脑梗死患者动态血压参数与动脉硬化指数关系的研究[J].中华老年心脑血管病杂志,2012,14(9):949-952.
[8]李芳,孙瑞红.缺血性脑卒中进展期与非进展期患者血压及脂代谢的对比及其相关性[J].中国老年学杂志,2011,31(14):2 659-2 661.
[9]赵久晗,商秀丽.高龄缺血性脑卒中患者危险因素及临床预后[J].中国老年学杂志,2014,34(12):3 446-3 447.
[10]马金宝,秦明照.高龄原发性高血压患者动态血压节律异常与靶器官损害关系的研究[J].中华老年心脑血管病杂志,2011,13(11):995-997.
(收稿2015-06-19)
【中图分类号】R743.3
【文献标识码】B
【文章编号】1673-5110(2016)06-0072-02
