胰岛素输注治疗初诊糖尿病62例及对胰岛β细胞功能的影响
2016-03-23李存杰
李存杰,雷 婷
(陕西省汉中市人民医院,陕西 汉中 723000)
胰岛素输注治疗初诊糖尿病62例及对胰岛β细胞功能的影响
李存杰,雷 婷
(陕西省汉中市人民医院,陕西 汉中 723000)
目的 探讨胰岛素输注治疗初诊糖尿病(DM)的临床疗效及对胰岛β细胞功能的影响。方法 将62例初诊DM患者随机分为两组,各31例,分别予以胰岛素泵持续皮下输注(CSII组)与多次皮下注射(MSII组)短期强化治疗。结果 治疗后,两组血糖及血脂水平均显著改善(P<0.05),组间无明显差异(P>0.05);CSII组的血糖达标时间较MSII组显著缩短(P<0.05),血糖达标时间及治疗2周时的胰岛素日用量均显著低于MSII组(P<0.05);CSII组的胰岛素抵抗及胰岛β细胞功能均较MSII组显著改善(P<0.05)。结论 CSII用于治疗初诊DM患者具有显著疗效,相比于MSII能减少胰岛素用量,缩短血糖达标时间,改善胰岛素抵抗以及胰岛β细胞功能,值得临床推广。
糖尿病;胰岛素;持续皮下输注;胰岛β细胞功能
研究发现,2型糖尿病(T2DM)患者在诊断时胰岛 β细胞的功能已经丧失50%,且随着病情的进展可呈现胰岛β细胞功能进行性衰竭[1]。既往多采用胰岛素多次皮下注射(MSII)强化治疗,但无法与胰岛素正常分泌生理节律吻合,往往导致血糖控制不稳或者造成胰岛素浪费。胰岛素泵持续皮下输注(CSII)是新型胰岛素输注强化治疗模式,短时间内可有效控制血糖水平,降低高血糖毒性作用,操作性和可控性较好。本研究中比较了CSII与MSII两种胰岛素输注治疗方式对初诊DM患者的临床疗效及对其胰岛β细胞功能和胰岛素抵抗(IR)的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2013年1月至2014年12月我院住院的T2DM患者62例,纳入标准:符合世界卫生组织(WHO)以及美国糖尿病协会(ADA)关于DM的诊断分型要求,均首次诊断为T2DM;空腹血糖(FBG)≥11.0 mmol/L和(或)餐后2 h血糖(2 h PG)≥14 mmol/L,糖化血红蛋白(HbA1C)≥9.0%;近期未应用调脂、降糖或胰岛素治疗;均知情同意,签订知情同意书。排除标准:合并严重慢性并发症;合并严重感染;合并严重心功能不全以及肝肾疾病;结缔组织疾病、自身免疫性疾病史;长期服用激素类药物;接受过任何形式的血糖干预治疗。随机分为CSII组与MSII组,各31例。CSII组中,男19例,女12例;年龄22~65岁,平均(38.23±10.34)岁;体重指数(BMI)23.2~27.9 kg/m2,平均(25.02±2.12)kg/m2。MSII组中,男 21例,女 10例;年龄 24~62岁,平均(38.95±9.98)岁;BMI 23.5~28.2 kg/m2,平均(25.14± 2.23)kg/m2。两组患者一般资料均无明显差异(P>0.05),具有可比性。
1.2 方法
CSII组采用胰岛素泵进行持续皮下输注门冬胰岛素注射液(诺和诺德<中国>制药有限公司,批号为J150307,规格为每支3 mL∶300单位)治疗,输入总量为体重×0.44(其中50%作为基础剂量,50%为餐前追加剂量)。MSII组3餐前10 min皮下注射门冬胰岛素注射液(诺和诺德<中国>制药有限公司,批号为J20150311,规格为每支3 mL∶300单位),并于早晨7:00皮下注射甘精胰岛素注射液(赛诺菲安万特<北京>制药有限公司,批号为S150504,规格为每支3 mL∶300单位)。两组患者于餐前、餐后2 h以及晚10:00应用稳步型血糖仪监测血糖水平,并根据血糖水平酌情调整胰岛素用量,血糖控制目标为FBG<6.5 mmol/L,2 h PG<10.0 mmol/L且维持3 d控制满意。两组疗程均为2周,2周后停止应用胰岛素,均予以常规饮食控制以及运动疗法。
1.3 观察指标
达标效果:统计血糖达标时间、血糖达标时胰岛素日用量以及治疗2周时胰岛素日用量。治疗前后,饮食控制1~2 d,并且隔夜禁食8 h以上,次日清晨抽取空腹周静脉血,测定血糖、血脂指标、胰岛素β细胞功能。血糖指标包括FBG,2 h PG,HbA1C;血脂指标包括总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)。胰岛β细胞功能:测定空腹胰岛素(FINS),采用稳态模式评估法(HOMA)计算患者的胰岛素抵抗指数[HOMA-IR=(FINS×FBG)/22.5],β细胞功能指数[(HOMA-IS)=FINS/FBG],胰岛素分泌指数[HOMA-β=20×FINS/(FBG-3.5)],胰岛素敏感指数 [ISI=-ln(FINS× FBG)]。安全性指标:分别于治疗前后测定血常规、肝肾功能,统计治疗期间不良反应发生情况。
1.4 统计学处理
2 结果
结果见表1至表4。治疗期间两组均未发生低血糖事件,未见体重变化、肝肾功能异常及其他不良反应发生。
表1 两组患者血糖及血脂指标比较(±s,n=31)

表1 两组患者血糖及血脂指标比较(±s,n=31)
注:与本组治疗前比较,aP<0.05。表2同。
组别CSII组MSII组时间治疗前治疗后治疗前治疗后FBG(mmol/L) 12.02±1.64 5.32±0.98a11.89±1.71 5.64±1.07a2 h PG(mmol/L) 16.97±1.67 7.36±0.85a16.89±1.45 7.82±0.77aHbA1C(%) 10.33±2.14 8.31±1.56a10.02±1.96 8.45±1.62a
表2 两组患者血脂水平比较(±s,mmol/L,n=31)
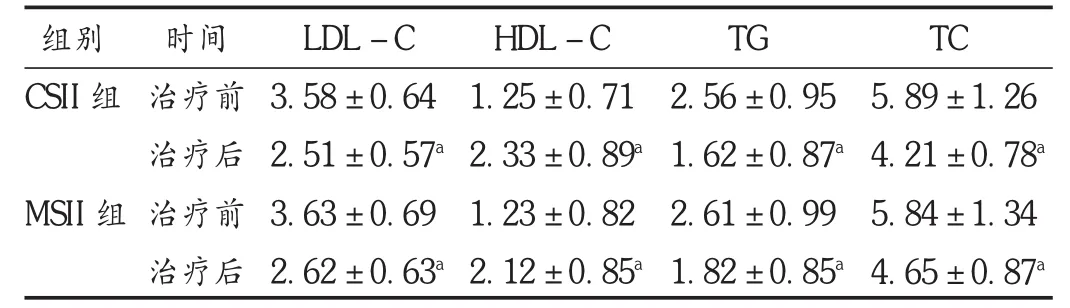
表2 两组患者血脂水平比较(±s,mmol/L,n=31)
组别CSII组TG TC MSII组时间治疗前治疗后治疗前治疗后LDL-C 3.58±0.64 2.51±0.57a3.63±0.69 2.62±0.63aHDL-C 1.25±0.71 2.33±0.89a1.23±0.82 2.12±0.85a2.56±0.95 1.62±0.87a2.61±0.99 1.82±0.85a5.89±1.26 4.21±0.78a5.84±1.34 4.65±0.87a
表3 两组患者胰岛素功能及胰岛素抵抗比较(±s,n=31)

表3 两组患者胰岛素功能及胰岛素抵抗比较(±s,n=31)
注:与本组治疗前比较,aP<0.05;与 MSII组同时点比较,bP<0.05。表4同。
组别CSII组ISI-4.92±0.34-3.41±0.43a-4.89±0.41-3.79±0.48abMSII组时间治疗前治疗后治疗前治疗后HOMA-IR 5.72±0.94 3.05±0.81a5.86±0.97 4.42±0.76abHOMA-IS 4.31±1.33 6.64±1.22a4.35±1.36 5.52±1.29abHOMA-β 28.45±10.23 103.24±33.26a28.79±10.45 86.24±23.12ab
3 讨论
糖尿病是进展性、终身性疾病,主要病理生理环节为胰岛素绝对或相对缺乏、胰岛β细胞功能降低等。持续高血糖毒性是诱发IR以及胰岛β细胞功能衰竭的主要原因,同时也是IR以及胰岛β细胞功能衰竭的作用结果,循环往复可导致病情加重[2-3]。研究表明,对于初诊T2DM患者,采用任何方式均能解除高血糖毒性,缓解患者血糖、血脂代谢异常状态,解除IR及胰岛β细胞损害,重塑胰岛素代偿功能。Opsteen等[4]研究发现,对新诊T2DM患者早期应用胰岛素强化治疗能快速有效地消除高血糖毒性作用,改善IR,保护患者的胰岛β细胞功能。提示早期应用胰岛素治疗,保护并改善胰岛β细胞功能成为临床治疗DM的新策略。
表4 两组患者治疗达标情况比较(±s)

表4 两组患者治疗达标情况比较(±s)
治疗2周时34.25±6.89a40.69±7.82胰岛素日用量(IU/d)组别CSII组MSII组血糖达标时间(d) 5.52±2.31a7.29±2.56血糖达标时39.12±4.56a46.62±8.01
CSII是目前临床公认的最符合人体生理模式的DM治疗方法,能通过分阶段的设计昼夜胰岛素基础量,从而维持患者的肝糖输出水平,即可避免发生夜间低血糖,同时也能满足外周组织对于糖的基础利用要求[5]。CSII是模拟人体生理性胰岛素分泌过程的治疗模式,可为机体提供24 h持续基础输注剂量以及餐前追加剂量,从而短期内控制血糖稳定性,并逆转患者的高血糖毒性[6]。新诊患者多病程较短,应用CSII治疗能有效解除持续高血糖水平对IR以及胰岛素分泌产生的负性作用,并可直接提高机体胰岛素敏感性,抑制脂肪分解,降低糖、脂毒性,有效缓解胰岛β细胞的负担,从而修复和改善胰岛β细胞功能[7]。此外,CSII治疗能固定注射部位,控制精确,可确保胰岛素吸收平稳、准确,几乎不会出现胰岛素皮下蓄积作用,有效降低因胰岛素皮下蓄积导致胰岛素进入血液,降低低血糖事件的发生率。迟志波等[8]对316例新诊T2DM患者应用CSII强化治疗2~3周,维持血糖正常后改为单纯饮食控制以及运动疗法,患者的血糖及HbA1C水平均显著降低,且C肽及FINS水平显著升高,治疗1年时仍有49.9%的患者血糖正常。Weng等[9]对新诊T2DM患者经CSII强化治疗2~5周后,改为饮食控制以及运动疗法,治疗1年后51.1%的患者血糖正常。本研究结果显示,两组的血糖及血脂水平均获得显著改善,且组间无明显差异;CSII组的血糖达标时间较MSII组明显缩短,且在血糖达标时以及治疗2周时,CSII组的胰岛素日用量均较MCII组显著降低。提示CSII能如MSII一般在餐时根据患者的进食量予以餐前大剂量胰岛素控制餐后血糖,还能根据患者的具体病情以及胰岛素抵抗影响因素,快速、有效地控制血糖水平,降低餐前胰岛素用量,有效降低低血糖发生率。这与白丽艳[10]的研究结果一致。治疗2周后两组 HOMA-IR均显著降低,HOMA-IS、HOMA-β及ISI均显著提高,提示对初诊患者进行胰岛素强化治疗,能有效诱导长期控制血糖稳定并且维持和改善胰岛β细胞功能,且CSII组的各项指标改善效果显著优于MSII组。与姚新明等[11]报道的结果相似。
综上所述,CSII可控性强、精确度高,对于初诊DM患者能快速、有效地控制其血糖水平,改善胰岛β细胞功能并降低IR,并可减少胰岛素用量,缩短血糖达标疗程,值得临床推广。
[1]叶林秀,郭昆全,朱 梅,等.胰高血糖素样肽-1类似物对2型糖尿病患者体质量及胰岛β细胞的影响[J].湖北医药学院学报,2013,32(3):213-216.
[2]彭彩碧,徐焱成,李雪锋,等.不同糖代谢痛风患者β细胞功能及代谢特征分析[J].中华内分泌代谢杂志,2010,26(9): 767-769.
[3]许欢水,林 李.替米沙坦对高血压合并2型糖尿病患者胰岛素抵抗和胰岛β细胞功能的影响[J].中国药业,2012,21(8): 39-41.
[4]Opsteen C,Qi Y,Zinman B,et al.Effect of short-term intensive insulin therapy on quality of life in type 2 diabetes[J].Journal of Evaluation in Clinical Practice,2012,18(2):256-261.
[5]蒋丽华,胡 玲.胰岛素强化治疗对新诊断2型糖尿病患者β细胞功能及病情缓解的影响[J].中国全科医学,2010,13(36):4 055-4 057.
[6]杨 梅,王青银,何 超.短期胰岛素强化治疗对初诊2型糖尿病患者胰岛B细胞功能的影响[J].中国临床保健杂志,2010,13(3):257-260.
[7]乔旭霞,谢武文.2种胰岛素给药方案对2型糖尿病合并肺部感染的疗效比较[J].中国药业,2014,23(17):114-115.
[8]迟志波,闫 萍,赵红霞,等.新诊断2型糖尿病远期血糖控制及改善胰岛β细胞功能的研究:持续皮下胰岛素注射治疗[J].中国糖尿病杂志,2014,22(2):154-156.
[9]Weng J,Li Y,Xu W,et al.Effect of intensive insulin therapy on beta_cell function and glycaemic control in patients with newly dlagnosed type 2 diabetes:a muIticentre randorllised parallelgroup trial[J].Lancet,2008,24:1 753-1 760.
[10]白丽艳 .胰岛素持续皮下输注对新诊断 2型糖尿病患者胰岛 β细胞功能影响的研究[J].中国老年学杂志,2008,28(9):925-926.
[11]姚新明,赵咏莉,陆美琴,等.胰岛素不同输注方式对新初断2型糖尿病患者胰岛B细胞功能的影响[J].中国临床保健杂志,2011,14(1):37-40.
Insulin Infusion for Treating Newly Diagnosed Diabetic Patients in 62 cases and Its influence on Pancreatic β-Cell Function
Li Cunjie,Lei Ting
(Hangzhong People′s Hospital,Hangzhong,Shaanxi,China 723000)
Objective To investigate the clinical efficacy of insulin infusion in treating newly diagnosed diabetes(DM)and its influence on pancreatic β cell function.M ethods 62 cases of newly diagnosed DM patients were randomly divided into two groups,31 cases in each group.CSII group was treated with subcutaneous insulin injection,and MSII group was treated with multiple subcutaneous with short-term intensive treatment.Results After treatment,the glucose and lipid levels of the two groups were significantly improved(P<0.05),with no significant difference between the two groups(P>0.05);the blood glucose time of the CSII group was significantly shorter than MSII group(P<0.05);the daily dose of insulin when blood glucose and 2 weeks of treatment in the CSII group was significantly lower than the MSII group(P<0.05);the insulin resistance and pancreatic β-cell function in the CSII group was significantly improved compared with the MSII group(P<0.05).Conclusion CSII in treating newly diagnosed DM has significant efficacy, compared with MSII,it can reduce the amount of insulin,shorten the time of blood glucose,improve insulin resistance and pancreatic β-cell function,which is worthy of clinical promotion.
diabetes;insulin;continuous subcutaneous infusion;pancreatic β-cell function
R969.4;R977.1+5
A
1006-4931(2016)01-0041-03
李存杰(1972-),男,大学本科,副主任医师,主要研究方向为糖尿病、糖尿病足、周围神经、血管病变及甲状腺疾病的诊治,(电子信箱)Sxyxzzs15@163.com。
2015-07-23;
2015-09-16)
