糖尿病合并骨质疏松中医诊疗标准
2016-03-11中华中医药学会糖尿病分会
中华中医药学会糖尿病分会
糖尿病合并骨质疏松中医诊疗标准
中华中医药学会糖尿病分会
【编者按】中华中医药学会糖尿病分会在中华中医药学会发布的《糖尿病中医防治指南》的基础上,研究、整合、优化以往中医糖尿病标准方面的研究成果,结合临床实际,研究而形成的能够被学术界普遍认可的糖尿病合并骨质疏松诊疗标准,对糖尿病合并骨质疏松的临床表现、理化检查、鉴别诊断、处理原则、辨证施治、成药治疗、辅助疗法、西医治疗等分别进行阐述,旨在进一步推广和发挥中医药在治疗糖尿病合并骨质疏松时的特色与优势,规范糖尿病合并骨质疏松的诊疗行为,促进糖尿病合并骨质疏松中医药临床疗效的进一步提升。
范围
本部分规定了糖尿病合并骨质疏松症的中医诊断标准及处理原则。
本部分适用于各级医疗和科研机构中从事中医糖尿病诊疗及科研工作的执业医师使用。
术语和定义、符号、缩略语
术语和定义
下列术语和定义适用于本部分。
1.骨质疏松症(osteoporosis)
骨质疏松症是以骨量减少,骨的显微结构退变导致骨骼脆性增加,易于骨折的一类全身性骨骼疾病。[参照1994年WHO骨质疏松症定义]
2.糖尿病性骨质疏松症(diabetic osteoporosis)
糖尿病性骨质疏松症是指糖尿病并发骨量减少,骨组织显微结构受损,骨脆性增加,易于骨折的一种全身性代谢性骨病。[参照糖尿病中医防治指南—糖尿病合并骨质疏松症]
3.骨痹(bone impediment)
骨痹是以肢体麻木无力、骨骼疼痛、大关节僵硬变形、活动受限等为主要表现的肢体痹病类疾病。[参照中医临床诊疗术语—疾病部分:骨痹]
4.筋痿(sinew wilting)
筋痿是以四肢尤其是下肢进行性麻痹不仁、痿弱无力、肌肉萎缩、不能随意
运动为主要表现的肢体痿病类疾病。[参照中医临床诊疗术语—疾病部分:筋痿]
符号和缩略语
OP—骨质疏松症;D0P—糖尿病性骨质疏松症。
诊断标准
糖尿病属中医“消渴”范畴,主要由阴虚燥热所致,久之可导致肝肾亏虚。肝主筋、肾主骨,肝肾不足,筋骨失养,则可出现腰膝酸软、不能久立,甚则腰腿骨疼痛、步履艰难等类似于骨质疏松症的表现。中医古籍无糖尿病性骨质疏松症之名,但就其临床表现而言,与中医之“筋痿”“骨痹”“骨枯”“腰腿痛”等病证类似。
病史
有糖尿病病史。
临床表现
1.症状
疼痛是最常见、最主要的症状。患者可有腰背酸痛或周身酸痛,持重物时疼痛加重或活动受限,严重时翻身、坐起及行走有困难。身长缩短、驼背是最重要的临床体征。骨折是最常见的并发症。其特点是在扭转身体、持重物、跌坐等日常活动中,没有较大外力作用的情况下可发生骨折。骨折发生的部位比较固定,好发部位为胸腰段椎体、桡骨远端、股骨上段、踝关节等。
2.理化检查(见附录A)
骨密度检查提示:骨质疏松。
鉴别诊断
骨痹
骨痹因风寒湿邪久羁,或年老体衰,骨失充养,骨质脆弱所致。以肢体麻木无力、骨骼疼痛、大关节僵硬变形、活动受限等为主要表现的肢体痹病类疾病。与筋痿鉴别的关键在于有无关节疼痛。骨痹日久,由于肢体关节疼痛,不能运动,肢体长期废用,故既有肢体肌肉萎缩无力,又伴有肌肉关节疼痛者,是为痿痹并病,可按病因病机特点,辨别孰轻孰重进行论治。
筋痿
筋痿多因禀赋不足,或后天失调,湿热痰浊阻滞,筋脉失养所致。以四肢尤其是下肢进行性麻痹不仁、痿弱无力、肌肉萎缩、不能随意运动为主要表现的肢体痿病类疾病。鉴别的关键在于有无关节疼痛,筋痿表现为肢体痿弱,赢瘦无力,行动艰难,甚至瘫软于床榻,但肢体关节多无疼痛;骨痹则关节疼痛突出。
偏枯
又称半身不遂。中风患者由于长期肢体关节不用,导致肢体肌肉出现废用性萎缩,也有关节疼痛等表现,但多为偏侧肢体,且有言语謇涩、口舌歪斜。与筋痿、骨痹不难鉴别。
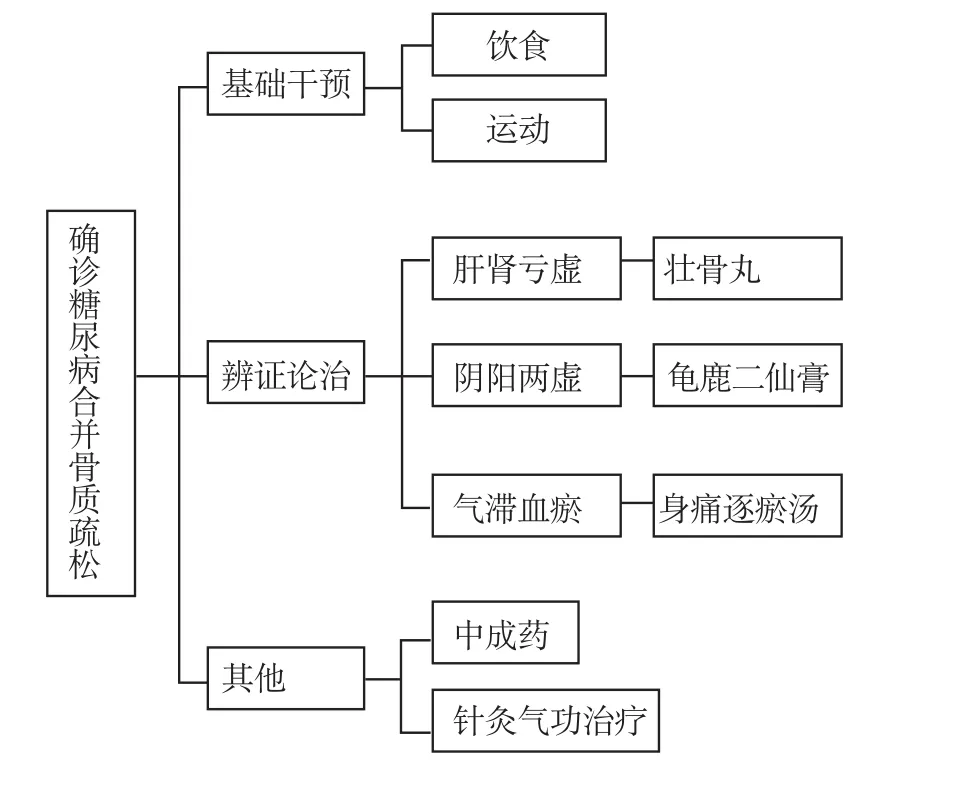
处理原则(见附录B)
基础干预
1.控制饮食(见附录C)
注意适当增加钙、镁、锌等微量元素的摄入,尤其是含钙丰富的食物,如牛奶和其他奶制品,富含钙质的蔬菜、豆类等宜经常食用。可适当选择具有健脾、滋肾的中药和富含钙质的食物,如虾皮、豆类等做成药膳,以起到食补的目的。避免嗜烟、酗酒和慎用影响骨代谢的药物等。
2.合理运动
运动是影响骨质量的重要因素,可减少骨量的丢失,增加肌肉的强度及协调性,可有效预防跌倒。对因骨、关节疼痛而需暂时卧床休息的患者也应尽可能做些床上的四肢或腰腹部肌肉的运动,以防止肌肉的废用性萎缩及骨质疏松的进一步加剧。要采取防止跌倒的各种措施,如注意是否有增加跌倒危险的疾病和药物,加强自身和环境的保护措施(包括各种关节保护器)等。健身气功五禽戏是防治DOP的有效方法。在专业五禽戏师指导下进行练习,运动量以患者不出现疲劳为宜。
辨证论治
由于年老肾虚精亏,气血不足,或复因寒湿之邪侵袭,使气血凝滞,络脉不通,筋骨失养,导致“骨痹”“筋痿”的发生。基本病机是由于本虚,其病位在骨与关节,其病性为本虚标实。首先要辨别虚实,分清标本。肾虚、脾虚、肝肾不足尤以肾虚为病之本,血瘀、湿浊、寒湿为病之标,初起时以实证或虚证多见,发病日久则多虚实夹杂之证。
治疗应抓住“本虚标实、虚实夹杂”的特点,在饮食运动干预以及严格控制血糖、血压、血脂的基础上,以扶正祛邪为原则,注重补肾、健脾、养血、益精、生髓等固本之法,兼施散寒除湿、行气活血、祛瘀止痛等祛邪之法,标本兼顾。从肾入手是治疗本病的关键,但在补肾时要注意其病机演化,初起当以补益肝肾为主,随着病程的进展则宜阴阳双补。由于本病血流瘀滞贯穿始终,活血化瘀起到重要作用。
1.肝肾亏损证
症状:神疲乏力,腰背部疼痛,膝胫酸痛软弱,眩晕耳鸣,健忘,头脑空痛,性功能下降。舌红或淡,脉沉细或数。
治法:滋补肝肾。
方药:壮骨丸(《丹溪心法》)加减。龟板、黄柏、知母、熟地、白芍、锁阳、陈皮、虎骨(用狗骨或牛骨代)、干姜。
加减:肾虚耳聋足痿甚加紫河车;男子遗精、尿频加菟丝子、芡实。
2.阴阳两虚证
症状:全身乏力,腰背部疼痛,痛有定处,或倦怠,腹胀,大便时溏,或形体消瘦,或肌肉松软。舌淡少津,脉细弱。
治法:滋阴补阳。
方药:龟鹿二仙膏(《成方切用》)合二仙汤(《中医方剂临床手册》)加减。鹿角、龟板、太子参、枸杞、仙茅、仙灵脾、巴戟天、当归、黄柏、知母。
加减:关节疼痛拘急加木瓜、鸡血藤,严重者加地龙、蜈蚣等虫类药。
3.气滞血瘀证
症状:腰背疼痛,无力,或肌肉关节刺痛,固定不移,活动不利,运动牵强;或身体沉重,胸胁疼痛;或关节肌肤紫暗、肿胀。舌质紫暗,苔白,脉细涩。
治法:理气活血、通络止痛。
方药:身痛逐瘀汤(《医林改错》)加减。秦艽、川芎、桃仁、红花、甘草、羌活、没药、当归、五灵脂、香附、牛膝、地龙。
加减:疼痛加用蜣螂、全蝎等。
其他疗法
1.中成药(见附录D)
中成药的选用必须适合该品种的证型,切忌盲目使用。建议选用无糖颗粒剂、胶囊剂、浓缩丸或片剂。强骨胶囊,用于原发性骨质疏松症、骨量减少患者属肾阳虚证者,一次3~4粒,一日3次。仙灵骨葆胶囊,用于肝肾不足、瘀血阻络所致骨质疏松症,一次3粒,一日2次。
2.针灸
需要在血糖控制较好,且无皮肤过敏、溃疡、水肿等的情况下使用针灸理疗,谨防针灸后感染。针灸治疗以补肾健脾,温阳通脉为治疗原则;常用经脉是膀胱经、胃经、督脉;常用穴位是肾经、脾经及表里经穴位;以缓解疼痛为目的取穴,多以疼痛好发部位局部取穴,配合循经取穴;治疗方法多样化,有针刺、艾灸、耳针等。
(1)针刺法
主穴:肾俞、脾俞、足三里、关元、太白、太溪、阿是穴。
功用:健脾益肾。
手法:平补平泻法,阳虚和血瘀者用温法。每日1次,10~15d为1疗程。
(2)艾灸法
补肾温阳通络中药制成药条,用艾绒隔药灸,取穴大椎、大杼、足三里、肾俞、脾俞、命门、神阙、中脘、关元、阿是穴。每次选3~4穴,每穴5壮,每日1次,10次为1疗程。
(3)耳针法
取耳穴子宫、肾、内分泌、卵巢、脾,采用埋针法,留针2d,两耳交替治疗,30d为1疗程。
3.推拿
采用手法按摩,主要有滚、揉、按、摩、点、擦法。主要按摩腰背部肌肉及穴位,每天1次或隔天1次,10d为1疗程。注意老年骨质疏松患者受轻微外力可造成骨折,对骨质疏松症引起的腰腿痛,要以轻手法放松为主,主要以缓解症状为目的,切忌重手法扳动肢体及脊柱关节。按摩可以疏通经络、滑利关节、强筋壮骨、缓解疼痛,对骨质疏松有着独特的疗效。
4.外敷
以温经散寒、补肾活血、通络止痛的中药外敷,通过药物渗透和物理加温的作用可改善循环,促进组织修复并止痛。
西医治疗原则(见附录E)
1.充分控制血糖是治疗的前提,患者常常需要从口服降糖药改为胰岛素治疗。
2.对骨质疏松患者,可根据患者情况给予以下治疗:①促进骨钙形成药物,如钙剂与维生素D类;②抑制骨吸收类药物,如二磷酸盐类、降钙素类、性激素替代治疗等;③促进骨细胞形成药物。
并发症的处理原则(见附录F)
骨折是骨质疏松症最常见的并发症。
附录A骨密度测定判断标准
1.双能X线吸收法(DXA)是目前国际学术界公认的骨密度检查方法。
2.常用的推荐测量部位是腰椎1~4和股骨颈。
3.世界卫生组织(WHO)推荐的基于DXA测定值的骨质疏松症诊断标准:骨密度值低于同性别、同种族健康成人的骨峰值不足1个标准差属正常;降低1~2.5个标准差为骨量低下(骨量减少);降低程度等于或大于2.5个标准差为骨质疏松;骨密度降低的程度符合骨质疏松的诊断标准,同时伴有一处或多处骨折时为严重骨质疏松。现在也通常用T值表示,即T值≥-1.0为正常,-2.5<T值<-1.0为骨量减少,T值≤-2.5为骨质疏松。
附录C糖尿病合并骨质疏松中医食疗方
芝麻核桃仁粉
原料:黑芝麻250g,核桃仁250g,白砂糖50g。
制法:将黑芝麻拣去杂质,晒干,炒熟,与核桃仁同研为细末,加入白糖,拌匀后瓶装备用。
吃法:每日2次,每次25g,温开水调服。
功效:滋补肾阴,抗骨质疏松。
黄芪虾皮汤
原料:黄芪20g,虾皮50g。
制法:先将黄芪切片,入锅,加水适量,煎煮40min,去渣,取汁,兑入洗净的虾皮,加水及葱、姜、精盐等调味品,煨炖20min,即成。
吃法:佐餐当汤服食。
功效:补益脾肾,补充钙质,抗骨质疏松。
附录B糖尿病合并骨质疏松的中医治疗模式
附录D中成药使用说明
(2005年版《中华人民共和国药典—临床用药须知:中药卷》及《国家基本药物—中成药》)
强骨胶囊
药物组成:骨碎补总黄酮。
功能主治:补肾、壮骨、强筋、止痛。用于原发性骨质疏松症、骨量减少患者属。肾阳虚证者,症见腰背四肢酸痛,畏寒肢冷或抽筋,下肢无力,夜尿频多等。
用法用量:饭后温开水送服,一次3~4粒,一日3次,3个月为一疗程。
注意事项:目前尚无孕妇服用本品的经验。
仙灵骨葆胶囊
药物组成:淫羊藿、续断、补骨脂、地黄、丹参、知母。
功能主治:滋补肝肾,活血通络,强筋壮骨。用于肝肾不足、瘀血阻络所致骨质疏松症,症见腰脊疼痛,足膝酸软,乏力。
用法用量:口服,一次3粒,一日2次,4~6周为1个疗程。
注意事项:忌食生冷、油腻食物;感冒时不宜服用;高血压、心脏病、糖尿病、肝病、肾病等慢性病严重者应在医师指导下服用;服药2周症状无缓解,应去医院就诊;对本品过敏者禁用,过敏体质者慎用;本品性状发生改变时禁止使用;请将本品放在儿童不能接触的地方;如正在使用其他药品,使用本品前请咨询医师或药师;对该药任何成分过敏者禁用;孕妇及哺乳期妇女用药尚不明确。
附录E常用预防治疗骨质疏松症的西药
钙剂
主治:用于钙缺乏,如骨质疏松症、手足抽搐症、骨发育不全和佝偻病的补钙以及妊娠和哺乳期妇女、绝经期妇女的补钙。
用法:口服给药。可根据人体需要及膳食钙的供给情况酌情进行补充,分次服用;基础治疗,每日钙摄入量为800~1000mg。
维生素D
主治:用于佝偻病,如维生素D依赖性佝偻病、低血磷性维生素D抵抗型佝偻病等。骨质疏松症(主要用于绝经妇女及老年性骨质疏松症)。
用法:口服给药,每日1次。
二磷酸盐
主治:主要用于预防和治疗骨质疏松症,如妇女绝经、年龄增加、应用肾上腺皮质激素等原因所致骨质疏松;另可用于变形性骨炎(Pager’s症)、多种原因引起的高钙血症及甲状旁腺功能亢进症。
用法:晨起空腹服用,每日1次或每周1次。
降钙素类
主治:骨质疏松症。主要用于晚期绝经后骨质疏松症以及老年性骨质疏松症,也用于其他继发性骨质疏松症(如皮质激素治疗后或缺乏活动所致)。可用于骨质疏松症引起的骨痛。高钙血症和高钙危象。主要用于继发于乳腺癌、肺癌、骨髓瘤和其他恶性肿瘤骨转移所致的高钙血症,也用于其他原因所致的高钙血症(如:甲状旁腺功能亢进,缺乏活动或维生素D中毒;神经性营养不良症;由诸如创伤后骨质疏松症、交感神经营养不良、肩-臂综合征、外周神经受伤所致的灼痛、药物引起的神经营养不良等原因所致者)。用于变形性骨炎(Pager’s症),特别用于伴有骨痛、神经并发症、骨转换增加、骨病变进行性蔓延、不完全或反复骨折的病例。
用法:皮下注射或肌内注射,1日1次或隔日1次。
性激素替代治疗
主治:预防绝经后骨质疏松症。
用法:口服给药,每日1次或周期疗法(月经周期第5天开始服用,服药21d后,停药7d,开始另一周期)。
附录F骨质疏松性骨折的治疗
骨折的整复和固定
骨折的整复和固定有两种方法,即手术和非手术治疗,应根据骨折的具体部位、损伤程度和患者的全身状况决定。常见的骨折部位治疗方法有:
1.脊柱骨折
脊柱骨折包括手术和非手术方法。如有脊髓、神经根压迫和严重压缩性骨折时,可考虑手术减压,并依据骨质量酌情选用内固定术。脊柱微创技术—经皮椎体成形术和后凸成形术适用于新鲜的,不伴有脊髓或神经根症状、疼痛严重的椎体压缩性骨折。
2.髋部骨折
髋部骨折包括手术和非手术方法。手术治疗包括内固定、人工关节置换和外固定器等。
3.桡、尺骨远端骨折
一般采用手法复位,可用夹板或石膏或外固定器固定。对于少数不稳定的骨折可考虑手术处理。
功能锻炼
骨折固定应尽可能不妨碍肢体活动。早期功能锻炼以及配合用药,使骨折愈合和功能恢复达到比较理想的结果。
抗骨质疏松治疗
参照本标准。
防治并发症
高龄骨质疏松性骨折患者需积极防治下肢深静脉血栓形成、脂肪栓塞综合征、坠积性肺炎、泌尿系感染和压疮等并发症。
10.3969/j.issn.1672-7851.2016.12.006
