内镜黏膜下剥离术治疗消化道巨大息肉临床观察
2016-03-06周海华袁帅石胜利沈洁徐建平
周海华,袁帅,石胜利,沈洁,徐建平
(南方医科大学附属小榄医院消化内科,广东 中山 528415)
·临床经验·
内镜黏膜下剥离术治疗消化道巨大息肉临床观察
周海华,袁帅,石胜利,沈洁,徐建平
(南方医科大学附属小榄医院消化内科,广东 中山 528415)
目的 探讨内镜黏膜下剥离术治疗消化道巨大息肉的有效性及安全性。方法选择2012年6月至2015年10月在我院诊治的消化道巨大息肉患者60例,按随机数表法分为内镜黏膜下剥离术(ESD)组和内镜下黏膜切除术(EMR)组,每组30例。比较两组的整块切除率、复发率、出血率和穿孔率。结果ESD组整块切除率为90.0%(27/30),复发率为0(0/30),出血率为76.7%(23/30),穿孔率为3.3%(1/30);EMR组整块切除率为13.3%(4/30),复发率为36.7%(11/30),出血率为33.3%(10/30),穿孔率为6.7%(2/30);经统计学分析显示,ESD组的整块切除率和出血率高于EMR组,复发率低于EMR组,差异均有统计学意义(P<0.05),而穿孔率两组比较差异无统计学意义(P>0.05)。结论ESD在治疗消化道巨大息肉方面有效性及安全性较高,值得临床推广。
内镜黏膜下剥离术内镜下黏膜切除术;息肉;疗效
消化道息肉是消化系统疾病的一种常见病。肿瘤性息肉为癌前疾病,息肉直径越大,癌变的可能性越大。早期消化道息肉切除可降低消化道恶性肿瘤的发生率,而内镜下息肉切除术是其首选的治疗方法。内镜黏膜下剥离术(Endoscopic submucosal dissection,ESD)是近年来被推广的一项新技术。它是在内镜下黏膜切除术(Endoscopic mucosal resection,EMR)基础上发展起来的,主要用于胃肠道黏膜层及黏膜下层较大病变的一次性大块或完整切除。ESD治疗消化道巨大息肉的国内外相关文献报道较少。本组采用ESD的方法治疗消化道巨大息肉,观察其临床疗效及安全性,现报道如下:
1 资料与方法
1.1 一般资料 选择2012年6月至2015年10月在我院住院诊治的消化道巨大息肉患者60例,其中男性34例,女性26例;年龄20~67岁,平均(43.8±1.1)岁。排除严重心肺肾等疾病及组织病理为癌变者。按随机数表法将其分为ESD组和EMR组,每组30例。
1.2 方法
1.2.1 术前准备 术前告知患者治疗方案并签署内镜治疗知情同意书及麻醉同意书;术前完善凝血时间、肝肾功、心电图等常规检查,术前一周停用抗血小板药物、抗凝剂。胃息肉患者手术前晚起禁食禁水8 h,术前5 min口服2%利多卡因胶浆10 mL。肠息肉患者手术前晚6时进食流质并口服复方聚乙二醇1盒,手术当天禁食并于术前6 h再次口服复方聚乙二醇2盒。术中左侧卧位。全身静脉麻醉、治疗期间维持静脉通道,持续吸氧,心电监护。
1.2.2 手术方法 (1)EMR组:①标记:内镜下确定病变范围后,沿病灶外缘周围5 mm处予针形刀电凝标记;②黏膜下注射:于病灶边缘标记点外侧进行多点黏膜下注射靛胭脂-肾上腺素-生理盐水溶液,每点2~3 mL,使病变黏膜充分隆起;③切除病灶:在透明帽辅助下将病灶吸入透明帽后行内镜下圈套电切及电凝止血术,据病灶大小行一次或分次切除;④创面处理:如有病变组织残留或创面出血,应用高频电凝治疗或止血钳止血;⑤标本组织送病理检查。(2)ESD组:①标记同EMR组;②黏膜下注射同EMR组;③环形切开病变:应用Dunal-knife沿病灶边缘标记点外侧缘环形切开病变周围正常黏膜;④剥离病变:应用IT刀或Hook刀于病灶下方对黏膜下层进行剥离,剥离过程中多次黏膜下注射,保持病灶与肌层分离,若操作过程中出现穿孔,则予内镜吻合器夹闭破口;⑤创面处理同EMR组;⑥标本组织送病理检查。
1.2.3 术后处理 术后禁食水3~5 d,观察有无呕血、黑便、胸闷、气促、皮下气肿等情况,若异常则延长禁食水时间,常规制酸、补液、止血和预防使用抗生素等处理。全流质饮食1周,逐渐过渡为半流、软食。术后3个月复查胃镜或肠镜,在原病灶部位再次发现同病理类型息肉者,视为有复发。
1.2.4 观察指标 记录两组的整块切除率、复发率、术后并发症的发生率(包括出血率和穿孔率)等指标。
1.3 统计学方法 应用SPSS18.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,两样本均数比较采用t检验,计数资料以率表示,两样本率的比较采用χ2检验,以P<0.05表示差异有统计学意义。
2 结 果
2.1 患者一般情况 60例消化道巨大息肉患者的主要临床表现为便血、腹部胀闷等,其中高级别上皮内瘤变47例,低级别上皮内瘤变13例。所有患者均内科住院治疗后好转出院,无需外科手术。两组患者在性别、年龄、病灶直径、类型方面比较差异均无统计学意义(P>0.05),见表1。
表1 ESD组与EMR组一般情况比较(±s)

表1 ESD组与EMR组一般情况比较(±s)
组别 性别[例(%)]类型(例)男女 肠ESD(n=30) EMR(n=30)检验值P值18(60.0)16(53.3)12(40.0) 14(46.7)胃4 3 26 27 0.27 0.60年龄(岁) 43.7±1.2 42.6±0.9 1.96 0.06病灶直径(cm) 3.41±1.3 3.37±1.5 1.30 0.20 0.00 1.00
2.2 两组患者的手术效果比较 ESD组患者的整块切除率和出血率高于EMR组,复发率低于EMR组,两组差异均有统计学意义(P<0.05);穿孔率两组比较差异无统计学意义(P>0.05),见表2。
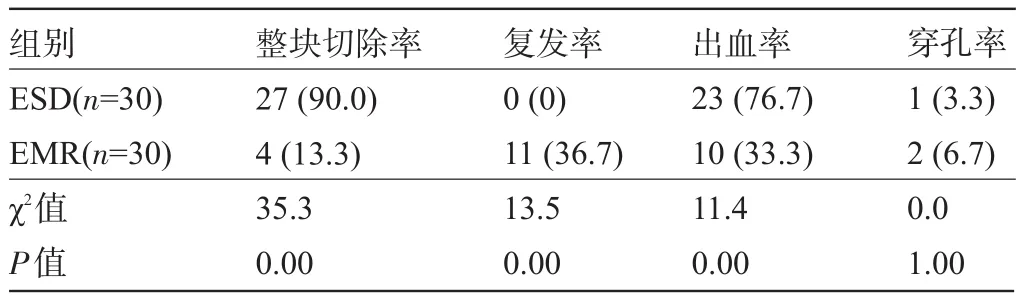
表2 ESD组与EMR组患者的手术效果比较[例(%)]
3 讨 论
消化道息肉是消化道黏膜上皮向消化腔内突出的局限隆起性病变,为常见病。息肉大小不等,临床上一般把直径≥2.0 cm的息肉称为巨大息肉。其病理组织学类型需内镜活检明确。根据病理学特点不同将消化道息肉分为肿瘤性和非肿瘤性两类。肿瘤性息肉即腺瘤包括腺管状腺瘤、绒毛状腺瘤、绒毛腺管状腺瘤,这些息肉最易发生癌变。癌变率与直径呈正相关,直径大于2 cm腺瘤癌变率为15%~50%[1],直径大于3 cm腺瘤癌变率为90.5%[2]。2010年消化系统肿瘤WHO分类和美国癌症联合会(AJCC)肿瘤分期均将高级别异型增生(上皮内瘤变)纳入原位癌范畴[3]。
消化道息肉早期切除可预防消化道恶性肿瘤的发生。内镜下息肉切除术是治疗消化道息肉最常用、最有效的方法。同外科手术相比具有创伤小、恢复快、住院时间短、生活质量高等优点,更容易被广大患者接受。随着内镜诊疗技术的发展,EMR和ESD目前正逐渐被更多学者接受,并成为标准治疗早期黏膜癌及高级别异型增生的方法之一[4]。ESD对直径大于2 cm病变可一次性完整切除,避免分块切除导致的病变复发[5]。EMR对直径大于2 cm病变几乎不能一次性完全切除,且切除往往不彻底[6]。2011年Park等[7]发表的EMR、ESD治疗早期胃癌的Meta分析结果显示无论直径大于1.0 cm及小于1.0 cm的病灶ESD的整块切除率均大于EMR。Tanaka等[8]综合分析13个治疗中心2 719例结直肠癌患者ESD的相关数据,结果显示ESD的整块切除率为82.8%。本组研究显示ESD组整块切除率(90.0%)亦高于EMR组(13.3%)。Takahashi等[9]在研究EMR、ESD治疗300例早期食管癌的结果显示ESD治疗组的复发率(0.9%)明显低于EMR(9.8%)治疗组。本研究组也证实ESD组复发率(0.0%)远低于EMR组(36.7%)。原因可能与ESD组操作过程中反复行黏膜下注射,致黏膜层与固有肌层充分分离,使病灶易被辨识并能完全剥离相关;而EMR组因息肉直径大,致圈套器无法一次性完全套扎,且切除深度难以控制,从而导致部分病灶遗留。内镜下息肉切除主要并发症为穿孔和出血。Cao等[10]发表的EMR、ESD治疗消化道肿瘤的Meta分析显示ESD组穿孔率和出血率分别为EMR的4.09倍、2.2倍。本组资料显示两组在穿孔率上差别无统计学意义,原因可能与操作者水平较高、操作过程中多次行黏膜下注射相关;但出血率ESD组(76.7%)高于EMR组(33.3%),原因可能与其切除部位较深、操作技术难度大、时间长、涉及器械多等相关。
总之,ESD治疗消化道巨大息肉疗效较确切,整块切除率高、复发率低,穿孔发生率不高,即使出现消化道出血、穿孔等并发症也可在内镜下及时处理,避免外科开刀手术,故是一种有效的治疗手段,值得临床进一步推广。
[1]于思达,孟荣贵,徐洪连,等.内镜黏膜切除术治疗大肠广基大息肉[J].中华消化内镜杂志,2005,22(5):299-303.
[2]Su MY,Ho YP,Hsu CH,et a1.How can colorectal neoplasms be treated during Colonoscopy?[J].World J Gastroenterol,2005,11 (18):2806-2810.
[3]Bosman F,Cameiro F',Hruban R,et a1.WHO Classification of tumour of the digestive system[D].Lyon:IARC Press,2010.
[4]Moharned OO,Michael Bw.Endoscopic mucosal resection(EMR) and endoscopic submucosal dissection(ESD)in 2011,a Western perspective[J].Clinics and Research in Hepatologyand Gastroenterology,2011,35(4):288-294.
[5]Gotada T,Friendand S,Hamanaka H,et al.A lering curve for advanced endoscopic resection[J].Gastrointest Endosc,2005,62(6): 866-867.
[6]窦利州,张月明,贺舜,等.内镜下黏膜切除术和内镜黏膜下剥离术治疗直肠类癌的对照研究[J].中华消化内镜杂志,2013,30(4): 209-213.
[7]Park YM,Cho E,Kang HY,et al.The effectiveness and safety of endoscopic submucosal dissection compared with endoscopic mucosal resection for early gastric cancer:a systematic review and metaanalysis[J].Surg Endosc,2011,25(8):2666-2677.
[8]Tanaka S,Terasaki M,Kanao H,et al.Current status and future perspectives of endoscopic submucosal dissection for colorectal tumors [J].Dig Endosc,2012,24(Suppl 1):73-79.
[9]Takahashi H,Arimura Y,Masao H,et al.Endoscopic submucosal dissection is superior to conventional endoscopic resection as a curative treatment for early squamous cell carcinoma of the esophagus(with video)[J].Gastrointest Endosc,2010,72(2):e1-2.
[10]Cao Y,Liao C,Tan A,et al.Meta-analysis of endoscopic submucosal dissection versus endoscopic mucosal resection for tumors of the gastrointestinal tract[J].Endoscopy,2009,41(9):751-757.
R656
B
1003—6350(2016)10—1662—02
10.3969/j.issn.1003-6350.2016.10.038
2015-12-23)
2013年广东省中山市卫生局立项课题(编号:2013A020215);
周海华。E-mail:374103346@qq.com
