儿童社区获得性肺炎革兰氏阴性多重耐药菌的分布与耐药率分析
2016-03-06温壮飞孙虹卓珠琳周琼华
温壮飞,孙虹,卓珠琳,周琼华
(海口市妇幼保健院儿科,海南 海口 571500)
儿童社区获得性肺炎革兰氏阴性多重耐药菌的分布与耐药率分析
温壮飞,孙虹,卓珠琳,周琼华
(海口市妇幼保健院儿科,海南 海口 571500)
目的 了解海口市儿童社区获得性肺炎住院患者感染革兰氏阴性多重耐药菌的分布与耐药率,为降低患者感染率及耐药率提供依据。方法选取2012年1月至2014年12月我院儿科6岁以下社区获得性肺炎住院患者入院后送检的9 569份痰液标本进行细菌学分离及培养,对革兰氏阴性多重耐药菌的分布及耐药率进行分析。结果送检的9 569份标本中分离出病原菌3 740株,占39.08%;3 740株病原菌中分离出多重耐药菌408株,占10.9%,主要是ESBLS(+)大肠埃希菌(ESBLs-ECO)、ESBLS(+)肺炎克雷伯菌(ESBLs-KPN)、多药耐药铜绿假单胞菌(MDR-PA)、多药耐药鲍曼不动杆菌(MDR-AB),其中ESBLs(+)肺炎克雷伯及大肠埃希菌为主要多重耐药病原菌。ESBLs(+)肺炎克雷伯及大肠埃希菌阳性率有逐年上升趋势。各年龄段革兰氏阴性多重耐药菌以ESBLs(+)肺炎克雷伯及大肠埃希菌所占比例最高,且主要分布在婴儿组,分别为19.6%及14.8%。革兰氏阴性多重耐药菌对氨苄西林、阿莫西林克拉维酸钾及头孢菌属类抗生素耐药率在80%以上,对妥布霉素耐药率为5%~40%,对复方新诺明耐药率为10%~53%,对左氧氟沙星耐药率为5%~10%,对哌拉西林他唑巴坦耐药率在12%以下,对阿米卡星及亚胺培南耐药率低在6%以下。结论ESBLs(+)肺炎克雷伯及大肠埃希菌是海口地区6岁以下儿童社区获得性肺炎革兰氏阴性多重耐药菌主要致病菌,婴幼儿为感染高危人群,应加强监测。多重耐药菌对常用抗生素耐药率高,规范使用抗生素是控制耐药率的重要途径。
社区获得性;肺炎;细菌;多重;耐药性
抗生素的不规范使用以及有创技术的开展导致多重耐药菌的产生呈增长趋势,多重耐药菌已成为医院感染的重要病原菌。多重耐药和广泛耐药菌株在某些病区内的流行播散对临床构成严重威胁[1],为了解多重耐药菌的分布特点,对2012-2014年我院6岁以下儿童社区获得性肺炎革兰氏阴性多重耐药菌进行了回顾性分析,以便有效预防和控制多重耐药菌的传播,现将情况报道如下:
1 资料与方法
1.1 资料来源 选取2012年1月至2014年12月本院儿科住院患者,年龄1个月~6岁,所有病例均符合诊断儿童社区获得性肺炎[2],入选病例按照儿童社区获得性肺炎管理指南住院标准纳入[3];对入选病例取痰液进行细菌学分离及培养,多重耐药菌(MDROS)感染标准为患者送检标本中培养出MDROs,有相关的临床表现,在排除污染的情况下判定为感染;依据国家卫计委2001年颁布的《医院感染诊断标准》剔除院内感染病例,对符合社区获得性感染病例的病原菌分布及耐药率进行回顾性分析,其中<1岁1 252例,≥1岁~<3岁908例,≥3岁~<6岁598例。
1.2 方法
1.2.1 获取标本方法 符合条件入选患者在入院当天清洁口腔,予生理盐水清洗口腔后由专人用负压吸引器接一次性吸烟管,经鼻深部负压吸痰,将痰标本置于无菌密封容器中立即送检。
1.2.2 仪器与试剂 VITEK2全自动细菌鉴定及药敏分析仪购自Oxid公司。琼脂以及抗生素药敏制片均购自广州迪景公司。
1.2.3 细菌鉴定方法
1.2.3.1 细菌鉴定 质控菌株(由中国医学菌种保存中心提供)大肠埃希菌(ATCC25922)、肺炎克雷伯菌(ATCC700603)、铜绿假单胞菌(ATCC27853)、鲍曼不动杆菌。对送检的痰标本接种于普通细菌培养基中培养,培养阳性标本经天地人微生物系统进行鉴定。
1.2.3.2 药敏试验 对检测到的阳性菌株按K-B法进行药敏试验。药敏试验判断标准依据美国临床实验室标准化研究所(CLSI)的标准。对抗菌药物(青霉素类、第三代、第四代头孢菌素类、碳氢霉烯类、单环β-内酰胺类、β-内酰胺加酶抑制剂类、氨基苷类、喹诺酮类)中,3类或3类以上抗菌药表现出耐药的菌株进行统计。所有的操作程序依据《全国临床检验操作规程》中的相关规定。
1.2.3.3 监测菌株 监测ESBLS(+)大肠埃希菌(ESBLs-ECO)、ESBLS(+)肺炎克雷伯菌(ESBLs-KPN)、多药耐药铜绿假单胞菌(MDR-PA)、多药耐药鲍曼不动杆菌(MDR-AB)。
1.3 统计学方法 采用SPSS16.0软件对研究数据进行整合和分析,部分统计资料用百分率进行表示。
2 结 果
2.1 多重耐药菌分布 2012年6月至2014年12月全院符合送检9 569份标本,分离病原菌3 740株,占39.08%;3 740株病原菌中分离多重耐药菌408株,阳性率为10.9%。
2.2 多重耐药菌种类、培养阳性率及构成比 革兰氏阴性多重耐药菌 ESBLs-ECO 177株、ESBLs-KPN 198株、MDR-PA 18株、MDR-AB 15株,ESBLs-KPN阳性率及构成比为最高,见表1。
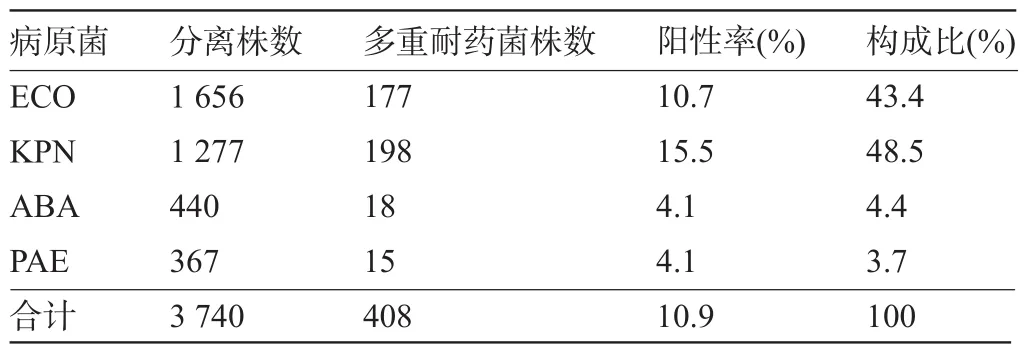
表1 革兰氏阴性病原菌种类、培养阳性率与构成比(%)
2.3 多重耐药菌在各年度分布 2012年、2013年、2014年度分离出的革兰氏阴性多重耐药菌主要为ESBLs-ECO及ESBLs-KPN。ESBLs-ECO及ESBLs-KPN阳性率呈逐年上升趋势,各年度均以ESBLs-KPN阳性率最高,见表2。
2.4 多重耐药菌在各年龄段的分布 革兰氏阴性多重耐药菌主要分布在婴儿组;各年龄组多重耐药菌主要为ESBLs-ECO及ESBLs-KPN,主要分布在婴儿组,分别为19.6%及14.8%,见表3。
2.5 革兰氏阴性多重耐药菌的耐药率 革兰氏阴性多重耐药菌对氨苄西林、阿莫西林克拉维酸钾及头孢菌属类抗生素耐药率在80%以上,对妥布霉素耐药率为5%~40%,对复方新诺明耐药率为10%~53%,对左氧氟沙星耐药率为5%~10%,对哌拉西林他唑巴坦耐药率在12%以下,对阿米卡星及亚胺培南耐药率低,在6%以下,见表4。
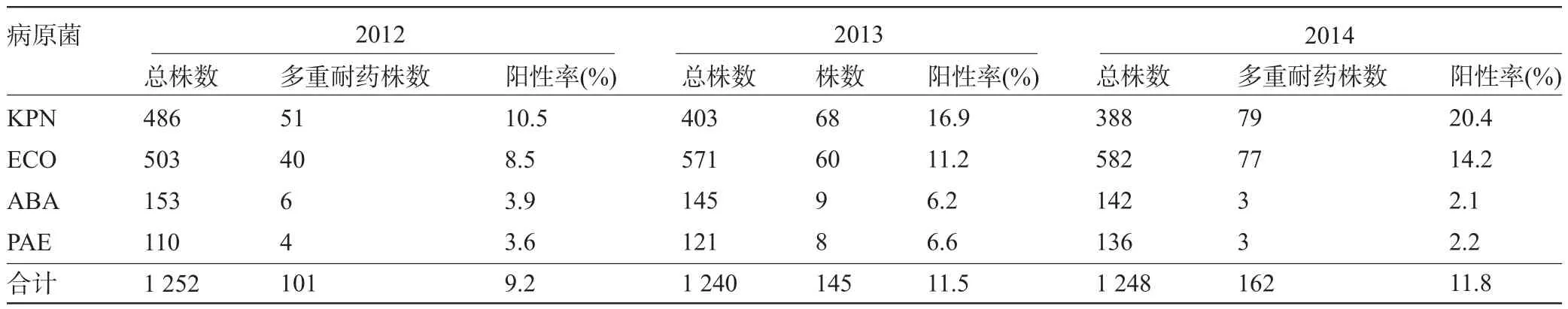
表2 各年度革兰氏阴性多重耐药菌培养阳性率分布
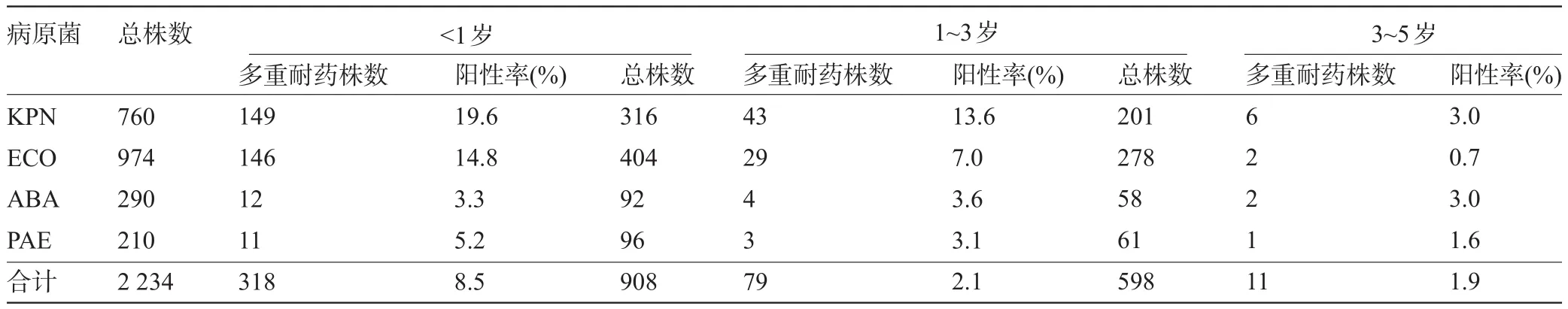
表3 革兰氏阴性多重耐药菌在各年龄段的分布
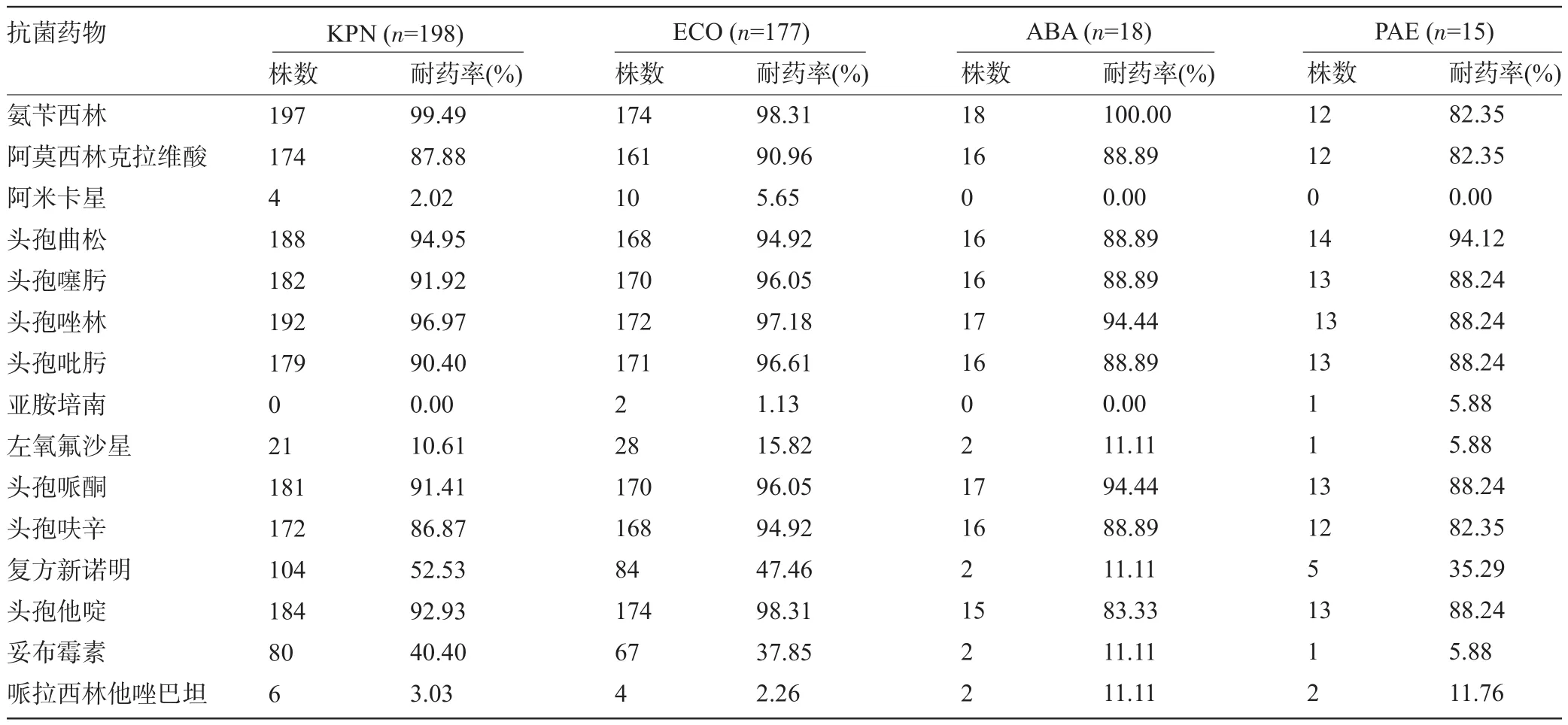
表4 革兰氏阴性多重耐药菌对抗菌药物的耐药率
3 讨 论
多重耐药菌通常是指对临床使用的3类或3类以上抗菌药物同时呈现耐药的细菌[4]。本研究显示,在9 569份送检标本中检出革兰氏阴性多重耐药菌408株,检出率为10.9%,低于相关报道[5-6]。分离出多重耐药菌主要有ESBLS(+)大肠埃希菌、ESBLS(+)肺炎克雷伯菌及多药耐药铜绿假单胞菌、多药耐药鲍曼不动杆菌,与相关报道一致[5,7]。其中,主要为ESBLS(+)肺炎克雷伯菌及大肠埃希菌,提示两种细菌为6岁以下儿童社区获得性肺炎主要革兰氏阴性多重耐药细菌。
从年龄分布来看,本研究提示革兰氏阴性多重耐药菌主要分布在婴幼儿组,ESBLs-ECO及ESBLs-KPN阳性率随年龄增加有下降趋势,因此婴幼儿应为重点监测对象,可能与婴幼儿免疫功能发育不完善相关。从年度分布来看,分离四种革兰氏阴性多重耐药菌中,ESBLS(+)肺炎克雷伯菌及大肠埃希菌阳性率呈逐年上升趋势,应该引起重视,考虑与基层医院滥用抗生素现象日趋严重密切相关。
耐药性方面,产ESBLs是肺炎克雷伯菌对β-内酰胺类抗菌药物产生耐药的常见原因,近年ESBLs的检出率持上升趋势[8]。从ESBLS(+)肺炎克雷伯菌及大肠埃希菌耐药性分析可以看出,对除哌拉西林他唑巴坦外的β-内酰胺类抗生素耐药率较高,在85%以上。两种细菌耐药机制主要是产生ESBLs,ESBLs是由质粒介导的广谱β-内酰胺酶突变而来,可以水解三代头孢菌素及青霉素类抗菌药物,同时携带氨基糖苷类抗生素、喹诺酮类抗生素等耐药基因[9]。ESBLS(+)肺炎克雷伯菌及大肠埃希菌对妥布霉素及复方新诺明耐药率为37%~53%、左氧氟沙星耐药率为11%~22%,可能与儿科较少使用这两类抗生素有关。对哌拉西林他唑巴坦、阿米卡星及亚胺培南耐药率低,在12%以下。因此,在经验治疗无效的情况下,妥布霉素、复方新诺明可慎重选用,哌拉西林他唑巴坦、阿米卡星及亚胺培南可作为最终选用。在产ESBLs大肠埃希菌耐药性分析中发现2例对亚胺培南耐药,可能与亚胺培南长期广泛用有关。多药耐药铜绿假单胞菌及鲍曼不动杆菌检出率分别为6.8%及7.2%,连续3年检出率未呈上升趋势。两种细菌为条件致病菌,儿童除与抗生素频繁使用之外,与其免疫功能低下亦有关,侵入性操作也是影响因素[10]。铜绿假单胞菌主要是存在于人体皮肤、肠道呼吸道等部位,该细菌除了有多重耐药的特性,还有多种抗生素具有天然耐药和获得性耐药[11]。本研究中多药耐药铜绿假单胞菌对β-内酰胺类抗生素耐药率在90%以上。对氨基糖苷类及喹诺酮类耐药率在10%以下,除了与这两类抗生素在儿科较少使用外,与其复杂的耐药机制也密切相关。本研究发现1例多药耐药铜绿假单胞菌对亚胺培南耐药,可能与铜绿假单胞菌产生能水解碳青霉烯类的β-内酰胺酶相关[12]。鲍曼不动杆菌也是条件致病菌,好发于在免疫缺陷患者中,常引起严重感染。对除哌拉西林他唑巴坦外的β-内酰胺类抗生素的耐药性保持在80%以上,鲍曼不动杆菌对β-内酰胺类抗生素耐药主要是产生了各种类型BLA,易经结合方式获得耐药性,常有多种耐药质粒共存[13],在本研究未发现阿米卡星及亚胺培南耐药菌株,且对哌拉西林他唑巴坦、妥布霉素、左氧氟沙星保持较高敏感性。
综上所述,ESBLs(+)肺炎克雷伯菌及大肠埃希菌是海口地区6岁以下儿童社区获得性肺炎主要多重耐药菌,感染率有逐年上升趋势,且婴幼儿为感染高危人群,应加强耐药菌监测,规范基层医疗机构使用抗生素及有效隔离措施是控制耐药菌产生的重要途径。对多重耐药菌株要像对待烈性传染病菌那样予以严格隔离,及时切断传播,减少耐药菌交叉感染。
[1]胡付品,朱德妹,汪复,等.2011年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2012,12(5):321-329.
[2]胡亚美,江载芳.诸福棠实用儿科学[M].7版.北京:人民卫生出版社,2012:175-1185.
[3]中华医学会儿科学分会呼吸学组.儿童社区获得性肺炎管理指南(2013年)(下)[J].中华儿科杂志,2013,51(11):856-858.
[4]中华人民共和国卫生部.多重耐药菌医院感染预防与控制技术指南(试行)[J].药物不良反应杂志,2011,13(2):108-109.
[5]刘向欣,尹素凤,刘运秋,等.医院多重耐药菌的临床分布特点[J].现代预防医学,2012,39(15):3990-3995.
[6]李慧柳,王宝强,卫奕荣.医院多重耐药菌感染及其分布情况调查[J].中国消毒学杂志,2012,29(3):202-204.
[7]刘芸,张炳昌,尚旭明,等.医院感染病原菌分布及抗菌药物敏感性分析[J].中国卫生检验杂志,2013,12(23):3449-3452.
[8]Sacha P,Ojdana D,Wieczorek P,et al.Profiles of phenol-phenotyperesistance to antibiotic other than β-lactams in Klebsiella pneumoniae ESBLs-produces,carrying blaSHV gennes[J].Folia Histochem Cytobiol,2010,48(4):663-666.
[9]徐德斌,张劭夫,公衍文.病原菌分布及耐药性监测[J].中华医院感染学杂志,2010,20(20):3227-3229.
[10]韦球,陈一强,孔晋亮,等.ICU与非ICU患者下呼吸道医院感染病原菌分布与耐药性分析[J].中华医院感染学杂志,2013,23(1): 24-26.
[11]刘逢逢,何宏,任立晟,等.临床感染常见革兰阴性杆菌的分布及耐药性监测[J].中华医院感染学杂志,2011,21(5):982-985.
[12]吕娟丽,钦芳.下呼吸道感染患者革兰阴性杆菌耐药性分析[J].中华医院感染学杂志,2010,20(19):3052-3053.
[13]杨平满,周建英.常见多重耐药菌的耐药机制及防治对策[J].中华医院感染学杂志,2006,16(12):1434-1437.
Distribution and drug resistance rate of multidrug-resistant Gram-negative bacteria in children with community-acquired pneumonia in Haikou.
WEN Zhuang-fei,SUN Hong,ZHOU Zhu-lin,ZHOU Qiong-hua. Department of Pediatrics,Haikou Maternal and Child Health Care Hospital,Haikou 571500,Hainan,CHINA
ObjectiveTo analyze the distribution and drug resistance rate of multidrug-resistant(MDR) Gram-negative bacteria(GNB)in children with community-acquired pneumonia in Haikou,and provide evidence for reducing the infection rate and the drug resistance rate.MethodsA total of 9 569 sputum specimens were collected from the children under 6 years old who admitted to the department of pediatrics of our hospital for the treatment of community-acquired pneumonia from January 2012 to December 2014.The sputum samples were isolated and cultured for analyzing the distribution and drug resistance rate of multidrug-resistant Gram-negative bacteria.ResultsA total of 3 740 strains of pathogenic bacteria were isolated from 9 569 sputum specimens(39.08%).In 3 740 strains,multidrug-resistant bacteria accounted for 10.9%(408 strains).The main multidrug-resistant bacteria included extended spectrum β-lactamase(ESBL)-producing Escherichia coli(ESBLs-ECO),ESBL-producing Klebsiella pneumoniae(ESBLs-KPN),multidrug-resistant Pseudomonas aeruginosa(MDR-PA)and multidrug-resistant Acinetobacter baumannii(MDR-AB),among of these ESBLs-ECO and ESBLs-KPN were most important multidrug-resistant pathogenic bacteria.Positive rate of ESBLs-KPN and ESBLs-ECO had a rising trend year by year.ESBLs-KPN and ESBLs-ECO had the highest incidence in all age groups,especially in infants with positive rate of 19.6%and 14.8%respectively.The resistance rates of MDR GNB to ampicillin,amoxicillin-clavulanic acid potassium and Cephalosporium were more than 80%,and the resistance rates of MDR GNB to tobramycin,compound sulfamethoxazole,levofloxacin,piperacillin pull,amikacin and imipenem were respectively 5%~40%,10%~53%,5%~10%<12%,and<6%.ConclusionESBLs-KPN and ESBLs-ECO were the principal pathogenic bacteria of community-acquired pneumonia in children under 6 years old in Haikou,and infants have the higher risk of infection,so measures should be taken to strengthen monitoring.The MDR GNB have the higher resistance rate to common antibiotics,so the reasonable use of antibiotics is an important way to control the resistance rate.
Community-acquired;Pneumonia;Bacteria;Multiple;Drug resistance
R725.6
A
1003—6350(2016)10—1625—04
10.3969/j.issn.1003-6350.2016.10.026
2015-11-12)
温壮飞。E-mail:txxm540@126.com
