失代偿期肝硬化患者发生肝性脑病的危险因素分析
2016-01-08张敏
张敏
作者单位:125000辽宁省葫芦岛市中心医院二部消化内科
失代偿期肝硬化患者发生肝性脑病的危险因素分析
张敏
作者单位:125000辽宁省葫芦岛市中心医院二部消化内科
【摘要】目的探讨影响失代偿期肝硬化并发肝性脑病(HE)预后的危险因素。方法选取我院2008年6月~2014年6月收治入院的失代偿期肝硬化并发HE患者68例,其中生存47例,死亡21例。采用Logistic多因素回归分析并发HE患者预后的危险因素。结果死亡组在血清胆固醇、凝血酶原时间、尿素氮、肌酐、血氨、pH值、Child评分方面与生存组比较,差异具有统计学意义(P<0.05);两组在年龄、性别比、体质指数、转氨酶、白蛋白、血钠、血钾、门静脉直径、脾静脉直径方面,差异无统计学意义(P>0.05);多因素非条件Logistic回归分析结果显示患者血清胆固醇、尿素氮、肌酐、血氨和Child评分是影响HE患者预后的独立危险因素。结论熟悉影响HE患者预后的因素,进行积极的预防和处理,将改善患者预后。
【关键词】失代偿期肝硬化;肝性脑病;危险因素;预后
Risk factors influencing prognosis of patients with hepatic encephalopathy complicating uncompensated liver cirrhosis
Zhang Min. Department of Gastroenterology,Central Hospital,Huludao 125000,Liaoning Province,China
【Key words】Liver cirrhosis;Hepatic encephalopathy;Risk factors;Prognosis
肝性脑病(Hepatic encephalopathy,HE)是失代偿期肝硬化门体分流或肝功能衰竭所引起的一系列脑功能紊乱[1],我国约一半以上的HE发生于失代偿期肝硬化,是肝病患者常见的并发症及死因[2]。肝细胞广泛坏死时出现肝功能障碍,极易诱发HE。国外报道,HE的病死率达22.97%[3]。国内外均认为HE是多因素共同引起的,其发病机制包括氨中毒、氨基酸失衡和炎症反应等[4,5]。本文分析了发生HE的危险因素,以期提高临床医生的判断能力,及时处理,改善患者的预后。
1 资料与方法
1.1病例来源选取我院2008年6月~2014年6月收治的失代偿期肝硬化并发HE患者68例,男39例,女29例;年龄34~72岁,平均年龄(57.4±9.7)岁。肝硬化及HE诊断均符合陆再英编写的第7版《内科学》[6]中有关的诊断标准,其中乙型肝炎肝硬化51例,酒精性肝硬化10例,丙型肝炎肝硬化4例,原发性胆汁性肝硬化2例,药物性肝损伤肝硬化1例。生存47例,死亡21例。排除严重的肾脏疾病,排除因低血糖、糖尿病等引起的代谢性脑病,排除汞、铅、酒精、安眠药等中毒患者,排除癫痫、精神疾病患者,排除颅内感染和肿瘤患者。
1.2资料收集包括患者年龄、性别、体质指数(BMI)、外周血白细胞(WBC)、血清谷草转氨酶(AST)、谷丙转氨酶(ALT)、白蛋白(ALB)、总胆固醇(CHOL)、凝血酶原时间(PT)、尿素(UREA)、肌酐(CREA)、血钠、血钾、血氨和pH值。超声检查获得门静脉直径、脾静脉直径,进行肝功能Child评分。
1.3统计学方法应用SPSS 16.02软件,计量资料以(x±s)表示,采用t检验,计数资料采用x2检验,采用Logistic多因素回归分析,采用逐步回归法进行模型筛选,P<0.05为差异有统计学意义。
2 结果
2.1单因素分析对生存与死亡患者的WBC、PT、血CHOL、UREA、CREA、NH4+水平、血pH值、肝功能Child评分分析发现,两组差异具有统计学意义(P<0.05),而两组患者年龄、性别、BMI、PTA、血AST、ALT、ALB、Na+、K+水平、门静脉直径、脾静脉直径等指标比较,差异无统计学意义(P>0.05,表1)。
2.2发生HE的多因素分析选择生存与死亡患者有显著差异的因素进行多因素非条件Logistic回归分析,结果显示患者血CHOL、UREA、NH4+水平,肝功能Child评分是发生HE的独立危险因素,见表2。
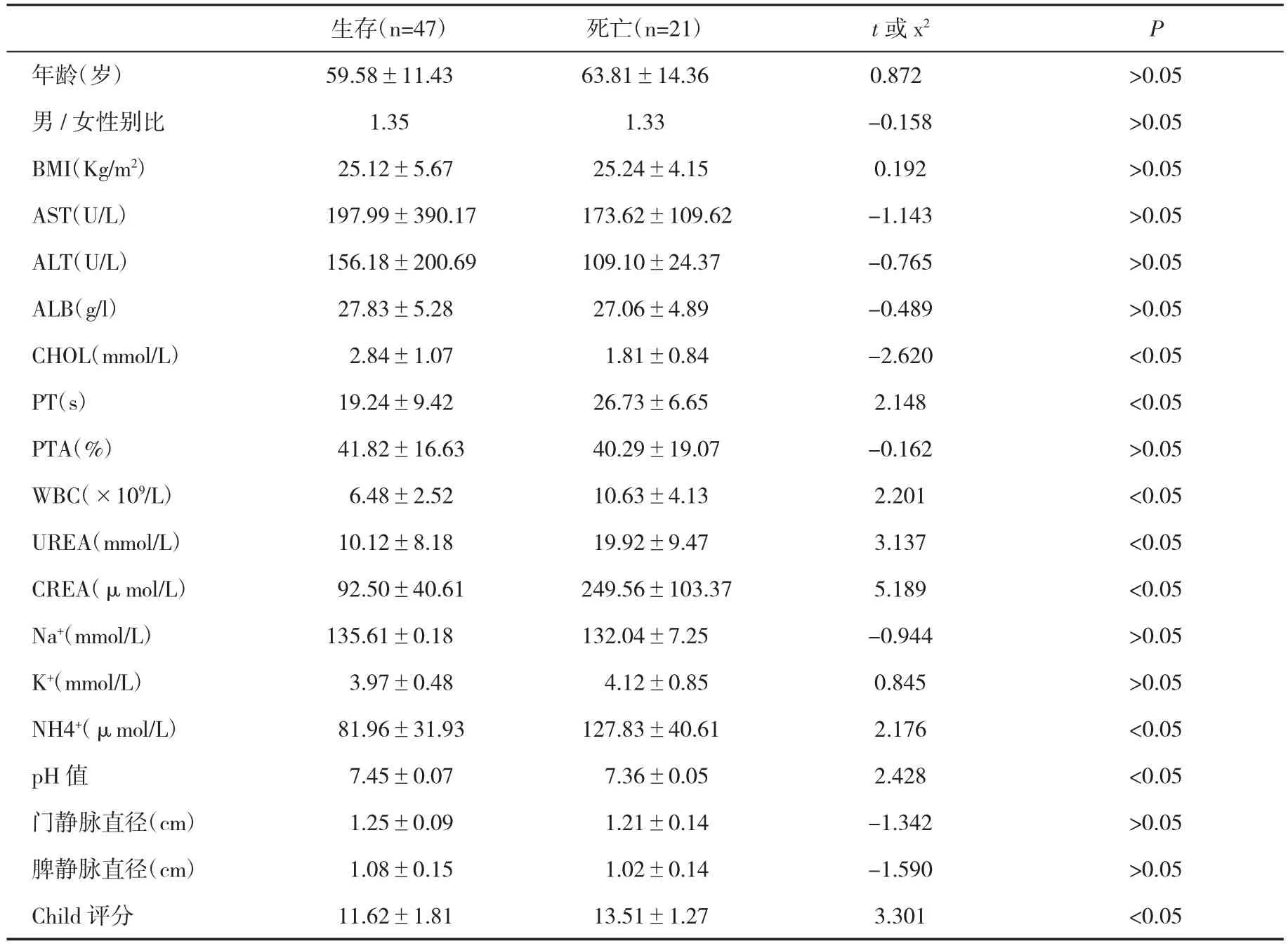
表1 生存与死亡患者临床指标的比较
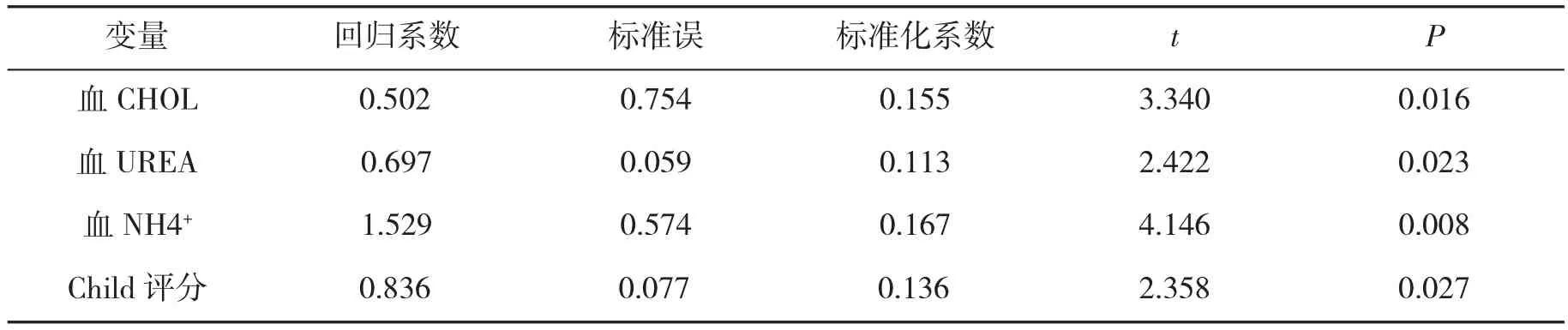
表2 发生HE的危险因素分析
3 讨论
HE是引起肝硬化死亡的主要原因之一。其发病机制较为复杂,现代研究认为HE是在各种严重肝脏疾病基础上并发代谢紊乱,导致中枢神经系统功能失调而发生的脑病。国内外尚无明确的临床诊疗指南[7,8]。临床上,多强调根据HE的危险因素进行及早预防,同时对HE患者进行及早诊治,及时消除诱因,以改善预后[9]。
本研究结果显示,死亡患者在CHOL、PT、WBC、UREA、CREA、血氨、pH和Child评分方面与生存患者比较,差异具有统计学意义。将上述因素进行多因素非条件Logistic回归分析发现,患者CHOL、UREA、血氨、Child评分是影响HE发生的独立危险因素。Hung[10]研究显示,UREA和血氨是终末期肝病预后的独立危险因素,患者出现肝肾综合征后肾功能下降,尿量明显减少,血氨增高,肝脏对有毒物质的清除降低,可诱发HE。Cordoba[11]研究显示,CHOL和Child评分是影响HE预后的独立危险因素。HE的发生伴随着肝功能的进行性损害,CHOL的合成明显降低,胆固醇降低的程度越严重,越易并发HE。Haliga[12]研究显示Child评分是影响HE预后的独立危险因素。Child评分在对患者病情评估、预后判断及生活质量评估方面具有重要的指导价值。Child评分高者说明肝脏储备能力差,预后不理想,易导致HE。敖丽等[13]研究发现CREA而非UREA为影响HE预后的独立危险因素,与HE的死亡有明显的相关性。
本研究结果显示年龄并不是影响HE的独立危险因素。国内有研究[14]提示年龄较大的患者在发生HE后病情往往较重,抢救困难,预后较差,仍需临床密切观察。
HE是一种多因素紊乱导致的脑功能紊乱,晚期肝硬化患者极易诱发HE,具有较高的危险性。对于CHOL水平低、UREA水平高、血氨增高、Child评分高的患者,临床应密切观察,积极预防和治疗,以改善预后。
【参考文献】
[1]Salgado M,Cortes Y. Hepatic encephalopathy:diagnosis and treatment. Compend Contin Educ Vet,2013,35(6):E1-9.
[2]林志鹏,郭如意.乙型肝炎后肝硬化合并HE的危险因素分析.中国基层医药,2014,21(1):65-67.
[3]García-Martínez R,Simón-Talero M,Córdoba J. Prognostic assessment in patients with hepatic encephalopathy. Dis Markers,2011,31(3):171-179.
[4]Perazzo JC,Tallis S,Delfante A. Hepatic encephalopathy:An approach to its multiple pathophysiological features. World J Hepatol,2012,4(3):50-65.
[5]石绣江,王月,希尔娜依·阿不都黑力,等.肝硬化患者轻微肝性脑病临床相关危险因素分析.实用肝脏病杂志,2012,15(6): 542-544.
[6]陆再英,钟南山.内科学. 7版,北京:人民卫生出版社,2008:431.
[7]Wakim-Fleming J. Hepatic encephalopathy:suspect it early in patients with cirrhosis. Cleve Clin J Med,2011,78(9):597-605.
[8]张绪清. HE的预防与治疗进展.实用肝脏病杂志,2014,(2)17:121-124.
[9]Onyekwere CA,Ogbera AO,Hameed L. Chronic liver disease and?hepatic encephalopathy:clinical profile and outcomes. Niger J Clin Pract,2011,14(2):181-185.
[10]Hung TH,Tseng CW,et al. Effect of renal function impairment on the mortality of cirrhotic patients with hepatic encephalopathy:a population-based 3-year follow-up study. Medicine(Baltimore),2014,93(14):e79.
[11]Cordoba J,Ventura-Cots M,Simón-Talero M. Characteristics,risk factors,and mortality of cirrhotic patients hospitalized for hepatic encephalopathy with and without acute-on-chronic liver failure(ACLF). J Hepatol,2014,60(2):275-281.
[12]Haliga R,Didita A,Anton C,et al. Updates in the pathogenesis and diagnosis of hepatic encephalopathy. Rev Med Chir Soc Med Nat Iasi,2014,118(3):601-607.
[13]敖丽. HE的相关危险因素及预后的分析.大连医科大学学报,2011,23(2):112-113.
[14]陈东风,孙文静.肝性脑病发病机制的研究进展.中华肝脏病杂志,2014,22(2):84-85.
(收稿:2014-12-31)
(本文编辑:陈宗炳)
·短篇论著·
DOI:10.3969/j.issn.1672-5069.2015.02.021
作者简介:张敏,女,41岁,副主任医师。E-mail:zhangmin_6178@163.com
