血脂代谢状况对缺血性脑卒中患者脑出血转化的影响
2015-12-30孙玉华,许予明
血脂代谢状况对缺血性脑卒中患者脑出血转化的影响
孙玉华许予明
(郑州大学第一附属院神经内科,河南郑州450052)
摘要〔〕目的探讨血脂代谢状况对缺血性脑卒中患者脑出血转化(HT)的影响。方法2012年1月至2014年1月选取该院神经内科收治的245例缺血性脑卒中患者,均于入院次日空腹测定血脂水平。缺血性脑卒中患者于入院后1 w应用头部磁共振成像(MRI)或CT复查脑出血转化情况,应用Logistic多因素分析HT发生及影响其预后的危险因素。结果245例脑梗死中合并HT 43例,非HT 202例。与非HT组比,HT组房颤、尿激酶溶栓、糖尿病史发生率高,脑微出血(CMB)、脑白质疏松发生率较低,甘油三酯(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)较低,而美国国立卫生院神经功能缺损评分(NIHSS)、收缩压(SBP)、舒张压(DBP)、空腹血糖(FBG)水平较高(均P<0.05)。两组脑梗死分型存在统计学差异,HT组溶栓时间窗较长(均P<0.05)。经Logistic多因素回归分析显示,糖尿病史、心源性脑梗死、溶栓时间窗、NIHSS评分为缺血性脑卒中HT的独立危险因素,而LDL-C为保护因子。结论缺血性脑卒中患者入院时低水平LDL与HT相关。糖尿病史、NIHSS评分、溶栓时间窗、LDL-C是影响HT患者溶栓预后的独立危险因素
关键词〔〕缺血性脑卒中;脑出血转化
中图分类号〔〕R543.4〔文献标识码〕A〔
通讯作者:许予明(1965-),男,主任医师,教授,博士生导师,主要从事神经内科疾病的诊治研究。
第一作者:孙玉华(1972-),女,硕士,副主任医师,主要从事脑血管病与脑保护研究。
缺血性脑卒中合并脑出血转化(HT)是指脑卒中发生后在梗死的病灶内发生出血转化,为血流动力学改变或脑血管闭塞等原因所致的脑组织在坏死、缺氧缺血基础上发生的脑出血〔1〕。低水平低密度脂蛋白(LDL)可增加脑出血发生风险,但对于低水平LDL是否会增加缺血性脑卒中患者HT的发生风险目前没有一致结论。本研究将探讨血脂代谢状况与缺血性脑卒中患者HT的关系,旨在为临床HT的早期防治提供指导。
1资料与方法
1.1临床资料2012年1月至2014年1月选取本院神经内科收治的245例缺血性脑卒中患者,纳入标准:(1)均符合全国第4届脑血管疾病学术会议中对缺血性脑卒中的诊断标准;(2)患者入院时均经头部磁共振成像(MRI)或CT确诊;(3)所有患者均为新发病灶;(4)发病时间<2 w;(5)均签署知情同意书。排除标准:(1)入院时经头部MRI或CT诊断证实为脑出血者;(2)合并严重的心、肝、肾衰竭、血液疾病或恶性肿瘤者;(3)脑外伤、动静脉畸形、动脉瘤所致的脑出血。男142例,女103例,年龄37~85〔平均(62.2±5.42)〕岁。
1.2研究方法(1)临床资料:患者入院后让其登记并填写相关临床资料,如性别、年龄、糖尿病史、高血压病史、吸烟史、嗜酒史、脑微出血(CMB)、脑白质疏松、应用阿司匹林(时间>2 w)、房颤史、静脉尿激酶溶栓、颈动脉斑块硬化、美国国立卫生院神经功能缺损评分(NIHSS)及缺血性脑卒中试验亚型分类(TOAST分型)等相关因素。(2)血脂测定:所有患者均于入院次日清晨空腹抽取静脉血3 ml,离心处理后留取上清液,应用7600-010型日立全自动生化分析仪测定血清中甘油三酯(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)水平。血脂正常值:TC 3.0~5.7 mmol/L,TG 0.4~1.88 mmol/L,HDL-C 0.83~1.96 mmol/L,LDL-C 0~3.12 mmol/L。(2)血压测定:患者入院后次日于静止状态下应用液压水银计在肘关节处测量血压水平,连续测量3次取平均值。(3)NIHSS评分:患者溶栓治疗24 h后由本调查组成员对患者进行神经功能评分,总分为0~45分,其中0~15分为轻度神经症状;16~30分为中度神经症状,31~45分为重度神经症状。(4)空腹血糖(FBG):葡萄糖氧化酶法测定各组FBG水平。(5)HT诊断:患者入院后1 w经MRI加权扫描或CT复查证实病灶内发生出血。(6)CMB、脑白质疏松均经MRI或头部CT诊断。
1.3预后评价分别于患者溶栓治疗后30、90 d应用Rankin修订量表(mRS)对HT患者预后进行评估,以患者溶栓治疗后90 d mRS评分作为预后评价指标,mRS评分0~2分为预后良好,mRS 3~5分或死亡为预后不良。
2结果
2.1HT组与非HT组临床危险因素对比245例脑梗死中合并HT 43例,非HT 202例。与非HT组比,HT组房颤、尿激酶溶栓、糖尿病史发生率高,CMB、脑白质疏松发生率较低,TG、TC、LDL-C、HDL-C较低,而NIHSS评分、收缩压(SBP)、舒张压(DBP)、FBG水平较高(均P<0.05)。见表1。
2.2HT危险因素Logistic多因素回归分析以HT发生率为因变量,以影响HT发生的危险因素为自变量行Logistic多因素回归分析,排除相关变量的干扰后,共筛选出糖尿病史、心源性脑梗死、溶栓时间窗、NIHSS评分为HT的独立危险因素,而LDL-C为保护因子。见表2。
2.3HT危险因素与预后的关系研究HT患者治疗30 d后,mRS评分≤2分 18例,占HT总数41.86%,治疗90 d后 mRS评分≤2分 32例,占HT总数74.42%。以HT溶栓治疗后90 d预后良好为因变量,以可能影响HT的5项危险因素为自变量行Logistic多因素分析,结果显示,其中糖尿病史、NIHSS评分、溶栓时间窗是影响HT患者溶栓预后的独立危险因素,而LDL-C是HT预后的保护因素。见表3。

表1 HT组与非HT组临床危险因素对比〔 n(%)〕
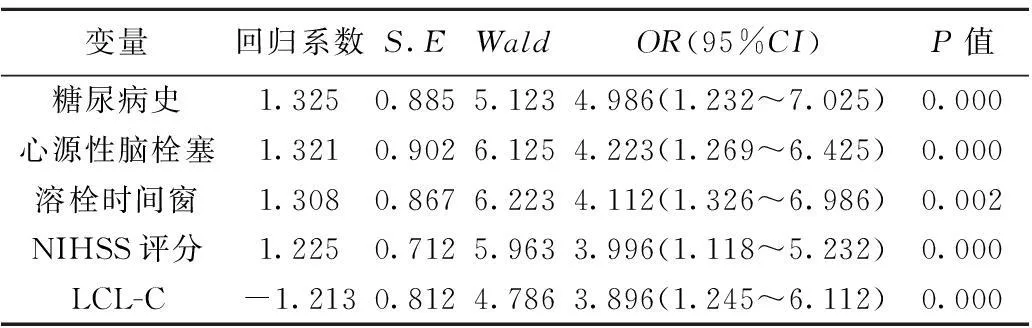
表2 HT危险因素Logistic多因素回归分析
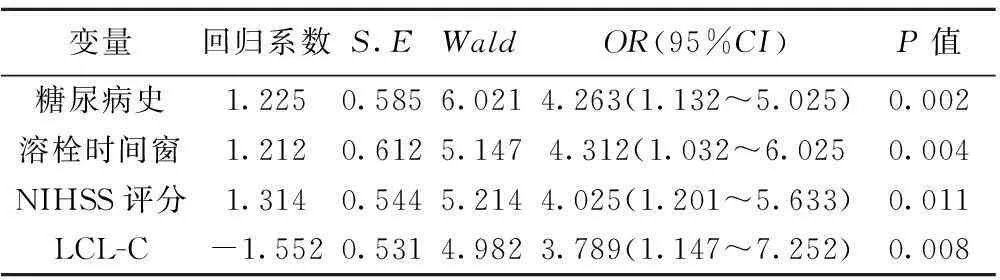
表3 HT危险因素与预后的关系
3讨论
HT的发病机制目前尚不明确,可发生在急性脑卒中缺血再灌注损伤后或急性脑梗死后缺血缺氧所致的脑损伤中,同时也发生在尿激酶或rt-PA溶栓治疗后〔2〕。尹俊雄等〔3〕研究指出,HT的发生与脑卒中患者死亡及出院后90 d预后不良有密切的关系。
目前国外相关动物〔4〕及人体试验〔5〕表明,血脂代谢异常与自发性脑出血具有密切的关系,脑出血发病率与TC水平呈负相关。Meseguer等〔6〕进行的一项多中心登记显示,在动、静脉溶栓治疗前应用他汀类降血脂治疗3个月后,脑卒中患者预后并没有显著性改善,但可增加患者HT发生率。Cappellari等〔7〕研究显示,急性期脑卒中患者应用他汀类药物治疗后神经功能得到有效的改善,但患者继发性HT发生率显著高于对照组。本研究结果认为低水平LDL-C与HT发病率相关。此外,糖尿病史、心源性脑梗死、溶栓时间窗、NIHSS评分也是缺血性脑卒中患者HT发生的独立危险因素,与既往相关研究〔8〕一致。在正常生理状况下,正常的血脂水平对维持小血管壁完整性具有重要的意义,若血脂水平偏低血管壁完整性则会受到破坏,导致脑出血〔9〕。因此,临床上对于高危脑卒中患者应慎重强化降脂治疗。此外,对于入院前没行降脂治疗但已经出现低血脂水平的急性脑卒中患者则预示HT发生风险增加,临床也应对该类患者谨慎降脂治疗。
研究表明〔10〕,高血糖除了可引起抗凝纤溶及血小板异常外,还会通过增加基质金属蛋白(MMP)-9从而破坏血管内皮,加重脑血管损伤。此外,高血糖会加重机体无氧酵解的发生,加速血管恶性水肿的发生,增加患者死亡风险〔11〕。NIHSS评分是目前评价缺血性脑卒中神经功能损伤的有效指标,NIHSS评分越高患者死亡风险越高。目前国际上公认溶栓治疗的最佳时间窗为3 h,随着溶栓时间窗延长,患者预后越差,死亡风险越高。此外,本研究中低水平LDL-C除了是HT发生的危险因素外,同时也是影响HT患者预后的危险因素,因此临床除了应慎重强化降脂治疗外,还应对低水平LDL-C患者加强随访,以提高该类溶栓治疗的预后效果。
4参考文献
1苏敏,杨卫新,王万华,等.急性缺血性卒中重组组织型纤溶酶原激活剂静脉溶栓致出血性转化及其预后的危险因素分析〔J〕.中华神经科杂志,2011;44(11):754-8.
2秦琳,周其达,邹锡良,等.血压变异对急性脑梗死静脉溶栓患者出血转化的影响〔J〕.中华临床医师杂志(电子版),2013;7(12):5603-5.
3尹俊雄,曾宪容.脑梗死后出血性转化〔J〕.国际脑血管病杂志,2011;19(12):901-6.
4Won S,Lee JH,Wali B,etal.Progesterone attenuates hemorrhagic transformation after delayed tPA treatment in an experimental model of stroke in rats: involvement of the VEGF-MMP pathway〔J〕.J Cereb Blood Flow Metab,2014;34(1):72-80.
5Kim BJ,Lee SH.Cerebral microbleeds:their associated factors,radiologic findings,and clinical implications〔J〕.J Stroke,2013;15(3):153-63.
6Meseguer E,Mazighi M,Lapergue B,etal.Outcomes after thrombolysis in AIS according to prior statin use: a registry and review〔J〕.Neurology,2012;79(17):1817-23.
7Cappellari M,Deluca C,Tinazzi M,etal.Does statin in the acute phase of ischemic stroke improve outcome after intravenous thrombolysis? A retrospective study〔J〕.J Neurol Sci,2011;308(2):128-34.
8韦晴霏.脑梗死合并脑出血转化的危险因素探讨〔J〕.中国实用神经疾病杂志,2013;16(6):55-6.
9刘艺,孙晓培.急性缺血性卒中的出血性转化〔J〕.国际脑血管病杂志,2013;21(10):781-6.
10Soejima Y,Hu Q,Krafft PR,etal.Hyperbaric oxygen preconditioning attenuates hyperglycemia-enhanced hemorrhagic transformation by inhibiting matrix metalloproteinases in focal cerebral ischemia in rats〔J〕.Exp Neurol,2013;247(2):737-43.
11Kitashoji A,Egashira Y,Mishiro K,etal.Cilostazol ameliorates warfarin-induced hemorrhagic transformation after cerebral ischemia in mice〔J〕.Stroke,2013;44(10):2862-8.
〔2014-03-18修回〕
(编辑袁左鸣)
