中药人工周期疗法治疗多囊卵巢综合征40例
2015-12-24谢桂珍刘阳周卓秀
谢桂珍 刘阳 周卓秀
(1广西中医药大学第一附属医院妇科 南宁530012;2广西中医药大学2012级硕士研究生 南宁530001 3广西中医药大学第一附属医院仁爱分院 南宁530001)
多囊卵巢综合征是育龄妇女最常见的内分泌紊乱疾病之一,据统计育龄期妇女多囊卵巢综合征的患病率为5%~21%[1],是一种临床表现呈多态性的女性内分泌综合征,患者多因月经稀发、月经量少、闭经、不孕、伴或不伴体重增加而就诊,此类患者在B超检查中多提示卵巢多囊性改变,性激素六项检查常见促黄体生成素与促卵泡激素比值升高、雄激素升高。中医学中虽无该病的专门记载,但根据临床表现,本病属中医“月经后期、闭经、崩漏、不孕”等病症范畴[2]。笔者经过多年临床实践发现,采用中药人工周期疗法治疗本病在改善症状、调整月经周期、助孕等方面有着明显的优势,本研究将中药人工周期疗法与单纯采用达英-35进行随机对照,其疗效有显著差异性。现报告如下:
1 临床资料
1.1 一般资料 选取2014年1~6月于广西中医药大学第一附属医院妇科门诊及仁爱分院妇科门诊就诊的PCOS患者70例,随机分为治疗组和对照组。其中治疗组40例,年龄18~29岁,病程6个月~1年;对照组30例,年龄18~29岁,病程3个月 ~1年。两组年龄、病程等一般资料经统计学处理,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 根据2003年PCOS国际协作制定的“PCOS鹿特丹诊断标准”[3]。符合以下3条中的条,并排除其他疾病导致的类似临床表现:(1)雄激素过多的临床和(或)生化表现,如多毛、痤疮、雄激素性脱发、血清总睾酮或游离睾酮升高;(2)稀发排卵或无排卵;(3)卵巢多囊样改变,即单侧卵巢体积增大超过10 ml(排除囊肿及优势卵泡)或单侧卵巢内有超过12个直径2~9 mm的卵泡。
1.3 排除标准 (1)存在雌孕激素应用禁忌证者肝肾功能损伤、血栓性疾病等;(2)引起高雄激素血症的其它原因,如先天性肾上腺皮质增生、库欣综合征、雄激素分泌性肿瘤、21-羟化酶缺乏性非典型肾上腺皮质增生、外源性雄激素应用等;(3)甲状腺相关疾病;(4)任何因素引起的高泌乳素血症。
1.4 统计学方法 采用SPSS18.0进行统计分析,计量资料以(±s)表示,采用t检验,计数资料采用卡方检验。P<0.05为有统计学意义。
2 治疗方法
2.1 治疗组 采用中药人工周期疗法。根据现代医学卵巢周期性变化,将月经周期分为五个阶段,分别为月经期、月经后期、排卵前期、排卵期、月经前期,在月经周期的不同阶段通过中医辨证论治给予患者中药内服。月经期(月经周期第1~5天)视患者月经量、色、质及月经伴随症状,酌用血府逐瘀汤加减;月经后期(月经周期第6~10天)予左归丸加杜仲、柴胡、党参、黄芪;排卵前期(月经周期第11~14天)予四物汤合五子衍宗丸加减;排卵期(月经周期第15~23天)予经验方促排卵汤:菟丝子、制鳖甲、淫羊藿、皂角刺、丹参、茯苓各15 g,当归、生地黄、莪术、赤芍、桃仁、川芎各10 g,甘草6 g;经前期(月经周期第24~28天)予归肾丸合二仙汤加减。以上方中临证加减:肝郁者,加青皮、白术、柴胡;血瘀者,加红花、延胡索、牡丹皮;痰湿者,加枳壳、神曲、半夏。服用方法:1剂/d,水煎至300ml,分3次服,疗程3个月。
2.2 对照组 患者从月经第5天开始口服达英-35,1次/d,1片/次。连服21 d为1个疗程,停药7 d后再服1个疗程,共治疗3个疗程。
3 疗效观察
3.1 观察指标 (1)观察月经周期天数、月经量色质、月经伴随症状及行经天数;(2)基础体温:治疗组从服药开始自测基础体温,对照组从停药后开始测;(3)性激素监测:分别于用药前及停药后的第1、2、3、6个周期的月经第2天上午抽血,检测促黄体生成素(LH)、促卵泡激素(FSH)、雌二醇(E2)、睾酮(T)水平;(4)B超测卵巢大小及窦卵泡数量、直径:分别于用药前及停药后的第1、2、3、6个周期的月经第10~20 d行B超测卵泡检查。
3.2 疗效标准 参照《中药新药临床研究指导原则(试行)》[4]以及《功能性月经失调的中西医结合诊疗标准(试行草案)》[5]相关标准。显效:治疗后较患者就诊时的临床症状、体征有明显改善,月经能来潮,周期为1~1.5个月,3个月有至少1次排卵现象(结合B超测卵泡、基础体温测定、激素测定综合判断),性激素六项基本恢复正常;有效:治疗后较患者就诊时的临床症状、体征有好转,月经1~2个月来潮1次,6个月内有1次排卵现象,性激素六项较治疗前有改善;无效:治疗后较患者就诊时的临床症状、体征、各项检查指标无明显改善,治疗期间月经情况无改善,亦无排卵现象。
3.3 两组临床疗效比较 治疗组、对照组总有效率分别为 87.5%、53.3%,两组比较 χ2=11.578,P=0.003<0.05,具有显著性差异。见表1。
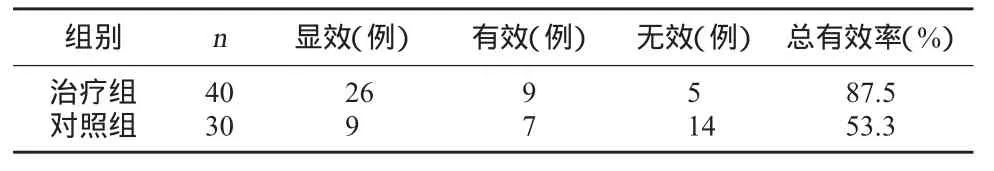
表1 两组临床疗效比较
3.4 两组治疗前后月经、排卵、BBT情况比较 停药后治疗组月经正常的例数、连续3个周期排卵例数及BBT双相例数均显著多于对照组,两组三种观察项目比较,均具有显著性差异,P<0.05。见表2。
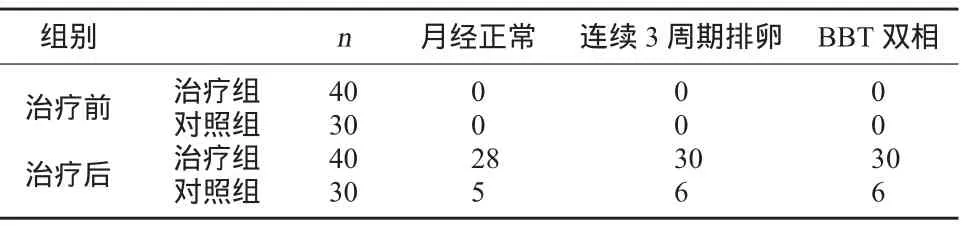
表2 治疗前后月经正常、排卵、BBT情况比较(例)
3.5 两组治疗前后血清性激素水平变化比较 两组治疗前各指标间比较均无统计学意义,具有可比性。两组治疗后LH、LH/FSH、T三种指标均较治疗前降低,且治疗组明显低于对照组,差异均具有统计学意义,P<0.05。见表3。
表3 两组治疗前后血清性激素水平变化比较(±s)
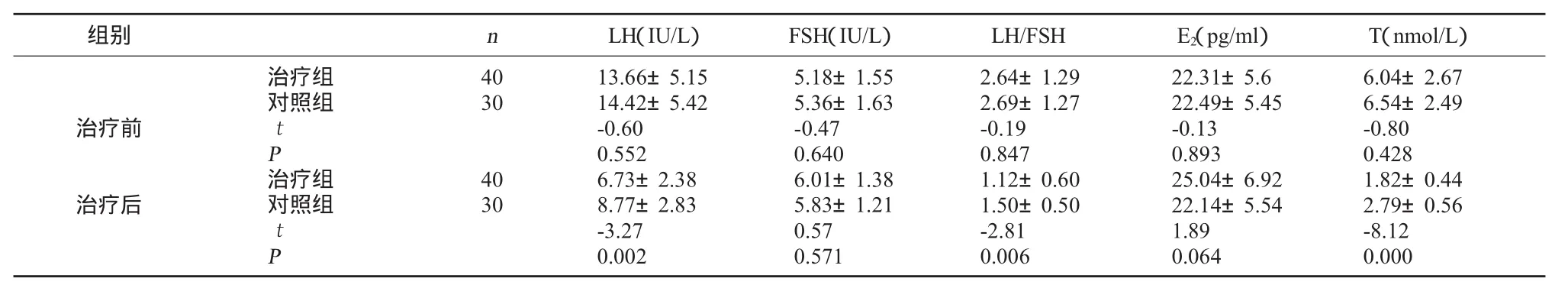
表3 两组治疗前后血清性激素水平变化比较(±s)
组别nLH(IU/L)FSH(IU/L)LH/FSHE2(pg/ml)T(nmol/L)治疗前治疗后治疗组对照组tP治疗组对照组tP 40 30 40 30 13.66±5.15 14.42±5.42-0.60 0.552 6.73±2.38 8.77±2.83-3.27 0.002 5.18±1.55 5.36±1.63-0.47 0.640 6.01±1.38 5.83±1.21 0.57 0.571 2.64±1.29 2.69±1.27-0.19 0.847 1.12±0.60 1.50±0.50-2.81 0.006 22.31±5.6 22.49±5.45-0.13 0.893 25.04±6.92 22.14±5.54 1.89 0.064 6.04±2.67 6.54±2.49-0.80 0.428 1.82±0.44 2.79±0.56-8.12 0.000
3.6 不良反应统计 治疗组中40例患者均未见不良反应,对照组30例患者中出现2例不规则阴道出血,7例恶心呕吐,其中阴道不规则流血病例可能与未按时服药有关。
4 讨论
PCOS的机理尚未完全阐明,但是有证据表明其可能是由遗传、环境、精神、心理等一系列因素相互作用而引起的[6]。《素问·上古天真论》有记载“女子七岁,肾气盛,齿更发长;二七而天癸至,任脉通,太冲脉盛,月事以时下”,笔者结合多年的临床经验,认为肾气盛在月经产生的机理,是起主导作用和决定作用的,而肾虚为本病的关键,肝郁、痰湿、瘀血为其主要病机。“经水出诸肾”,因此,调经之本在肾,补肾为治疗多囊卵巢综合征的基本大法。笔者所用中药人工周期疗法是根据女子月经周期各个阶段的生理特点,将月经周期分为五个阶段:月经后期血海空虚,宜于调补,以左归丸加补气养血药滋阴补肾,填精益髓;排卵前期为卵泡生长发育期,予四物汤合五子衍宗丸加强滋补肾阴、补血固精之效以促进卵泡进一步成熟;排卵期为重阴转阳,冲任气血活动加剧,以促排卵汤补肾通络活血,振奋肾阳,使成熟卵泡顺利排出;经前期血海渐充,阴充阳长,以归肾丸合二仙汤填精益髓以维持肾阴阳相对平衡,使血海充盛;月经期血室正开,重阳则升,宜予疏导,根据患者月经量、色、质,及月经伴随症状,酌用血府逐瘀汤以活血调经,推动气血运行,使行经畅通。
本研究结果显示,采用中药人工周期疗法能明显改善PCOS患者的异常内分泌状态,治疗后LH、LH/FSH、T值明显下降,FSH、E2有不同程度升高,对调经、促排卵有一定疗效;同时中药治疗未发现明显不良反应,值得临床广泛推广。
[1]李美芝.多囊卵巢综合征的诊断与治疗[J].中华妇产科杂志,2002,37(7):444-446
[2]沈喜萍.多囊卵巢综合征发病的相关因素及中医证候分布研究[D].北京:北京中医药大学,2011.5-11
[3]The Rotterdam ESHRE/ASRM-sponsored PCOS Consensus Workshop Group.Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome(PCOS)[J].Human Reproduction,2004,19(1):41-47
[4]郑筱萸.中药新药临床研究指导原则(试行)[M].北京:中国医药科技出版社,2002.385-389
[5]俞瑾.功能性月经失调的中西医结合诊疗标准(试行草案)[J].继续医学教育,2005,19(5):7-10
[6]张晓华.多囊卵巢综合征的中医证候分布规律及其相关因素的研究[D].广州:广州中医药大学,2008.4-12
