手术治疗老年糖尿病合并阑尾炎的效果分析
2015-12-09呼岩
呼岩
白城市洮北区妇幼保健与计划生育服务中心,吉林白城 137000
手术治疗老年糖尿病合并阑尾炎的效果分析
呼岩
白城市洮北区妇幼保健与计划生育服务中心,吉林白城 137000
目的观察老年糖尿病合并阑尾炎患者的手术治疗效果。方法选择该院于2012年1月—2014年12月收治的80例老年糖尿病合并阑尾炎患者为研究对象,按照入院顺次随机分配到对照组和研究组各40例患者,其中对照组患者采用传统切口阑尾切除术,研究组患者采用小切口阑尾切除术,观察两组患者的治疗效果。结果对照组患者的手术切口长度为(6.2±1.4)cm,手术时间为(45.6±6.2)min,术中出血量为(52.6±8.3)mL,感染率为22.5%;研究组患者的手术切口长度为(1.5±0.9)cm,手术时间为(28.2±5.9)min,术中出血量为(30.6±7.8)mL,感染率为2.5%,两组患者之间差异均有统计学意义(P<0.05),小切口阑尾切除术均优于传统切口阑尾切除术。结论小切口阑尾术应用于老年糖尿病合并阑尾炎患者,可显著提高治疗疗效,降低患者并发症,可替代传统切口阑尾切除术,值得临床推广应用。
糖尿病;阑尾炎;老年患者;手术治疗;效果分析
阑尾炎是临床上的常见外科疾病,梗阻和阑尾腔内细菌感染等是引起阑尾炎的主要因素,便秘和饮食习惯是阑尾炎的诱发因素,由于老年糖尿病患者机体的免疫能力较低[1],并发急性阑尾炎的几率比较高,老年人是阑尾炎的易发人群。阑尾炎以恶心、呕吐、腹痛、发热和腹肌紧张等为常见的临床表现。如果没有得到及时诊断和治疗,病情可能进一步恶化,不立即进行治疗,则会造成腹膜炎、脓肿和化脓性门静脉炎等严重并发症,不利于患者术后恢复,甚或造成死亡的发生。从手术治疗方法看,采取传统的手术疗法易发生肠管损伤、腹腔内出血、粪瘘、残株遗留、切口感染等并发症的几率较高。为此,该研究随机选择白城市某医院2012年1月—2014年12月诊治的80例老年糖尿病合并阑尾炎患者为研究对象,分别采用小切口阑尾切除术与传统切口阑尾切
除术进行治疗,探讨小切口阑尾切除术治疗老年糖尿病合并阑尾炎的效果。现将结果报道如下。
1 资料与方法
1.1 一般资料
随机选择白城市某医院2012年1月—2014年12月诊治的80例老年糖尿病合并阑尾炎患者为研究对象,患者均符合世界卫生组织1999年糖尿病诊断标准[2],术前均经腹部B超和腹部CT检查确诊为阑尾炎。
80例患者中,男性58例,女性22例;年龄范围在60~78岁之间,平均年龄为(65.5±6.8)岁;糖尿病病程范围在1~24年之间,平均病程为(12.5±8.6)年;从疾病类型看,单纯性阑尾炎63例,阑尾周围脓肿8例,化脓性阑尾炎8例,坏疽性阑尾炎2例。按照入院顺次随机分配到对照组和研究组各40例患者,其中对照组患者采用传统切口阑尾切除术,研究组患者采用小切口阑尾切除术,两组患者性别构成、平均年龄和病程、疾病类型比例、平均血糖值等一般资料之间的差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
1.2.1 围术期血糖的控制管理①术前血糖控制:给予糖尿病患者标准饮食,病情较轻者先口服降糖药,如果效果不好、血糖依旧不稳定,改用胰岛素;根据血糖检测结果及时调整胰岛素应用剂量,控制血糖在6.1~9.0 mmol/L之间;②术中血糖控制:根据患者实际情况,手术时间较长者,术中监测患者血糖,决定是否采用胰岛素并合理调整用量;③术后血糖控制:使用极化液和生理盐水2~3 d,糖与胰岛素按一定比例配置,鼓励患者及早进食,逐步增加或改为口服降糖药。
1.2.2 手术方法对照组患者采用传统切口阑尾切除术。具体方法为:嘱患者仰卧行硬膜外麻醉,根据痛点选择合适的手术切口,依次切开皮肤、皮下组织与腹外斜肌腿膜,确定升结肠与盲肠,通过结肠探寻阑尾,缝扎贯穿系膜,近端于根部对阑尾进行结扎,于盲肠壁部位对荷包实施缝合操作,完全切除阑尾、移除标本消毒残端并将荷包埋于盲肠之中最后逐层缝合腹膜。
研究组患者采取小切口阑尾切除术。具体方法为:正确选取右下腹部的麦氏点做长度在3 cm以下的斜切口,切开腹壁,用电刀顺皮纹切开皮肤和皮下组织,然后把小肠转送至左腹区域,完全显露回盲部,把结肠带当作标识,通过盲肠顶部认真查找阑尾所处位置,这易找到阑尾,有利于手术的进行。
手术完成后,进行全面仔细的检查,若手术部位无出血或其他异常,依次缝合切口各层,在皮肤上缝合1~2针即可。手术必须严格执行无菌标准。
1.3 观察指标
观察两组患者手术切口大小、手术时间、术中出血量、住院时间、并发症发生例数等指标。
1.4 统计方法
计数资料采用百分率表示,采用χ2检验;计量资料采用(±s)表示,采用t检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者计量资料的比较
对照组患者的手术切口长度为(6.2±1.4)cm,手术时间为(45.6±6.2)min,术中出血量为(52.6±8.3)mL;研究组患者的手术切口长度为(1.5±0.9)cm,手术时间为(28.2±5.9)min,术中出血量为(30.6±7.8)mL,见表1。
表1 两组患者手术切口、手术时间和术中出血量的比较(±s)
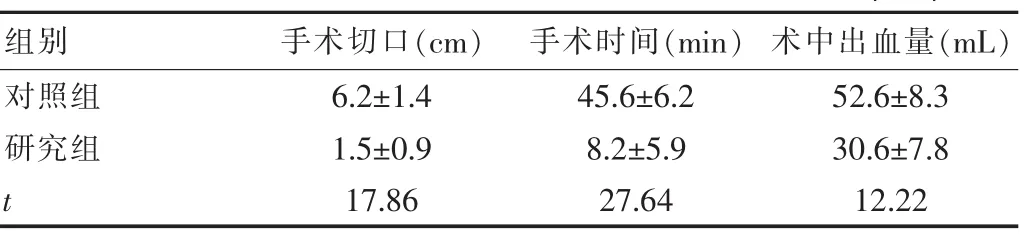
表1 两组患者手术切口、手术时间和术中出血量的比较(±s)
?
假设检验表明,两组患者手术切口长度、手术时间和术中出血量之间的差异均有统计学意义(P<0.05),小切口阑尾切除术均优于传统切口阑尾切除术。
2.2 两组患者术后感染率的比较
对照组患者中9例出现术后感染,感染率为22.5%,研究组患者1例出现术后感染,感染率为2.5%。χ2检验表明,两组患者感染率之间的差异具有统计学意义(χ2= 5.60,P<0.05),小切口阑尾切除术可以明显降低术后感染的发生机会,有利于患者快速恢复健康。
从两组患者以上各项指标比较,采取小切口阑尾切除术进行老年阑尾炎手术具有明显的优势,可替代传统切口阑尾切除术[3],可予临床推广应用。
3 讨论
在日常生活中,若不重视饮食卫生和食品安全,肠胃易受到细菌侵入而感染,导致阑尾炎的发生。随着我国生活水平的不断提高和人口老龄化的快速发展,老年阑尾炎发病率呈现逐年上升的趋势。据统计,60~69岁的老年人在患急性阑尾后的病死率约为17%,70岁以上的老年人在患急性阑尾炎后的病死率约为40%,但老年人
若在罹患此病1 h内立即进行手术治疗,其病死率仅为13.3%,大大降低了阑尾炎疾病带来的死亡威胁。
老年急性阑尾炎患者的病死率与老年患者机体的特殊性有很大的关系。老年急性阑尾炎患者因机体反应较慢,无法敏锐地察觉到腹痛反应,往往会因耐受性差而导致延迟或耽误最佳手术时间,这也是老年人患阑尾炎病死率高的一个重要原因。老年人大多患有心血管疾病、慢性肺疾病、胃肠道疾病及代谢性疾病。这些疾病的临床症状可能与阑尾炎的临床表现相混淆,增加阑尾炎的诊断难度,造成误诊漏诊。
老年糖尿病并发急性阑尾炎患者机体具有较低的抵抗力和免疫力,具有较弱的抗感染能力,加之年龄因素导致患者的淋巴管和血管结构和功能发生变化,并可能伴有包括阑尾动脉在内动脉的硬化。同时,老年患者阑尾粘膜出现纤维化病变,迅速发展的炎症变化易使患者出现阑尾穿孔、坏疽和缺血等病情恶化的情况。因此,老年糖尿病并发急性阑尾炎患者应做到早发现、早诊断和早治疗。
但是,老年糖尿病患者的腹部肌肉逐渐出现萎缩,具有较多的皮下脂肪,尤其是经过多次分娩之后得老年妇女的腹壁较为柔软松弛,导致出现不明显的肌张力,肌防御能力较为地下,腹痛症状没有年轻患者典型,甚或患者仅仅出现恶心、呕吐、腹胀、上腹隐痛等非典型症状[4]。有时患者并不在意,难以做出早期诊断。在辅助诊断检查中,B超是诊断和鉴别诊断老年性阑尾炎的常用辅助检查方法。也可将B超检查和CT检查联合应用,可用以进一步明确诊断。
糖尿病合并急性阑尾炎老年患者的穿孔率较高,出现后其生命安全受到严重威胁,应该必须及时选择时机进行阑尾切除术,但要严格掌握手术时间,严格掌握手术适应症。
围手术期应控制患者血糖在理想范围内。要及时处理各个脏器功能出现的各种异常变化,手术时必须做到快、轻、稳、准,要切除所有病灶,但不得过分进行腹腔清理,不得做不必要的腹腔探查。但是,当出现较为严重的腹腔污染或腹膜炎时,腹腔清洗应适当,腹腔引流应充分。术后应按常规给予患者敏感的抗菌药物以预防感染,给予皮下注射胰岛素控制血糖在理想范围,这有利于获得满意的临床疗效,降低并发症的发生机会。
老年阑尾炎患者有其自身的特点:高血压、糖尿病、肺疾病、肠道类疾病等基础疾病较多,且阑尾壁较薄,血管硬化,增加治疗难度。患者需长时间卧床治疗,血液粘度较高,手术过程中易降低血小板反应性,降低抗凝蛋白,提高高凝状态,易引起下肢静脉血栓并发症。传统的阑尾手术虽然能,够达到预期的治疗效果,但,是手术,的创伤较大、术后愈合慢,因此寻找一种安全可靠的手术方式治疗阑尾炎受到患者与医务人员的关注。
目前治疗老年阑尾炎多采取小切口阑尾切除术。与传统的手术方法相比较,小切口阑尾切除术临床优点十分显著,尤其是体型偏瘦的患者在进行小切口阑尾切除术治疗后疗效往往较好。首先手术的切口相比传统手术小,切口小具有减轻了腹壁神经血管损伤,同时术后腹部瘫痕不明显的优点,而且手术过程中采取的是电刀切除,这有利于减少术中的出血情况,减少了腹腔显露于空气中的时间,避免腹腔私连,降低术后并发症。
该研究表明,对照组患者的手术切口长度为(6.2± 1.4)cm,手术时间为(45.6±6.2)min,术中出血量为(52.6±8.3)mL,感染率为22.5%;研究组患者的手术切口长度为(1.5±0.9)cm,手术时间为(28.2±5.9)min,术中出血量为(30.6±7.8)mL,感染率为2.5%,采取小切口阑尾切除术治疗老年阑尾炎在手术切口平均长度、平均手术时间、术中平均出血量、术后平均住院时间和术后感染率均低于传统切口阑尾切除术,疗效较为满意。
综上所述,小切口阑尾术应用于老年糖尿病合并阑尾炎患者,可显著提高治疗疗效,降低患者并发症,可替代传统切口阑尾切除术,值得临床推广应用。
[1]钱呈兴,汪琳琳.B型超声在老年急性阑尾炎诊断中的作用[J].临床误诊误治,2009,22(8):38-40.
[2]陈灏珠,林果为,王吉耀.实用内科学[M].14版.北京:人民卫生出版社,2013.
[3]胡奕辉.小切口阑尾切除术治万急性阑尾炎的临床万效分析[J].现代诊断与治疗,2012,23(11):1986.
[4]孙超.手术老年糖尿病并发急性阑尾炎效果的临床观察[J].糖尿病新世界,2015,35(6):120.
Effectiveness Analysisfor Surgical Treatment of Elderly Diabetic Patients with Appendicitis
HU Yan
Baicheng City Taobei MCH family planning service centers,Baicheng,Jilin Province,137000 China
Objective To investigate elderly diabetic patients with appendicitis surgery patient outcomes.Methods 80 cases of elderly diabetic patients from 2012 January to 2014 December with appendicitis were enrolled,according to the admission sequentially randomly assigned to a control group and study group with 40 patients,including the control group were treated with traditional incision appendectomy,the study group were treated with a small incision appendectomy,therapeutic effects were observed.Results Incision length of the control group patients was(6.2±1.4)cm,operative time was(45.6±6.2) min,blood loss was(52.6±8.3)mL,the infection rate was 22.5%;incision length study group of patients was(1.5±0.9)cm, operative time was(28.2±5.9)min,blood loss was(30.6±7.8)mL,the infection rate was 2.5%,the difference between the two groupswerestatisticallysignificant(P<0.05),a small incision appendectomy than traditional incision appendectomy.Conclusion Small incision appendectomy surgery in elderly diabetic patients with appendicitis applied to the merger,can significantly improve the treatment efficacy,reduce patient complications,can replace traditional incision appendectomy,worthy of clinical application.
Diabetes;Appendicitis;Elderly patients;Surgery;Effectiveness analysis
R587.1
A
1672-4062(2015)12(a)-0099-03
10.16658/j.cnki.1672-4062.2015.23.099
2015-09-08)
呼岩(1974-),男,吉林白城人,本科,主治医师,研究方向:外科。
