乳腺癌患者术后辅助治疗的临床效果及其影响因素分析
2015-11-28康丽花宋艳秋
董 营,康丽花,关 萌,吕 铮,宋艳秋
(吉林大学第一医院肿瘤中心,吉林 长春 130021)
乳腺癌是女性最常见的恶性肿瘤之一,在中国占全身各种恶性肿瘤的7%~10%,且发病率逐年上升[1],循证医学证据已证明乳腺癌术后辅助治疗在减少乳腺癌的局部复发及远处转移、延长患者生存期方面起着十分重要的作用[2]。而对乳腺癌发病的相关危险因素进行研究是降低乳腺癌发病率、提高早期诊断率的有效途径。近年来已有数项研究[3-4]进行了乳腺癌预后影响因素的分析,但这些研究大部分是小规模、采用队列对比的研究,其中参杂许多混杂因素。本研究应用COX风险比例模型进行单因素及多因素分析,有效地减少混杂因素的影响。本文作者分别对影响乳腺癌无病生存期(disease free survival,DFS)和总生存期 (overall survival,OS)的单因素及多因素进行分析,探讨影响乳腺癌预后的共同因素,旨在为乳腺癌术后辅助治疗提供参考。
1 资料与方法
1.1 临床资料 选择2007年1月—2010年12月在本院接受乳腺癌术后辅助治疗的476例患者,入选标准:①所有病例均为初发女性;②经病理组织学确诊为乳腺癌;③术后病理分期为Ⅰ~Ⅲ期;④临床及病理资料完整。排除标准:并发其他恶性肿瘤者,术前进行放化疗者,远处转移的患者,治疗情况不详者。最终纳入本研究424例。本组患者年龄16~74岁,中位年龄为48岁,发病的高峰年龄为36~65岁。
1.2 病理资料 476例乳腺癌患者均经病理组织学确诊,临床病理特征见表1。
1.3 疾病分期情况 476例患者中Ⅰ期196例(41.2%), Ⅱ 期 184 例 (38.7%), Ⅲ 期 83 例(17.4%), 分 期 不 详 13 例 (2.7%); 根 据St.Gallen共识进行危险度分级:低度60例(12.6%), 中 度 310 例 (65.1%), 高 度 91 例(19.1%), 分 级 不 详 15 例 (3.2%); 根 据St.Gallen共识进行分子分型:Luminal A 型138例 (29%),Luminal B1型115例 (24.2%),Luminal B2型39例 (8.2%);HER2过表达型48例 (10.0%),基底样型81例 (17.0%),分型不详55例 (11.6%)。
1.4 治疗情况 所有患者均接受手术治疗,术后472例存在辅助化疗指征,其中436例 (92.4%)接受了规律的辅助化疗,选用化疗方案原则:淋巴结阴性的激素依赖性的中低危患者化疗选择环磷酰胺+表阿霉素+5-氟脲嘧啶 (CAF)、表阿霉素+环磷酰胺 (AC)或紫三醇+环磷酰胺 (TC),HER-2阴性腋窝淋巴结阳性的中高危患者、三阴性、HER-2阳性但是无条件用赫塞汀治疗者选择TAC或AC→T,HER-2阳性有条件用赫塞汀治疗者选用AC→TH或TCH,其中应用CAF 138例,AC12例,TC37例,AC→T5例,TAC 235例,其他9例。CAF和AC共150例(34.4%),蒽环类药物联合或序贯紫衫类药物240例 (55.0%);245例患者存在辅助放疗指征,225例 (91.8%)接受了辅助放疗。356例患者应接受内分泌治疗,281例 (78.9%)接受了规律的内分泌治疗。全组病例中有83例患者存在HER-2基因扩增,20例 (24.1%)患者行曲妥珠单抗分子靶向治疗,大部分患者因经济原因无法行靶向治疗,因此未进一步分析。
1.5 病例随访 采用查阅病历、门诊就诊和电话等多种随访方式,随访截止时间为2013年12月,424例患者得到随访。随访率为89.1%,平均随访时间为50.5个月,所有病例均接受至少1次以上的随访,生存时间以病理学诊断时间至死亡时间或随访终止时间,对失访者按最后一次随访时间为终点。
1.6 统计学分析 应用SPSS 19.0统计软件进行统计学分析。采用Kaplan-Meier法绘制生存曲线,应用COX比例风险模型对各临床及病理指标进行单因素和多因素分析。

表1 476例乳腺癌患者的临床病理特征Tab.1 Clinicon pathological characteristics of 476patients with breast cancer
2 结 果
2.1 近期疗效 至随访截止,476例患者中获得完整随访资料患者424例,其中40例 (6.5%)出现局部复发或远处转移,18例 (2.9%)患者死于乳腺癌,4例患者死于其他疾病。424例患者1、2和3年 总 生 存 率 分 别 为 99.5%、98.3% 和97.6%,总生存曲线见图1;1、2、3年无病生存率为99.1%、97.4%和94.3%,DFS曲线见图2。
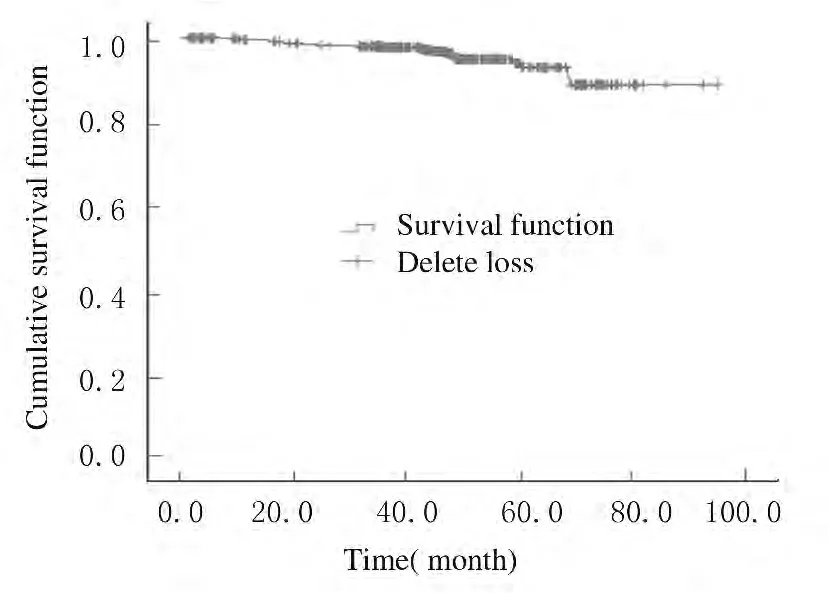
图1 424例乳腺癌患者的总生存曲线Fig.1 Overall survival curves of 424patients with breast cancer
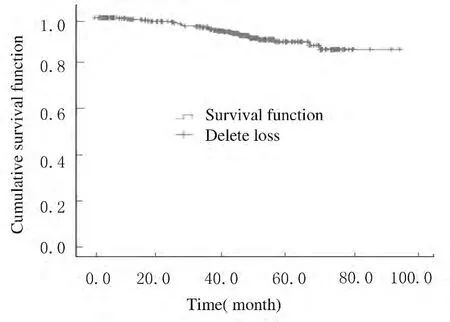
图2 424例乳腺癌患者的DFS曲线Fig.2 DFS curves of 424patients with breast cancer
2.2 影响DFS和OS的单因素分析 将资料完整的424例乳腺癌患者的临床病理特点和术后辅助化疗方案引入COX比例风险模型进行单因素分析,结果表明:年龄、肿瘤大小、淋巴结转移情况、脉管癌栓、激素受体状态、HER-2表达情况和分子分型是影响患者3年无病生存率的因素 (P<0.05);而家族史、绝经状况、组织学分级、Ki-67表达和不同化疗方案的患者间3年无病生存率的差异无统计学意义 (P>0.05);肿瘤大小、淋巴结转移情况、脉管癌栓、激素受体状态、HER-2表达情况和复发风险是影响患者3年总生存率的因素(P<0.05);而年龄、绝经状况、家族史、组织学分级、Ki-67表达情况和辅助化疗方案不同的患者间3年总生存率比较差异无统计学意义 (P>0.05)。见表2。
2.3 影响3年DFS和OS情况的多因素分析 为消除混杂因素及各因素之间交互作用的影响,本研究将单因素分析中对3年DFS和OS有显著性意义的危险因素加入COX风险比例函数模型进行多因素分析,结果提示:激素受体状态和HER-2表达情况不同患者3年DFS比较差异有统计学意义(P<0.05);淋巴结转移数目、激素受体状态和HER-2表达情况不同,患者3年OS差异有统计学意义(P<0.05)。见表3。
3 讨 论
乳腺癌是女性最常见的恶性肿瘤之一,其严重威胁患者的健康。目前国内外大量的临床研究[4-5]表明:原发肿瘤的大小、腋窝淋巴结转移数目、HER-2表达情况、ER和PR是乳腺癌患者预后的独立影响因素。肿瘤越大,局部复发及远处转移率越高,而生存率则越低。淋巴结转移与否和转移的数目与患者局部复发及远处转移密切相关,生存率随转移数目的增多而逐渐下降。HER-2的过度表达预示着肿瘤恶性程度高、易发生淋巴结转移、激素受体阳性水平低以及对化疗和内分泌治疗的敏感性差。ER和PR双阳性的患者对内分泌治疗敏感性高,预后良好,单阳性次之,双阴性者最差。本研究亦得出相同结果。
除早期诊断外,规范性辅助治疗是乳腺癌死亡率下降的主要原因之一。国外研究[7]表明:乳腺癌患者对指南中规范性治疗的依从性越高,无复发生存率越高,总生存时间越长。本组资料中Ⅰ-Ⅱ期患者占79.9%,中度复发风险病例占65.1%,这类患者是治疗选择最多样化的群体。分子分型Luminal A 型 占 32.8% (138/421),29.2%(124/421)为预后不良的HER-2过表达型及基底样型,与多数研究[8-9]所报到的乳腺癌分子分型基本符合。在这样一个群体中,经过辅助治疗后,3年无病生存率为94.3%,3年总生存率为97.6%,与已发表文献[10-12]比较,处于一个略高的水平。乳腺癌术后辅助化疗可改善患者总体预后,Bonadonna等[13]率先通过30年的随访研究认为:辅助化疗提高淋巴结阳性患者5年总生存率30%以上。本组资料显示:不同的化疗方案并非是影响早期乳腺癌患者复发的独立预后因素。含蒽环类方案和蒽环类联合紫衫类方案患者的3年DFS及OS均无明显差异,考虑可能与化疗方案的选择有关,本组患者依从指南中规范化治疗,对不良预后因素比重大的,选择紫杉和蒽环联合的方案,其他的选择紫杉和蒽环其中之一的联合方案,这也说明:恰当的辅助化疗可以改变患者的不良预后。且各方案治疗组患者例数不均匀,其中蒽环联合紫衫类方案居多,占55.0% (240/436),本组资料样本较少且随访时间短有关,应扩大样本量继续随访,也间接反应目前肿瘤医师对乳腺癌患者术后辅助化疗的作用认识的普遍提高。在资料统计中发现:大约21.1%的患者未完成规律的内分泌治疗,大约8.2%的患者未按要求去进行辅助放疗,HER-2过表达型的患者中只有24.1%接受了赫塞汀治疗,如使所有HER-2过表达者均应用赫塞汀,是否能够消除HER-2的影响,这需要进一步增加病例数进行研究。这些未接受规范辅助治疗的因素均会影响DFS和OS,也要求在今后工作中进一步加强宣教并规范综合治疗措施。
乳腺癌发病年龄日益年轻化,目前普遍认为年龄小于35岁是乳腺癌不良预后的独立危险因素[8,14-18],在本组资料多因素分析中无意义,可能与这组患者病例数少有关,且本研究年龄分层中将35~59岁未进一步细分,可能会影响年龄在预后中作用的分析,需要加大病例数进一步研究。乳腺癌在围绝经期高发,绝经情况与乳腺癌预后的关系备受关注。目前,普遍证实乳腺癌患者绝经情况与预后无明显关联[19-22]。本组资料也显示了同样的结论:绝经前后患者的3年总生产率分别为97.9%和97.2%,总生产率比较差异无统计学意义。
大量研究[23-24]表明:Ki-67的表达是乳腺癌的独立预后指标,Ki-67高表达较正常表达的患者复发风险高,无病生存率及总生存率均较差。Ki-67是目前最常用的反映肿瘤细胞增殖状况的标记物,与肿瘤的发生、浸润、种植与转移过程相关[25],Ki-67越高提示恶性肿瘤增殖程度越高。本研究将Ki-67分为≤14%、>14%且≤30%和>30%3组,各组间无病生存率及总生存率均无明显差异,考虑可能与样本量较少及随访时间短有关。目前,Ki-67计数方法不一致、各个研究中临界值尚不统一是研究者共同面对的问题,还有待于临床工作中进一步探讨和研究。
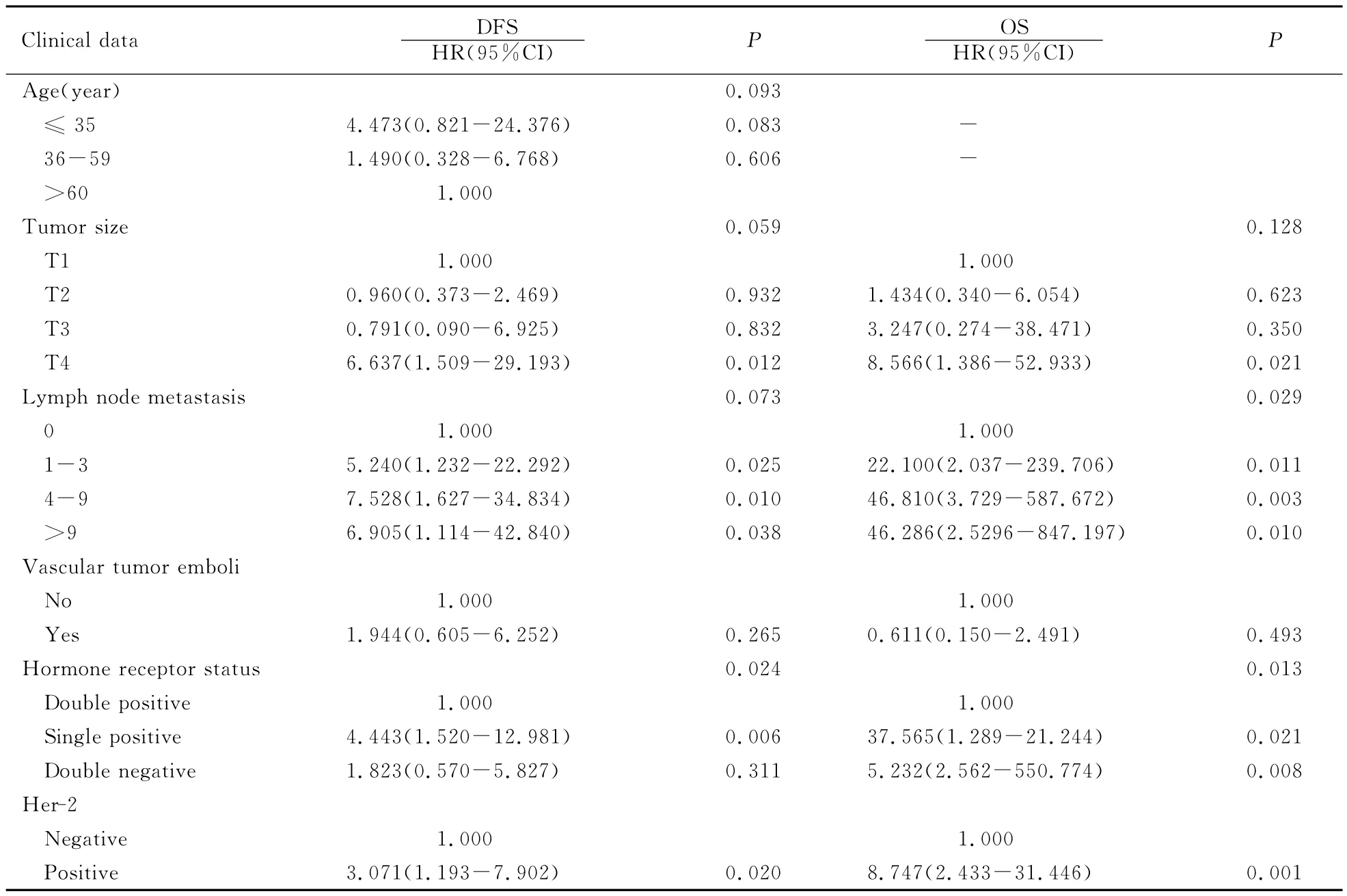
表3 COX多因素分析结果Tab.3 Results of COX multivariate analysis
综上所述,乳腺癌是一种生存期相对较长,治疗效果较好的恶性肿瘤;本组患者多数分期较早,生物学行为较好;治疗上,大部分患者能够耐受辅助治疗,规律治疗符合率高,患者依从性良好;本研究证实了与乳腺癌DFS的独立预后有关的是激素受体状态和HER-2表达情况;与乳腺癌OS的独立预后有关的是淋巴结转移数目、激素受体状态和HER-2表达情况。同时乳腺癌是一种高度异质性肿瘤,不同患者的生物学行为、治疗反应性及预后存在着很大的差异。根据患者的临床及病理特点,合理规范的术后辅助对改善患者预后具有重要的意义,需要临床上不断深入研究,探索更为科学的预后判断模式以指导实践。同时本研究系回顾性分析,病例选择非随机性,且随访时间短,还需进一步扩大样本量、延长随访时间。
[1]Zheng G,Peng F,Ding R,et al.Identification of proteins responsible for the multiple drug resistance in 5-fluorouracilinduced breast cancer cell using proteomics analysis [J].Cancer Res Clin Oncol,2010,136 (10):1477-1488.
[2]中国抗癌协会.乳腺癌诊治指南与规范 (2007版)[J].中国癌症杂志,2007,17 (5):412-413.
[3]吴清然.中国女性乳腺癌危险因素的系统评价 [J].现代预防医学,2011,38 (1):61-72.
[4]史建军,刘 涛,李 珂,等.110例青年女性乳腺癌预后分析 [J].中国妇幼保健,2014,29 (9):1348-1350.
[5]Goldhirsch A,Glick JH, Gelber RD,et al. Meeting highlights:international expert consensus on the primary therapy of early breast cancer 2005 [J].Ann Oncol,2005,16 (10):1569-1583.
[6]Goldhirsch A,Wood WC,Gelber RD,et al.Progress and promise:highlights of the international expert consensus on the primary therapy of early breast cancer 2007 [J].Ann Oncol,2007,18 (7):1133-1144.
[7]Barni S,Venturini M,Molino A,et al.Importance of adherence to guidelines in breast cancer clinical practice.The Italian experience (AIOM)[J].Tumori,2011,97 (5):559-563.
[8]Han W,Kang SY.Relationship between age at diagnosis and outcome of Premenopausal breast cancer:age less than 35years is a reasonable cut off for defining young age-onset breast cancer [J].Breast Cancer Res Treat,2010,119 (1):193-200.
[9]De la Rochefordiere A,Asselain B,Campana F,et al.Age as prognostic factor in premenopausal breast carcinoma [J].Lancet,1993,341 (8852):1039-1043.
[10]Martin M,Pienkowski T, Mackey J,et al. Adjuvant docetaxel for node-positive breast cancer [J].N Engl J Med,2005,352 (22):2302-2313.
[11]Khanfir A,Frikha M,Kallel F,et al.Breast cancer in young women in the south of Tunisia [J].Cancer Radiother,2006,10 (8):565-571.
[12]黄 波.COX比例风险模型分析乳腺癌的预后 [J].当代医学,2009,15 (10):76-77.
[13]Bonadonna G,Moliterni A,Zambetti M,et al.30years’follow up of randomized studies of adjuvant CMF in operable breast cancer:cohort study [J].BMJ,2005,330 (7485):217-220.
[14]Kim IK,Park S,Hwang H,et al.Clinical significance of age at the time of diagnosis among young breast cancer patients [J].J Breast Cancer,2011,14 (4):314-321.
[15]秦 颖,张同先,张 巍,等.青年乳腺癌临床病理特点分子分型及预后分析 [J].中国肿瘤临床,2014,41 (4):231-236.
[16]张继运,刘雨雄,沙新海,等.青年老年乳腺癌临床病理资料与预后的探讨 [J].中华乳腺病杂志:电子版,2012,6 (3):259-263.
[17]周 灿,王 珂,何建军,等.不同年龄段女性乳腺癌患者临床病理特征的回顾性分析 [J].西安交通大学学报:医学版,2013,34 (1):133-137.
[18]王 珂,周 灿,谢四梅,等.患者职业对乳腺癌临床病理特征及治疗模式的影响 [J].西安交通大学学报:医学版,2013,34 (2):218-223.
[19]庄秀芬,张幸平,郭慧琳,等.107例乳腺癌患者综合治疗的疗效及预后分析 [J].重庆医科大学学报,2010,35(1):130-134.
[20]何建苗,马小军,赵华洲,等.术前置泵区域动脉灌注化疗治疗晚期乳腺癌远期疗效分析 [J].解放军医学杂志,2014,39 (10):831-833.
[21]武萍萍,陶 然,彭 攸,等.EZH2及DNMT1在三阴性乳腺癌中的表达及意义 [J].解放军医学杂志,2015,40 (1):50-55.
[22]Berry D,Cirrineion C, Henderson I,et al.Estrogenreceptor status and outcome of modern chemotherapy for patients with node-positive breast cancer[J].JAMA,2006,295 (14):1658-1667.
[23]Inic Z,Zegarac M,Inic M,et al.Difference between luminal A and luminal B subtypes according to Ki-67,tumor size,and progesterone receptor negativity providing prognostic information [J].Clin Med Insights Oncol,2014,11 (8):107-111.
[24]陈 崇,周桃玉,温旺荣.乳腺癌组织中Ki-67表达及其临床意义的 Meta分析 [J].肿瘤学杂志,2014 (4):270-275.
[25]Gong P,Wang Y,Liu G,et al.New insight into Ki67 expression at the invasive front in breast cancer [J].PLoS One,2013,8 (1):e54912.
