腹腔镜胃十二指肠溃疡穿孔修补与开腹手术的临床效果分析
2015-11-22潘成文朱励民
潘成文,朱励民
(宁波市镇海龙赛医院,浙江 宁波,315200)
胃十二指肠穿孔是外科常见的急腹症之一,以往多采用急诊开腹穿孔修补的方法处理。随着腹腔镜技术水平的提高,目前腹腔镜在急腹症中的应用也越来越广泛,腹腔镜下即使不能完成的手术,也可指导及时开腹,并采取较合适的手术切口[1]。腹腔镜胃十二指肠穿孔修补术存在较多优点,此技术也越来越被外科医师接受。现对我院4 年来施行的腹腔镜胃十二指肠修补手术与普通开腹手术患者的相关指标进行回顾性分析研究,将结果报道如下。
1 资料与方法
1.1 临床资料 选择2010 年1 月至2014 年12 月我院明确诊断为胃十二指肠穿孔并急诊手术的患者,随机分为实验组与对照组,其中实验组41 例,男25 例,女16 例;16 ~76 岁,平均(41.1±7.5)岁;穿孔时间4 ~22 h,平均(15.3±2.6)h;胃穿孔8 例,十二指肠穿孔33 例。对照组38 例患者中男23 例,女15 例;15 ~74 岁,平均(43.0±6.2)岁;穿孔时间4 ~21 h,平均(14.2±3.7)h;胃穿孔7 例,十二指肠穿孔31 例。,两组患者性别、年龄、穿孔部位、穿孔时间差异均无统计学意义(P >0.05)。
1.2 手术方法腹腔镜手术:均全麻。术前留置胃管,患者取足高头低位,气腹压力维持在13 mmHg。分别于脐部、剑突下、右肋缘下做切口,脐上为1 cm 切口,置入腹腔镜,剑突下偏左侧、右肋缘下穿刺5 mm Trocar 为操作孔。进腹后,首先吸尽腹腔积液,视野清楚后,于脓苔附着处找到穿孔病灶,胃穿孔需在腹腔镜下取活检以排除肿瘤穿孔。对于穿孔采用倒刺线8 字缝合,提起大网膜,缝合并覆盖穿孔灶处。常规小网膜囊放置负压引流管1 根,自右侧操作孔引出。开腹手术组均采用传统修补方式,用可吸收线间断缝合穿孔灶后用大网膜结扎覆盖。
1.3 观察指标详细观察记录两组患者手术时间、术中出血量、术后疼痛、术后首次下床活动时间、肛门排气时间、住院时间及术后并发症发生率。其中术后疼痛采用VAS 疼痛指数进行评估,VAS 评分为0 ~10 分(0 为不痛,10 为最痛)。1.4 统计学处理 采用SPSS 13.0 软件进行数据分析,计量资料采用两样本t 检验;计数资料采用χ2检验,P <0.05为差异有统计学意义。
2 结 果
两组手术均成功。两组手术时间、出血量、术后疼痛、术后下床活动时间、术后肛门排气时间、住院时间差异均有统计学意义(P <0.05)。两组术后并发症差异无统计学意义(P >0.05)。结果见表1、表2。
表1 两组患者手术相关指标的比较(¯±s)
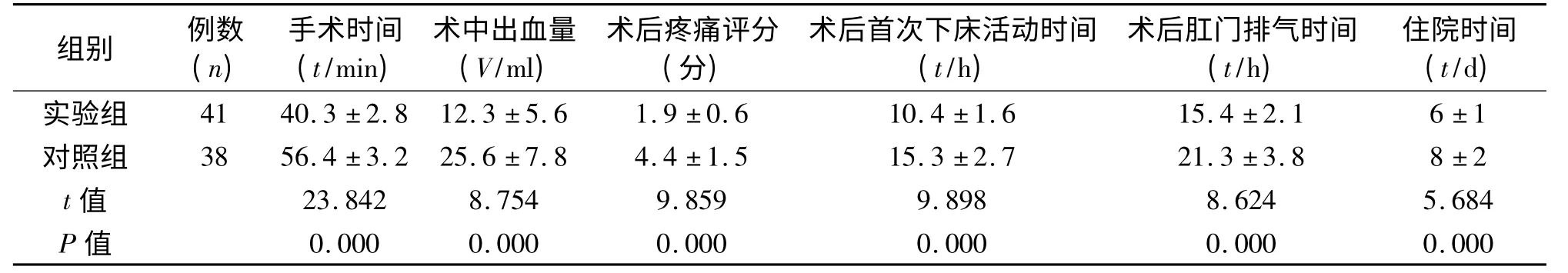
表1 两组患者手术相关指标的比较(¯±s)
?

表2 两组患者术后并发症的比较(n)
3 讨 论
胃、十二指肠溃疡急性穿孔是溃疡病常见并发症之一,在消化性溃疡患者中发生率为2%~10%。手术是胃、十二指肠溃疡急性穿孔的主要治疗手段,手术方式主要为溃疡穿孔修补术、胃大部切除术、高选择性迷走神经切断术。胃大部切除术治疗溃疡穿孔术后近期及远期容易发生严重并发症,甚至影响患者生活质量。同时随着溃疡病药物的进展,碱性药物及H 受体阻断剂、质子泵抑制剂、胃黏膜保护剂、抗幽门螺杆菌等药物的使用,溃疡治疗效果显著,溃疡病治愈率达90%以上。目前很少行胃大部切除术[2]。
Mouret 等于1990 年首次报道腹腔镜消化道溃疡穿孔修补术[3]。随着腹腔镜外科技术的发展,目前腹腔镜穿孔修补同样可达到与开腹手术相同的修补目的,具有优势,可取代大部分传统开腹溃疡穿孔修补术,已成为首选术式。腹腔镜消化道溃疡穿孔修补术的适应证及手术范围不断扩大,腹腔镜下行胃十二指肠穿孔修补是安全的[4],可常规行腹腔镜下修补。目前腹腔镜胃十二指肠修补术的方法有多种,主要方法有填塞胶封法、缝合法。填塞胶封法可采用大网膜、明胶海绵填塞穿孔灶后外用医用胶封闭[5]。填塞胶封法存在术后再穿孔或溃疡灶出血等风险,其中再穿孔的原因包括粘堵不够或术后胃内积液积气导致胃内压力增加,直接缝合加大网膜覆盖固定的方法修补穿孔更加可靠[6]。目前腹腔镜下胃肠吻合、胆肠吻合等多采用倒刺线缝合,更方便、更牢靠。
腹腔镜胃、十二指肠溃疡急性穿孔修补术存在以下优点:(1)可对肝胆、胃肠、盆腔等进行全面探查,对于病史不典型的患者可做到早期诊断与治疗。减少误诊与漏诊,术中可发现其他疾病。同时不受肥胖体型等因素的影响。(2)创伤小,一个1 cm、2个5 mm 小切口,且均用5-0 可吸收线皮内缝合,无需拆线,愈合快,而且瘢痕小,美容效果好。(3)开腹手术因视野有限,腹腔容易残留脓液,术后易致腹腔脓肿、肠粘连。而腹腔镜视野广,可有效清除腹腔内脓液,同时进行充分的冲洗、吸引、放置引流。减少了腹腔感染及肠粘连的发生。(4)腹腔镜手术较开放手术出血量少、疼痛轻、下床早、康复快等。
腹腔镜下胃十二指肠穿孔修补需注意以下关键环节:(1)主操作孔位置:选择左上腹锁骨中线附近,此处距穿孔病灶较远,操作范围增大,便于缝合[7]。(2)溃疡病灶的寻找:溃疡穿孔灶多位于胃小弯及幽门前壁或十二指肠球部前壁脓苔聚集处,采用吸引器吸引掉脓苔多能显露出穿孔灶,也可采取自胃管内注入200 ml 空气,使胃十二指肠扩张,可较容易地发现穿孔灶。对于术中难以找到病灶的患者,可用超声刀打开胃结肠韧带,探查胃及十二指肠球部后壁。(3)缝合技巧:可选择倒刺线、普里林线或可吸收线,采取8 字缝合或间断缝合。缝合力度不能太大,防止对组织的切割。缝合方向选择胃十二指肠纵轴方向进针,全层缝合。缝合需轻柔,一边进针全层缝合后再另一边全层缝合,注意避免缝合到后壁。(4)腔镜下打结缝合时进针应稳、准,无侧向运动,拔针应顺应缝针弧度,不能有横向损伤;器械打结以外科结为宜,松紧适宜。动作应轻柔,避免切割。(5)大网膜缝合包裹覆盖穿孔灶更可靠,可预防漏的发生[8]。覆盖后可缝合加固穿孔灶。(6)需要腹腔充分冲洗及术后引流:用大量生理盐水反复冲洗腹腔。患者先取头高脚低左倾15°位,冲洗左膈下、左髂窝,再将体位改为头低脚高右侧倾斜15°位,充分冲洗盆腔、右髂窝、右肝,直至液体清亮。充分的腹腔冲洗及引流,可明显减少术后腹腔脓肿、肠粘连、肠梗阻等并发症的发生。(7)对于术中怀疑恶变的患者,需行术中活检。我们常规使用倒刺线缝合,不易造成对水肿组织的切割。此外,3-0可吸收线的缝合针容易与线分离,不建议使用,术中如在腹腔中发生针线分离,寻找困难,增加了手术风险。
笔者认为,腹腔镜胃十二指肠穿孔修补术也有其相对的禁忌证,存在以下情况需中转开腹:多次手术后,怀疑腹腔有粘连;如患病时间长,腹腔感染严重,怀疑存在广泛粘连;穿孔直径大于1 cm,可疑胃癌穿孔;穿孔位于后壁,术中难以暴露;存在心肺疾病,不能耐受长时间气腹及血流动力学不稳定。
总之,腹腔镜胃十二指肠修补术具有手术时间短、术后出血量少、疼痛轻、下床早、排气时间短、住院时间短、并发症发生率低等诸多优点。即使腹腔镜下不能完成操作,亦可指导术者选择切口位置,以更小的切口完成手术[9]。应用腹腔镜行胃十二指肠穿孔修补是安全、可靠的,值得临床推广。
[1] 马云涛,苏河,王斌,等.腹腔镜技术在外科急腹症中的应用[J].中国微创外科杂志,2009,9(7):599-602.
[2] Lui FY,Davis KA.Gastroduodenal perforation:maximal or minimal intervention[J].Scand J Surg,2010,99(2):73-77.
[3] Mouret P,Francois Y,Vignal J,et al.Laparoscopic treatment of perforated peptic ulcer[J].Br J Surg,1990,77(9):1006.
[4] 李长安.腹腔镜与开腹手术治疗100 例消化道溃疡急性穿孔的对比性研究[J].当代医学,2011,17(11):116-117.
[5] 黄时杰.腹腔镜十二指肠溃疡穿孔非缝合修补术[J].中国内镜杂志,2002,8(11):21-22.
[6] 蔡小勇,陆文奇,卢榜裕.腹腔镜治疗外科急腹症122 例临床分析[J].中国微创外科杂志,2004,4(4):322-323.
[7] 莫春连,卢永刚.腹腔镜下胃十二指肠穿孔修补术与开腹手术的对比研究[J].实用医学杂志,2012,28(16):2814.
[8] 隋国龙,邱英娜,王春军.开腹与腹腔镜上消化道溃疡穿孔修补术比较[J].中国现代医生,2010,48(2):30-31.
[9] 李义廷,邓荣文,渠时学.腹腔镜在胃肠穿孔治疗中的应用(附23 例报告)[J].中国微创外科杂志,2007,7(6):512-513.
