腹腔镜结直肠癌根治术与传统根治术的临床效果对比
2015-11-22张俊斌折占飞
王 亮,张俊斌,齐 鑫,折占飞
(鄂尔多斯市中心医院康巴什部,内蒙古 鄂尔多斯,017100)
结直肠癌是消化道高发的恶性肿瘤之一。近年,随着人们饮食习惯的改变、生活节奏的加快,我国结直肠癌的发病率一直居高不下,严重威胁着大众的生命健康[1]。目前,临床上治疗结直肠癌的方法主要为手术,自腹腔镜技术辅助应用于结直肠癌的手术以来,得到了广泛认可。为进一步探讨腹腔镜手术的优势,我院普通外科为49 例结直肠癌患者分别施行传统开腹手术或腹腔镜手术,对比两种术式的临床效果。现报道如下。
1 资料与方法
1.1 临床资料收集2011 年4 月至2015 年4 月于我院就诊的49 例结直肠癌患者,随机分为腹腔镜组(n=27)与开腹组(n=22),术后均由病理结果证实为恶性,并按NCCN 2012 年诊疗指南进行TNM 分期,按照中国抗癌协会大肠癌专业委员会大肠癌诊治指南进行Dukes 分期。两组患者基本资料差异无统计学意义。见表1。
1.2 治疗方法
1.2.1 腹腔镜组 均气管插管全麻。患者取截石位,脐下穿刺10 mm Trocar,建立CO2气腹,压力维持在12 ~14 mmHg,置入30 度腹腔镜探查,如无腹水、腹腔种植转移,则行腹腔镜手术。穿刺其他4 枚Trocar(其中右下腹术者用主操作孔穿刺13 mm Trocar),先用超声刀打开乙状结肠外侧腹膜,沿Toldt 间隙游离并显露左侧输尿管(图1),放置一块小纱条,以保护输尿管。游离乙状结肠右侧系膜,向上游离显露肠系膜下动脉、静脉根部,于根部用Hem-o-lok 结扎、切断(图2)。继续按全直肠系膜切除原则,充分游离后(图3),应用Endo-GIA 于肿瘤下方约3 cm 处离断肠管(图4)。停气腹,取左下腹小切口,放置切口保护器,取出并按原则切除肿瘤,于近端肠管放置吻合器钉帽,重建气腹,充分扩肛后,应用碘伏稀释溶液冲洗远端肠管,助手用28 号管型吻合器重建消化道,助手在肛门内行充气试验,盆腔内无气泡冒出,用2 000 ml 温盐水冲洗腹腔,防止术后粘连性梗阻,充分止血后,放置引流管,清点纱布器械无误后,关闭切口,手术结束。
1.2.2 开腹手术组 气管插管全身麻醉。术式与腹腔镜组相同,患者取截石位,根据肿瘤部位选择切口位置。常规探查腹腔,结扎肿瘤上下肠管及相应的肠系膜根部血管,游离出肠管,结扎离断系膜及肠管,行端端或端侧吻合。
1.2.3 术后观察及处理 两组术后均镇痛、补液、抗炎抗感染对症支持治疗,常规护理。
表1 两组患者一般资料的比较(±s)
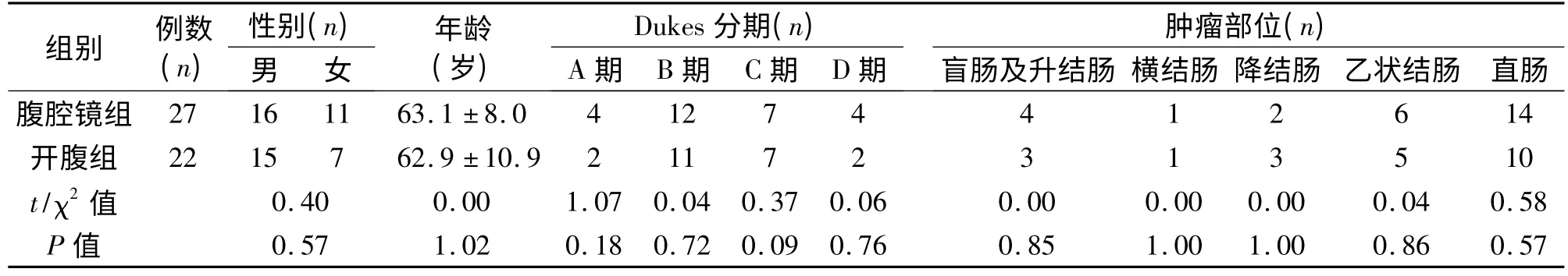
表1 两组患者一般资料的比较(±s)
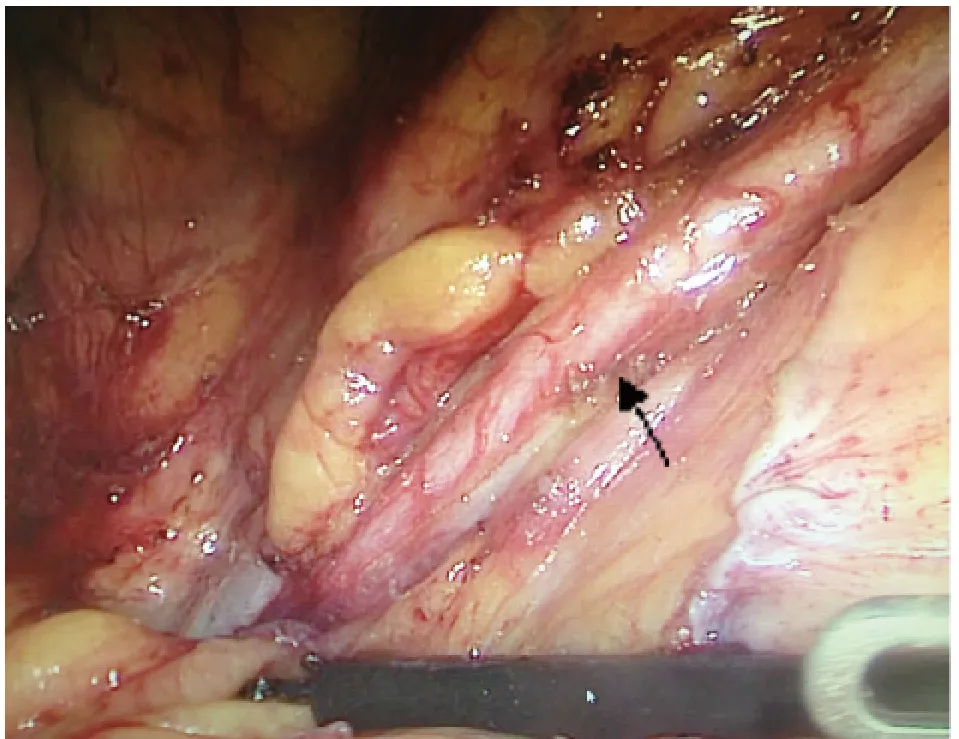
图1 显露输尿管(箭头所示)

图2 切断肠系膜动脉

图3 裸化肠管

图4 切断肠管
1.3 评价指标术后最长随访36 个月,观察手术时间、术中出血量、胃肠功能恢复情况、术后住院时间等。GIQLI 量表评定患者生存质量,包括生理功能状态、症状、社会活动、日常生活能力、精神状态,共计36 项,每项计0 ~4 分,总分144 分,121.5 ~125.8 分为正常[2]。
1.4 统计学处理采用SPSS 13.0 软件对数据进行统计学分析,对患者的手术时间、术中出血量、术后恢复及GIQLI 评分进行统计分析,计量数据以(±s)表示,行t 检验;计数资料行χ2检验,P <0.05 为差异有统计学意义。
2 结 果
腹腔镜组手术时间、术中出血量、术后自主排气时间、进食时间、住院时间均较开腹组显著缩短,差异有统计学意义(P <0.05)。腹腔镜组GIQLI 评分显著优于开腹组(P <0.05)。见表2。腹腔镜术后复发1 例(3.7%);无切口感染,发生吻合口漏1 例(3.7%)。开腹组复发2 例(9.1%);切口感染2 例(9.1%),吻合口漏1 例(4.5%)。术后并发症发生率及复发率两组相比差异无统计学意义(P>0.05)。
表2 两组患者手术相关指标的比较(±s)

表2 两组患者手术相关指标的比较(±s)
3 讨 论
手术切除是结直肠癌治疗的有效方式,开展安全、有效的结直肠癌根治术是普通外科医生始终不懈的追求目标。自1991 年Jacobs 等首次成功施行腹腔镜直肠切除术以来,腹腔镜结直肠癌根治术在外科领域受到广泛重视,目前已成为结直肠癌患者的首选术式[3]。腹腔镜结肠癌手术时可精确的在系膜根部高位结扎血管,直肠癌手术时可完全在直视下行较深的骶前间隙解剖,严格按全直肠系膜切除的手术原则,可达到甚至优于传统开腹手术的效果[4]。Georgoff 等[5]的报道显示,腹腔镜组结直肠癌手术后并发症发生率及复发率显著低于开腹组。
腹腔镜建立人工气腹,扩大了手术空间,使术野有不同程度的视觉放大,可从各个角度观察病灶与周围组织的关系,清晰显示腹腔解剖形态,更方便、准确的找到组织间隙并进行锐性分离[3]。尤其骨盆较小或瘤体较大的低位结直肠癌患者,开腹手术很难显露与操作,而腹腔镜下可清楚暴露骶前间隙、肠系膜返折、精囊、前列腺肠间隙等局部解剖,操作更简单,明显减少了对毗邻组织的损伤[6]。腹腔镜下清楚地显露盆底神经,避免损伤导致术后尿潴留、性功能障碍。值得一提的是,腹腔镜手术中使用超声刀,具有操作简单、止血彻底、结扎准确的优点,因此,能有效防止血管断端、创面的渗血,降低患者术中出血率。缺点是在处理较深的肠系膜时,骨盆狭窄的患者,容易起雾,影响视野,通常这时我们较喜欢用LigaSure 处理。在以往的手术操作中,腹腔镜手术普遍存在手术时间长的问题[6],这可能与术者对腹腔镜下微细解剖不够熟悉、腹腔镜操作技术不够熟练,同时与助手配合欠默契有关。我们体会,术者熟练掌握腹腔镜操作技术,尤其超声刀“剪、断、推、切、剔、拨、剥、分、戳”九字刀法的使用,助手稳定的“提、牵、挡”提供良好的显露、适当的平面、张力,助手还需良好的空间感,不会在看不到的视野里“闯祸”,扶镜手应始终保持在一个完美操作的平面,不同的位置选择不同的参照物,通过镜子的进退、调焦显露高清的术野,并根据需要从不同角度观察;扶镜手还应有预见性,是术者在腹腔里的眼睛。最初我们通过动物试验训练团队的配合,包括护士,均能顺利地进行配合,克服了技术方面的难题,避免腹腔内操作的废动作,能有效缩短手术时间。通过大量的学习与实践操作后,我院在腹腔镜手术开展中,成立了专门的团队,参与手术成员相对固定搭配,手术时密切配合,同时各自积累了自己的经验,因此本资料中,腹腔镜组术中出血量较开腹组显著减少,手术时间明显缩短,这与国内学者张炎等[7]的报道相一致。
手术切除是肿瘤患者首选的治疗方式,但有创操作又会对患者造成应激反应,一定程度上降低了患者的免疫力,导致肿瘤的生长与播散,因此怎样减轻患者应激反应也是围手术期重要的观察指标。患者术后胃肠功能恢复程度是机体应激反应轻重的表现,术中机械牵拉、麻醉药物等均会导致神经兴奋,使胃肠蠕动受到抑制,故而术后患者会出现恶心、呕吐、腹胀等症状。腹腔镜手术操作在封闭的腹腔内,可避免对脏器的长时间暴露,同时利用其放大功能,提供了良好的视野,配合超声刀等先进器械,使术者对组织间隙的判断更精确,减少了副损伤,且术者的手不直接接触内脏组织,对腹腔脏器干扰小,明显减轻了患者的手术应激反应,利于术后早期恢复。本研究中,腹腔镜组自主排气时间、进食时间及住院时间均短于开腹手术组。这与国内学者的研究报道一致[8]。术后我们常规拔除胃管,以减轻患者的不适。腹腔镜辅助手术可尽早恢复胃肠道功能,减少手术副损伤,利于患者术后恢复,改善生存质量。术后吻合口漏、切口感染及复发是严重影响患者预后的指标,本研究中,腹腔镜组发生吻合口漏1 例,无一例发生切口感染,复发1 例;开腹组发生吻合口漏1 例,切口感染2 例,复发2 例;腹腔镜手术可减少术后并发症的发生,降低复发率,但因本组病例数相对较少,仍需后续扩大样本量进一步研究。
综上所述,熟悉腹腔镜手术操作技巧,严格掌握手术适应证,腹腔镜结直肠癌根治术疗效确切,对患者创伤小,术中出血量少,术后胃肠道功能恢复快,明显缩短了住院时间,值得进一步推广应用。
[1] 宫爱民,倪志海.腹腔镜结直肠癌根治术52 例临床疗效分析[J].当代医学,2010,15(16):64-65.
[2] Aaronson NK.Quality of life assessment in clinical trials:methodologic issues[J].Control Clin Trials,1989,10(4 Suppl):195S-208S.
[3] Xiong B,Ma L,Zhang C,et al.Robotic versus laparoscopic total mesorectal excision for rectal cancer:a meta-analysis[J].J Surg Res,2014,188(2):404-414.
[4] Angenete E,Asplund D,Bergstr M,et al.Stenting for colorectal cancer obstruction compared to surgery-a study of consecutive patients in a single institution[J].Int J Colorectal Dis,2012,27(5):665-670.
[5] Georgoff P,Perales P,Laguna B,et al.Colonic injuries and the damage control abdomen:does management strategy matter?[J].J Surg Res,2013,181(2):293-299.
[6] 石庆龙,赵振生,曹双军,等.腹腔镜结直肠癌根治术与传统根治手术临床效果对比分析[J].中华临床医师杂志,2012,6(9):2358-2359.
[7] 张炎,刘刚,黄云,等.腹腔镜结直肠癌根治术与传统开腹手术比较分析[J].现代生物医学进展,2014,31(38):6145-6147.
[8] 魏锋.腔镜和开腹结直肠癌根治术对胃肠功能的影响[J].中国现代医生,2012,6(15):34-35.
