寰枢椎脱位后路植骨材料的选择与融合效果评价
2015-11-18马向阳杨进城邱锋尹庆水夏虹吴增晖王建华艾福志章凯麦小红
马向阳,杨进城,邱锋,尹庆水,夏虹,吴增晖,王建华,艾福志,章凯,麦小红
临床研究
寰枢椎脱位后路植骨材料的选择与融合效果评价
马向阳,杨进城,邱锋,尹庆水,夏虹,吴增晖,王建华,艾福志,章凯,麦小红
目的评价寰枢椎脱位后路钉棒固定手术不同植骨材料的植骨融合效果。方法2002年11月至2012年7月广州军区广州总医院在气管插管全麻下对468例可复性寰枢椎脱位患者施行寰枢椎后路钉棒固定技术,寰椎采用椎弓根螺钉、部分经椎弓根螺钉或侧块螺钉固定,枢椎行椎弓根螺钉、椎板螺钉、峡部螺钉或侧块螺钉固定,采用自体髂骨松质骨、异体松质骨或异体松质骨混合自体骨髓植骨,术后定期复查X线片、CT以了解植骨融合情况。结果所有患者顺利完成寰枢椎后路钉棒固定,术中未发生椎动脉、脊髓损伤,术后切口浅表感染2例,经清创换药后治愈,影像学检查示所有患者寰枢椎脱位复位满意。术后447例(自体骨405例、单纯异体骨27例、异体骨加自体骨髓15例)患者获得随访,随访时间3~72个月,平均随访时间39个月。临床症状均得到不同程度的改善,无螺钉、固定棒断裂。5例患者植骨未获融合(自体骨植骨2例、异体骨植骨3例),且伴有螺钉松动,其中1例患者未出现寰枢椎失稳,佩戴颈围继续随访;余4例行后路翻修大量自体髂骨松质骨植骨,最终获得融合。结论寰枢椎脱位首次手术和翻修手术应尽量采用自体骨植骨,不得已使用异体骨时最好加入自体骨髓以提高融合率。
寰枢关节;脱位;骨移植;移植,同种;移植,自体;脊柱融合术;后路手术;钉棒固定
寰枢椎脱位手术治疗多采用后路固定,固定方法由早期的钢丝固定逐渐演变为椎板钩固定、经关节Magerl螺钉固定、寰枢椎钉棒固定等[1-7],其抗旋转、屈伸和侧屈的三维生物力学稳定性不断获得改善[8-9],为植骨融合提供了较为理想的力学环境,植骨融合率不断提高。目前寰枢椎脱位所采用的植骨材料主要有人工骨、异体骨、自体骨等[10-11],2002年11月至2012年7月我科采用自体骨和异体骨植骨治疗468例可复性寰枢椎脱位患者,现就其植骨融合效果总结如下。
1 资料和方法
1.1 一般资料
本组患者468例,男259例,女209例;年龄3~67岁,平均年龄43岁。均存在不同程度的四肢麻木和运动障碍。伴先天性游离齿突81例、齿突发育不良42例、齿突陈旧骨折278例、寰椎横韧带断裂37例、类风湿性关节炎29例、强直性脊柱炎1例。
常规拍摄张口正位、颈椎正侧位、双斜位、动力位(重症患者在医护人员陪护下进行)X线片,寰枢椎段薄层CT扫描、重建(层距1.0 mm),颈椎MRI平扫检查脊髓受压情况及寰椎横韧带损伤情况。
1.2 手术方法
气管插管全身麻醉,患者取俯卧位,头部中立,颈椎适度前屈位,维持颅骨牵引。颈后正中纵切口显露枕后隆突至C2棘突,骨膜下剥离显露枕骨、C1后弓、C2侧块,保留颈半棘肌在C2棘突的附丽。寰椎采用椎弓根螺钉、部分经椎弓根螺钉或侧块螺钉固定;枢椎采用椎弓根螺钉、椎板螺钉、峡部螺钉或侧块螺钉固定[12]。根据脱位程度预弯钛棒,利用钉棒系统的提拉复位机制进行复位,术中透视观察复位情况,复位不佳时改变钛棒预弯弧度,证实复位满意后去除颅骨牵引。
用磨钻或尖嘴咬骨钳将寰椎后弓、枢椎椎板、枢椎棘突上缘咬出松质骨面,准备好植骨床;取自体髂骨松质骨颗粒、异体松质骨(山西奥瑞生物材料有限公司)加自体骨髓、单纯异体松质骨颗粒或骨条植骨。术后定期复查X线片、CT以了解植骨融合情况。
2 结果
468 例可复性寰枢椎脱位患者均顺利完成寰枢椎后路钉棒固定(图1),术中未发生椎动脉、脊髓损伤;术后切口浅表感染2例,经清创换药后治愈,X线片、CT检查显示寰枢椎脱位复位均满意。
术后447例(自体骨405例、单纯异体骨27例、异体骨加自体骨髓15例)患者获得随访,随访时间3~72个月,平均随访时间39个月,临床症状均得到不同程度的改善,无螺钉、固定棒断裂。末次随访时442例患者获得植骨融合。融合时间3~24个月,平均融合时间6个月。另5例患者未获植骨融合且均出现螺钉松动(图2),其中自体骨植骨2例(强直性脊柱炎、类风湿性关节炎患者各1例),余3例异体骨植骨均为游离齿突导致的寰枢椎脱位(2例为10岁以下幼儿、1例为成年人)。1例强直性脊柱炎患者术后1年CT检查显示寰枢椎后方的自体骨植骨吸收未融合,佩戴支具3个月后再次复查,虽仍未融合,但颈椎过伸过屈位未发现寰枢椎失稳。鉴于强直性脊柱炎疾病的自身特点,可能会出现侧块关节的自发融合,遂佩戴颈围继续随访。余4例均行后路翻修术,增加螺钉长度、直径并进行双皮质螺钉固定,取大量髂骨松质骨植骨,随访3~12个月后获得最终融合(图3)。
3 讨论
3.1 寰枢椎后路钉棒固定技术

图1 可复性寰枢椎脱位后路钉棒固定手术前后X线片(女,3岁)1A术前过屈位X线片显示脱位1B术前过伸位X线片显示复位1C术后1周X线片示钉棒固定后复位满意,异体松质骨植骨
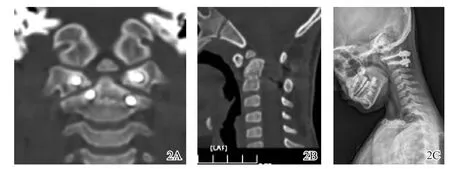
图2 同一患儿后路钉棒固定手术术后4年复查影像学图片2A冠状位CT检查显示钉道周围骨质吸收,螺钉松动2B矢状位CT检查显示植骨吸收未融合,复发脱位2C过屈位X线片显示寰枢椎脱位
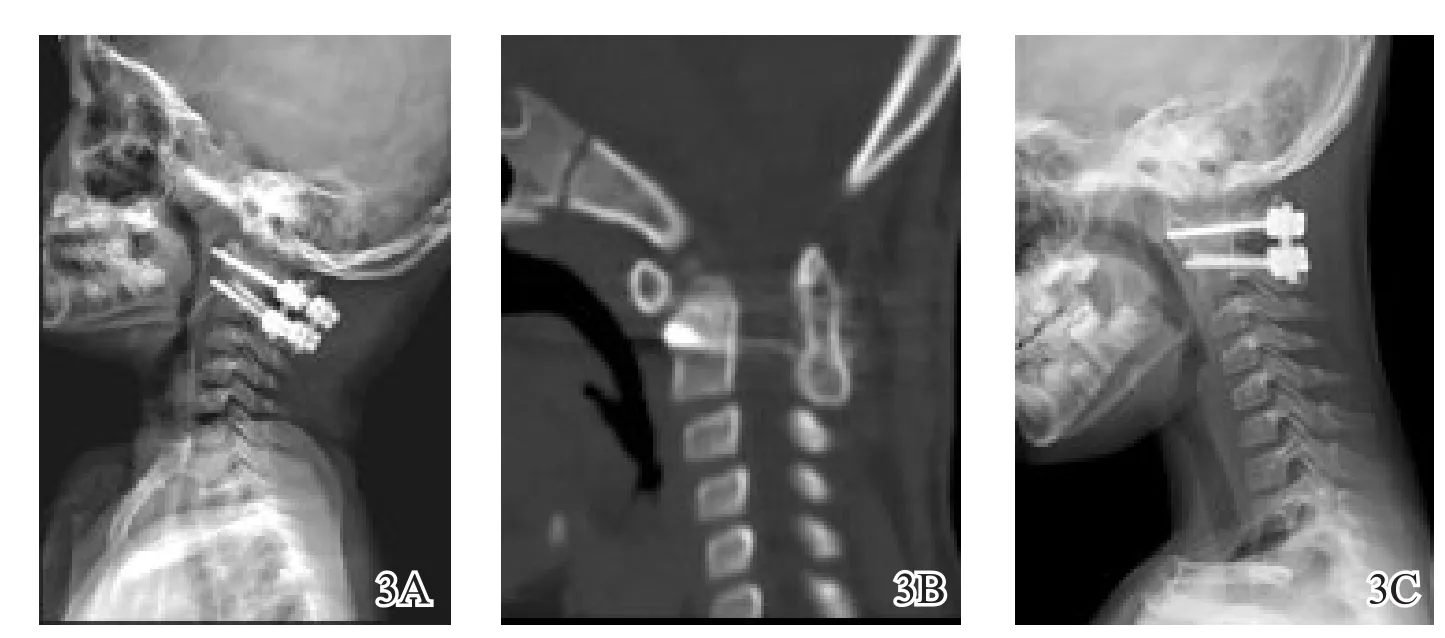
图3 同一患儿后路钉棒固定手术术后4年翻修术后影像学图片(术中增加螺钉直径和长度,自体髂骨植骨)3A翻修术后1周X线侧位片示螺钉长度增加,寰枢椎再次复位3B翻修术后1年矢状位CT检查显示植骨融合3C翻修术后1年过屈位X线片检查示寰枢椎序列良好
1994年Goel和Laheri[6]报道寰枢椎后路钉棒固定系统,2001年Harms和Melcher[7]对其加以改进,至此,长期以来一直困扰脊柱医师的临床难题——寰枢椎后路固定不够坚强、技术操作复杂危险——得到了较好的解决。该技术采用寰椎和枢椎分别置钉,再通过固定棒的连接组成坚强的后路框架内固定系统。尤其是寰椎椎弓根螺钉固定技术和部分经寰椎椎弓根固定技术的提出[11,13],弥补了寰椎侧块螺钉置钉出血多、对神经血管干扰大的不足;枢椎椎板螺钉、峡部螺钉和侧块螺钉的应用[12],也弥补了枢椎椎弓根螺钉人群适用率低、椎动脉损伤风险大的不足;此外,同一患者寰枢椎左右两侧亦可采用不同的寰椎或枢椎固定技术进行组合固定[12],拓宽了钉棒固定方法的适应证,除重度粉碎骨折、肿瘤患者外,基本实现了寰枢椎脱位人群的全覆盖。本组患者中有不少10岁以下的患儿,最小患者仅3岁,也成功实施了钉棒固定,从一个侧面验证了其适用范围的广泛性。生物力学研究亦表明,寰枢椎钉棒固定具有与Magerl螺钉加钢丝技术三点固定相似的三维稳定性[9],为植骨融合提供了坚强的内固定力学环境;早期临床应用结果还表明,内固定越坚强可靠,其植骨融合率越高[1-7]。但在患者全部采用钉棒固定后,手术植骨融合率的高低更多的取决于植骨床的准备、患者自身情况以及植骨材料的选择[14-15]。
3.2 寰枢椎后路融合植骨
3.2.1 植骨要点寰枢椎前路融合手术可在寰枢椎侧块间进行植骨,与颈椎前路椎间植骨类似,植骨块承受了一定的压缩载荷,且植骨接触面积较大,更有利于植骨的融合。而寰枢椎后路融合手术则与前路融合不同,可供融合的植骨床仅有寰椎后弓和枢椎椎板的表面,只能平铺植骨而不承受压缩载荷,且其表面均为皮质骨。因此在完成固定和复位后,需充分准备植骨床,磨除或咬除骨皮质并需裸露出松质骨或骨表面渗血。
3.2.2 植骨材料选择就脊柱植骨融合而言,最好的植骨材料是自体骨;而对于不具有支撑作用的寰枢椎后路植骨来讲,最好的植骨材料是自体髂骨松质骨。本组自体骨植骨患者仅2例未获骨性融合,融合率超过99.5%。其中1例为强直性脊柱炎、1例为类风湿性关节炎,说明自体骨植骨具有很高的植骨融合率,但对于罹患骨病者仍有不融合的可能。本组对一些合并糖尿病、高龄体弱和年龄过小的患者,早期病例采用单纯异体骨植骨,27例中3例发生植骨不融合,不融合率超过10%,虽经翻修手术植入自体骨后最终获得融合,但也提示应慎用异体骨;而后期行异体骨植骨的15例患者均采用异体骨与自体骨髓混合后植骨,以提高融合率,患者最终均获得融合,提示在不得已选择异体骨的情况下,加入自体骨髓将有助于提高融合率。但采用该方法的例数较少,是否使用异体骨加自体骨髓均有如此高的融合率,还有待于增加病例数量后做出更为全面客观的结论。
[1]Gallie WE.Fractures and dislocations of the upper cervical spine[J].Am J Surg,1939,46:495-499.
[2]Brooks AL,Jenkins EB.Atlanto-axial arthrodesis by the wedge compression method[J].J Bone Joint Surg Am,1978,60(3):279-284.
[3]Moskovich R,Crockard HA.Atlantoaxial arthrodesis using interlaminar clamps:an improved technique[J].Spine,1992,17(3):261-267.
[4]Maniker AH,SchulderM,DuranHL.Halifaxclamps:efficacy and complications in posterior cervical stabilization [J].Surg Neurol,1995,43(2):140-146.
[5]Magerl F,Seemann PS.Stable posterior fusion of the atlas and axis by transarticular screw fixation//Kehr P,Weidner A. CervicalSpine[M].Strassbourg,Wein,NewYork:Springer-Verlag,1985:322-327.
[6]Goel A,Laheri V.Plate and screw fixation for atlanto-axial subluxation[J].Acta Neurochir,1994,129(1):47-53.
[7]Harms J,Melcher RP.Posterior C1-C2 fusion with polyaxial screw and rod fixation[J].Spine,2001,26(22):2467-2471.
[8]马向阳,钟世镇,刘景发,等.寰枢椎后路椎弓根螺钉固定的生物力学评价[J].中国脊柱脊髓杂志,2003,13(12):735-738.
[9]Richter M,Schmidt R,Claes L,et al.Posterior atlantoaxial fixation:biomechanical in vitro comparison of six different techniques[J].Spine,2002,27(16):1724-1732.
[10]Laycock PA,Cooper JJ.Adverse reactions of artificial bone graft substitutes:lessons learned from using tricalcium phosphate geneX®[J].Clin Orthop Relat Res,2014,472(2):765-766.
[11]Ma XY,Yin QS,Wu ZH,et al.Anatomic considerations for the pedicle screw placement in the first cervical vertebra[J]. Spine,2005,30(13):1519-1523.
[12]马向阳,尹庆水,吴增晖,等.多种寰枢椎后路钉棒固定技术的临床组合应用[J].中国骨科基础与临床研究杂志,2010,2 (1):12-16.
[13]Tan M,Wang H,Wang Y,et al.Morphometric evaluation of screw fixation in atlas via posterior arch and lateral mass[J]. Spine,2003,28(9):888-895.
[14]Elliott RE,Tanweer O,Boah A,et al.Outcome comparison of atlantoaxial fusion with transarticular screws and screw-rod constructs:meta-analysis and review of literature[J].J Spinal Disord Tech,2014,27(1):11-28.
[15]吕琦,陈学明,周忠.内固定结合骨诱导活性材料颈后路融合术治疗寰枢椎失稳[J].中国矫形外科杂志,2007,15(15):1129-1131.
The selection of posterior bone graft materials for atlantoaxial dislocation and the evaluation of bony fusion effect
MA Xiangyang,YANG Jincheng,QIU Feng,YIN Qingshui,XIA Hong,WU Zenghui,WANG Jianhua,AI Fuzhi,ZHANG Kai,MAI Xiaohong.Department of Spinal Surgery,Guangzhou General Hospital of Guangzhou Military Command,Institute of Traumatic Orthopaedics of PLA,Key Laboratory of Trauma&Tissue Repair of Tropical Area of PLA,Guangzhou,Guangdong 510010,China
Objectives To evaluate the bony fusion effects of posterior C1-C2 screw-rods fixation with different bone graft materials for patients with atlantoaxial dislocation(AAD).Methods Under general anesthesia,468 patients with reducible AAD treated in Guangzhou General Hospital of Guangzhou Military Command from November 2002 to July 2012,performed posterior C1-C2 screw-rods fixation which C1 screwfixation methods including pedicle screw,partial transpedicle screw or lateral mass screw fixation,and C2 screw fixation methods including pedicle screw,translaminar screw,pars screw or lateral mass screw fixation.Bone grafts were chosen as autogenous cancellous bone,allogeneic cancellous bone,and autogenous bone marrow plus allogeneic cancellous bone.The fusion was followed up byray and CT scanning images.Results All 468 cases underwent the surgery successfully,and no neurovascular injuries were found during the operation.There were 2 cases of superficial wound infection which were cured after debridement and antibiotics treatment. Radiological results showed all patients achieved satisfactory reduction.Total of 447 patients were followed up for 3-72 months with an average of 39 months.Among them,autogenous cancellous bone graft were used in 405 patients,allogeneic cancellous bone graft in 27 patients,and autogenous bone marrow plus allogeneic cancellous bone in 15 patients.Clinical symptoms were found to be improved to some extent without broken screw-rods in all patients.With screw loosening,a total of 5 patients did not achieve fusion(including autogenous bone grafting in 2 patients and allogeneic bone grafting in 3 patients).One of them without atlantoaxial instability was still wearing brace and following up continuously,the other four cases were reoperated with enough autogenous cancellous bone graft and achieved solid bony fusion later.Conclusions Autogenous bone should be used in the first and revision operation for patients with AAD;When it was forced to use allogeneic cancellous bone,adding autologous bone marrow can increase bony fusion rate.
Atlanto-axialjoint;Dislocations;Bonetransplantation;Transplantation,homologous;Transplantation,autologous;Spinal fusion;Posterior surgery;Screw-rod fixation
R684.7,R687.34
A
1674-666X(2015)01-005-05
2014-11-02;
2014-12-10)
(本文编辑:白朝晖)
10.3969/j.issn.1674-666X.2015.01.001
军队临床高新技术重点项目(2010gxjs032)
510010广州军区广州总医院脊柱外科;全军创伤骨科研究所;全军热区创伤救治与组织修复重点实验室
E-mail:maxy1001@126.com
