CT在评估甲状腺乳头状癌中央组淋巴结转移中的价值
2015-10-17林启强韩志江舒艳艳陈文辉
林启强,韩志江,舒艳艳,陈文辉
(1.浙江省苍南县第二人民医院放射科,浙江 苍南 325802;2.杭州市第一人民医院放射科,浙江 杭州 310006;3.杭州市萧山区第一人民医院放射科,浙江 杭州 311200)
CT在评估甲状腺乳头状癌中央组淋巴结转移中的价值
林启强1,韩志江2,舒艳艳3,陈文辉2
(1.浙江省苍南县第二人民医院放射科,浙江 苍南325802;2.杭州市第一人民医院放射科,浙江 杭州310006;3.杭州市萧山区第一人民医院放射科,浙江 杭州311200)
目的:探讨CT在评估甲状腺乳头状癌(Papillary thyroid carcinoma,PTC)中央组淋巴结转移中的价值。方法:回顾经病理证实的559例625个PTC患者中央组淋巴结的CT资料,统计CT评估中央组淋巴结转移阳性和阴性的符合率,观察簇状淋巴结、高强化和最小径/最大径≥1/2、囊变和微钙化在中央组淋巴结转移中的分布,分析桥本甲状腺炎在簇状淋巴结组中的分布。结果:625个中央组中,218个中央组淋巴结转移,407个中央组无淋巴结转移,CT评估中央组淋巴结转移阳性和阴性的符合率分别为59.2%(129/218)和91.6%(373/407)。簇状淋巴结、高强化、最小径/最大径≥1/2、囊变更常见于中央组淋巴结转移组(P<0.05),其敏感性、特异性、阳性预测值和准确度分别为31.7%,93.5%,71.1%,72.7%;84.1%,66.7%,86%,79%;95.5%,44.4%,80.7,80.6%;2.5%,100%,100%,67.2%。4种CT征象联合时,其敏感性、特异性、阳性预测值和准确度分别59.2%、88.2%、72.9%和78.1%。微钙化仅见于2个中央组淋巴结转移组中。114个簇状淋巴结组中,31个合并桥本甲状腺炎,其中22个误诊为淋巴结转移。结论:CT在评估PTC中央组淋巴结转移中具有重要价值,簇状淋巴结、高强化和最小径/最大径≥1/2、囊变有助于淋巴结转移的诊断,桥本甲状腺炎的中央组淋巴结可呈簇状,易误诊为淋巴结转移,需引起临床关注。
癌,乳头状;甲状腺肿瘤;肿瘤转移;体层摄影术,螺旋计算机
尽管甲状腺乳头状癌 (Papillary thyroid carcinoma,PTC)具有相对惰性的生物学行为,但30%~ 90%的PTC在确诊时已伴有颈部淋巴结转移[1],尤其是中央组淋巴结转移。淋巴结转移是局部复发的重要风险因素,甚至需要二次或二次以上手术进行切除,严重影响了患者的生活质量,虽然预防性淋巴结清扫可以减少肿瘤复发,但可引起甲状旁腺及喉返神经损伤等严重并发症[2],因此,对PTC病灶切除的同时,对转移的淋巴结准确的识别并及时的切除是预防复发的关键。在PTC中央组淋巴结转移的术前评估方法中,除了操作者依赖性强是超声的不足外,超声还常受到气管、食管内气体及胸骨上缘的掩盖而严重影响评估的准确性,与超声比较,CT在中央组淋巴结转移的判断上则更为客观,且不受气体及胸骨的影响,故在一定程度上优于超声检查[3-5]。据笔者检索,目前国内外对PTC中央组淋巴结转移的CT报道较少,并且价值也受到很大争议[3-6]。本组资料对559例625个PTC患者中央组淋巴结的CT资料进行总结,旨在评价CT在PTC患者中央组淋巴结转移中的诊断价值。
1 资料和方法
1.1临床资料
收集本院2012年1月—2014年6月经病理证实的559例625个PTC患者中央组淋巴结的CT资料,其中男178例,女381例,年龄11~80岁,平均(43.2±8.6)岁。
1.2检查方法
扫描采用美国GE公司的Lightspeed 16,扫描参数:120 kV,250 mA,准直0.625 mm×8,螺距0.875,机架旋转时间0.5 s。患者取仰卧位,扫描范围从口咽部至锁骨上缘,层厚3.75mm,层距3.75mm,将原始图像拆薄至1.25mm间隔后重建,将重建图像传入后处理工作站(AW4.2工作站),常规进行矢状位(两侧胸锁乳突肌后缘之间)及冠状位(胸椎前缘至颈前部皮下之间)重建,层厚2mm。对比剂为德国Bayer公司的碘普罗胺注射液80mL,碘浓度300mgI/mL,高压注射器经肘部静脉团注,速率2~3mL/s,注射后50~60 s进行扫描。CT检查与手术平均间隔时间8(0~16)d。
1.3影像分析方法
由两名主治或主治以上放射科医生在不知病理结果的前提下,在影像归档和通信系统工作终端共同阅片,主要判断中央组淋巴结状态(簇状、单发/双发≥5mm、双发之一≥5mm、单发/双发≤5mm、无淋巴结)、高强化(有或无)和最小径/最大径≥1/2(有或无)、囊变(有或无)、微钙化(有或无)。中央组:即Ⅵ区,指气管食管沟及甲状腺周围淋巴结[7]。簇状淋巴结:同区显示的淋巴结≥3个,或呈融合状,无论淋巴结大小;高强化:同区单发/双发≥5mm、双发之一≥5mm的淋巴结,强化幅度较平扫≥40 HU;最小径/最大径≤1/2:同区单发/双发≥5mm、双发之一≥5mm的淋巴结,最小径/最大径≥1/2;微钙化:钙化最大径≤2mm。簇状淋巴结、高强化、最小径/最大径≥1/2和囊变4个CT征象中,只要具备一个即视为转移。
1.4统计学方法
采用SPSS 19分析软件,通过χ2检验法,评价簇状淋巴结、高强化和最小径/最大径≥1/2、囊变在中央组淋巴结转移中的价值,P<0.05为差别具有统计学意义。计算各征象对中央组淋巴结转移的敏感性、特异性、阳性预测值和准确度,统计CT评估中央组淋巴结转移阳性和阴性的符合率。
2 结果
559例PTC共625个中央组中,单侧中央组493例493个,双侧中央组66例132个;109例PTC最大径>1.0 cm,占19.5%,450例PTC最大径≤1.0 cm,占80.5%;218个中央组淋巴结转移,CT评估符合率为59.2%(129/218),407个无中央组淋巴结转移,CT评估符合率为91.6%(373/407)。簇状淋巴结、高强化和最小径/最大径≥1/2、囊变在中央组淋巴结中的分布见表1,各征象对中央组淋巴结转移的敏感性、特异性、阳性预测值和准确度见表2。淋巴结钙化仅见于2个中央组淋巴结转移组。114个簇状淋巴结组中,31个合并桥本甲状腺炎,其中22个误诊为淋巴结转移。
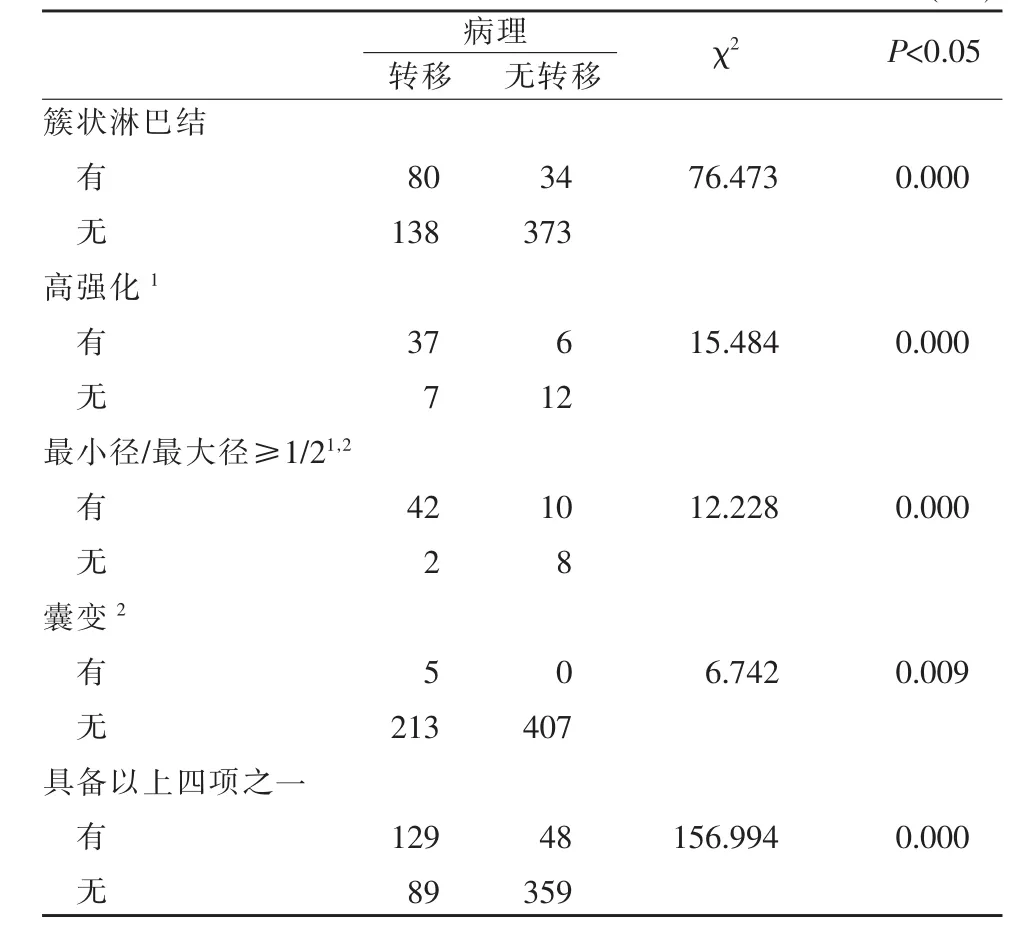
表1 各种CT征象在PTC患者中央组淋巴结中的分布(个)
由表1可见,簇状淋巴结、高强化、最小径/最大径≥1/2、囊变及四种征象联合均更常见于中央组淋巴结转移组中(P<0.05)。
由表2可见,簇状淋巴结虽然敏感性较低,但具有高度特异性;高强化及最小径/最大径≥1/2虽然特异性较低,但敏感性、阳性预测值和准确度较高;而囊变对PTC淋巴结转移具有确诊价值;当具备四种征象之一时,具有较高的特异性和准确度。
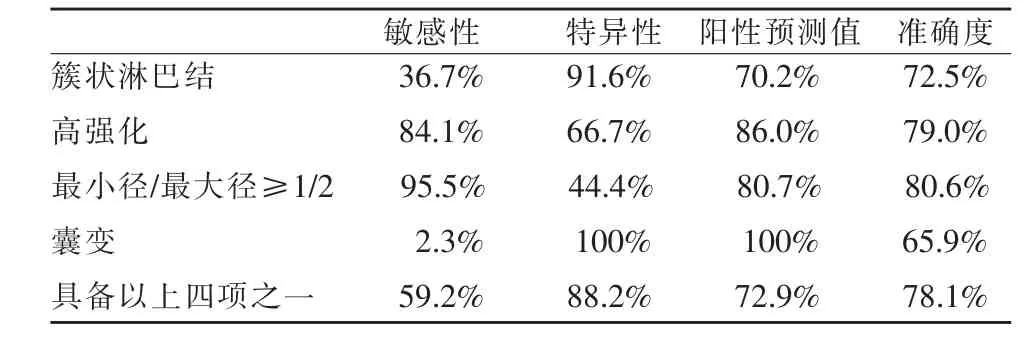
表2 各种CT征象对中央组淋巴结转移的诊断效能
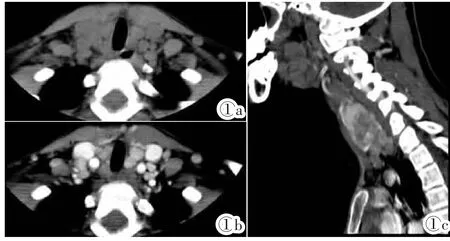
图1右侧PTC伴两侧中央组淋巴结转移。图1a:CT平扫示两侧中央组多发淋巴结增大,右侧边界不清。图1b:CT增强示右侧淋巴结呈簇状,分界不清,左侧2枚淋巴结,高强化,另见两侧Ⅳ组淋巴结增大。图1c:矢状位重建示瘤体位于右侧甲状腺中下极,并见簇状淋巴结。
Figure 1.PTCin right thyroid with bilateral central lymph nodes metastasis.Figure 1a:CTscan showed that multiple enlarged lymph nodes on bilateral central group with a blurred border in the right side. Figure 1b:Clustered nodes were shown in the right side with bluerred edges on enhanced CT scan.Two lymph nodes were shown in the left side with obvious enhancement.Bilateral lymph nodes of groupⅣ were also enlarged.Figure 1c:PTC in the lower-middle part of the right thyroid was shown by sagittal image reconstruction with cluster nodes.
图2右侧PTC伴右侧中央组淋巴结转移。图2a:气管右前方小结节影(白箭)。图2b:增强后结节呈高强化,边界清(白箭)。图2c:冠状位示结节最小径/最大径≥1/2(白箭)。
Figure 2.PTC in the right thyroid with right central lymphnode metastasis.Figure 2a:Right in front of trachea was a small node(white arrow).Figure 2b:The node was obviously enhanced with a clear edge(white arrow).Figure 2c:The minimum diameter/ maximum diameter of the node was greater than or equal to 1/2 in coronal enhanced CT scan(white arrow).
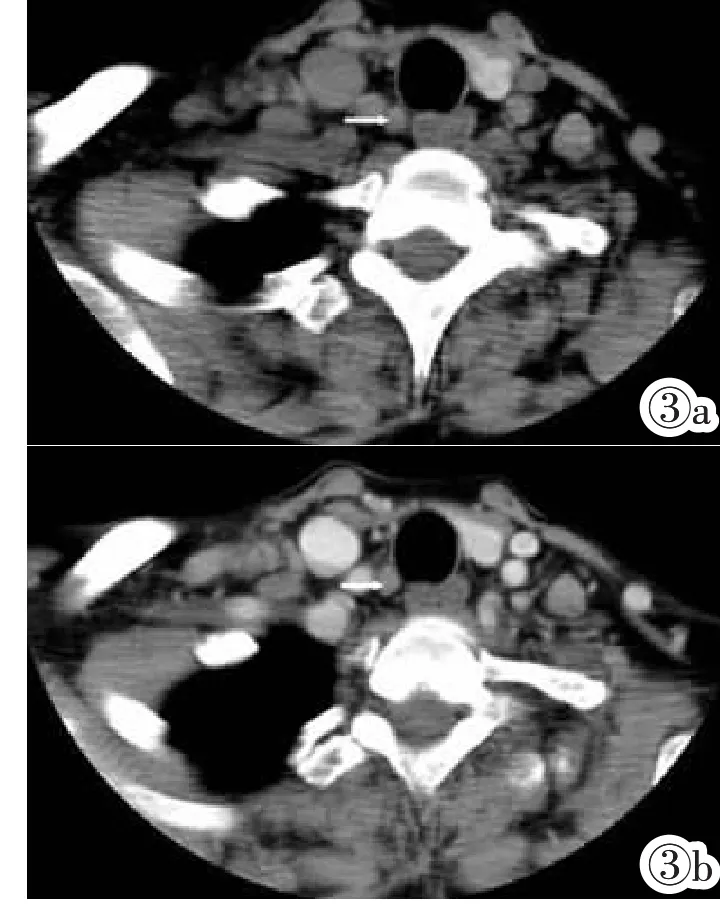
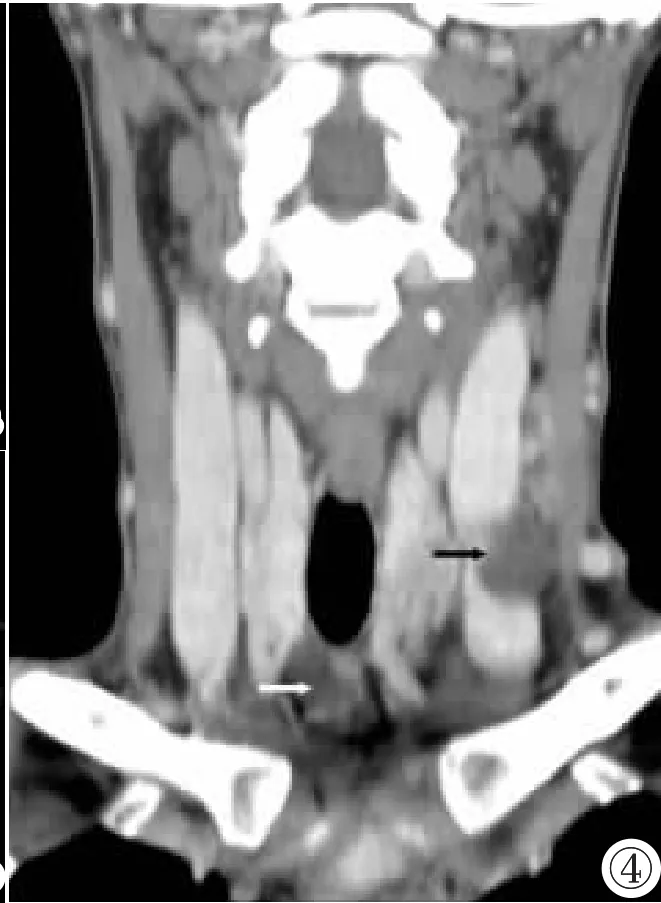
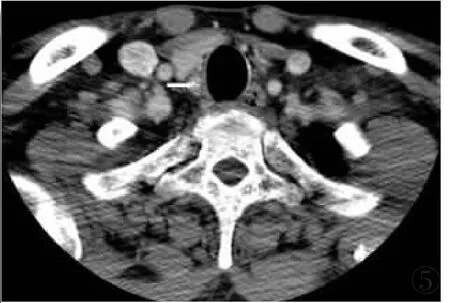
图3右侧PTC伴右侧中央组淋巴结转移。图3a:气管右侧后方小结节影(白箭)。图3b:增强后轻度强化(<20HU)(白箭)。图4左侧PTC伴两侧中央组(白箭)、左Ⅳ区淋巴结囊性转移 (黑箭)。图5右侧PTC伴右侧中央组淋巴结转移,内见微钙化(白箭)。
Figure 3.PTC in the right thyroid with right central lymphnode metastasis.Figure 3a:Rear right side of the trachea was a small node(white arrow).Figure 3b:The node was slightly enhanced(20HU)(white arrow).Figure 4. PTC in the left thyroid.Cystic lymph node metastasis was shown in bilateral central region and left regionⅣ(black arrow).Figure 5.PTC in the right thyroid with right central lymph node metastasis with microcalcifications as shown.
3 讨论
3.1CT评估PTC中央组淋巴结转移符合率
由于具有高度的空间分辨率及较高的软组织分辨率,以及多平面重建等优势,CT已成为PTC颈部淋巴结转移术前评估的重要方法之一,尤其是中央组淋巴结、胸骨后组淋巴结、咽旁间隙淋巴结和广泛融合浸润的淋巴结。目前关于PTC中央组淋巴结转移阳性方面的CT报道较少,尚无PTC中央组淋巴结转移阴性方面的CT评价。本组资料中,CT评估PTC中央组淋巴结转移阳性和阴性的符合率分别为59.2%(129/218)和91.6%(373/407),其中阳性符合率明显低于其他学者的报道[8],笔者认为可能与本组80.5%(450/559)的PTC≤1.0 cm有关,本院前期资料表明,>1.0 cm的瘤体较≤1.0 cm的瘤体更容易在CT上发现转移的淋巴结[9-11],其原因可能与较大的瘤体出现的淋巴结转移更典型而CT更易发现有关。本组漏诊的转移淋巴结中,均为最大径<5mm,甚至部分在CT上无法显示,提示外科医生在手术过程中,应对中央组做充分评估,甚至术中冰冻活检,不可完全依靠术前CT或超声评估淋巴结转移阴性而放弃中央组淋巴结清扫。
3.2簇状淋巴结
尽管簇状淋巴结的产生机制尚不明确,但其对淋巴结转移的预测价值已得到了部分学者的认可[12],笔者认为可能与淋巴引流及中央组血供丰富有关。本组114个簇状淋巴结的中央组中,转移占70.2% (80/114),以簇状淋巴结作为诊断PTC中央组淋巴结转移的征象,敏感性、特异性、阳性预测值和准确度分别为31.7%,93.5,71.1%,72.7%,高度的特异性和较高的阳性预测值、准确度,提示簇状淋巴结是CT评估PTC中央组淋巴结转移的重要征象。桥本甲状腺炎是一种以滤泡细胞破坏特征的自身免疫性疾病,周围常见反应性淋巴结增生而呈簇状,易与PTC淋巴结转移相混淆,如本组114个簇状淋巴结中,31个合并桥本甲状腺炎,其中22个误诊为淋巴结转移。故评估簇状淋巴结是否转移的同时,如综合考虑是否存在桥本甲状腺炎及其它CT征象,将会在很大程度上提高PTC中央组淋巴结转移的术前诊断符合率。
3.3高强化
PTC淋巴结转移高强化的特性已经得到广泛认可[3-6],其机制与转移淋巴结血供丰富及具有甲状腺组织的吸碘特性有关。本组资料中,具有单发或双发直径≥5mm淋巴结的62个中央组中,高强化征象在转移与无转移的中央组中分别占84.1%(37/44)和33.3%(6/18),以高强化征象作为评估PTC中央组淋巴结转移的CT征象,其敏感性、特异性、阳性预测值和准确度分别为84.1%,66.7%,86.0%和79%,较高的敏感性、阳性预测值和准确度提示该征象对PTC中央组淋巴结转移的评估具有重要价值,但鉴于特异度较低,需结合其它CT征象综合分析。
3.4最小径/最大径≥1/2
最小径/最大径≥1/2在超声评估PTC淋巴结转移中的价值已经得到众多学者的认可[4,13],CT与超声虽然成像机制不同,但二者具有相同的解剖学基础,故笔者认为该征象同样可应用于CT检查中。目前国内外CT检查中无最小径/最大径≥1/2诊断价值方面的相关报道,可能与CT为断层成像,无法通过横断位对淋巴结的最小径和最大径进行评估有关,本组资料中,笔者对具有单发或双发直径≥5mm淋巴结的62个中央组进行了冠状位、矢状位重建,从多个角度去评估淋巴结的最小径和最大径,最小径/最大径≥1/2在中央组淋巴结转移和无转移中分别占95.5%(42/44)和55.6%(10/18),以最小径/最大径≥1/2作为诊断PTC中央组淋巴结转移的CT征象,其敏感性、特异性、阳性预测值和准确度分别为95.5%,44.4%,80.7%和80.6%,虽然特异度较低,但高度的敏感性和较高的阳性预测值及准确度,提示该征象仍不失为CT判断PTC淋巴结转移的重要指标。
3.5囊变和微钙化
囊变和微钙化在评估PTC淋巴结转移中具有高度的特异性,尤其是囊变,既往文献和本组资料均表明其特异性为100%,提示囊性变对PTC颈部淋巴结转移具有确诊价值[3-6]。本组资料中,囊变和微钙化分别为5个和2个,明显低于其他文献报道,笔者认为可能与本组80.5%(450/559)的PTC≤1.0 cm有关。
3.6簇状淋巴结、高强化、最小径/最大径≥1/2和囊变联合
本组资料中,如果将具备簇状淋巴结、高强化、最小径/最大径≥1/2、囊变中的任何一个CT征象即视为转移,其敏感性、特异性和准确度分别59.2%,88.2%和78.1%,较高的特异性和准确度说明,四种CT征象联合可作为临床及影像科医生筛选淋巴结转移的重要依据。
不足:首先,本组资料为回顾性分析,CT与病理只是组-组水平对照,而无法做到结-结水平的对照,故CT上的转移灶并非就完全代表病理上的转移灶,尤其是簇状淋巴结组,但通过一定的影像征象达到对淋巴结转移的预测是我们最终的目的,另外,目前国内外对淋巴结转移的术前评估也是停留在组-组水平,进一步收集资料,对单发淋巴结进行结-结水平研究是笔者的进一步方向。其次,本组资料是回顾性分析,不可避免的存在选择偏移。
鉴别诊断:①鼻咽癌等鳞状上皮转移:多双侧发生,咽旁间隙常受累,增强表现为不规则环形强化伴中央低密度区。②淋巴结结核等感染性病变:边缘轻或中等程度强化,中央更低强化或无强化,病变周围脂肪间隙模糊,临床感染症状明显。③异位甲状旁腺病变:类椭圆形为主,可位于颈根部或上纵隔,中或重度均匀强化,血清钙和甲状旁腺激素水平测定有助于定性诊断,核医学检查有助于定位诊断[14]。
[1]Hughes DT,Haymart MR,Miller BS,et al.The most commonly occurring papillary thyroid cancer in the United States is now a microcarcinoma in a patient older than 45 years[J].Thyroid,2011,21(3):231-236.
[2]Mizrachi A,Feinmesser R,Bachar G,et al.Value of ultrasound indetectingcentral compartment lymphnodemetastasesin differentiated thyroid carcinoma[J].Eur Arch Otorhinolaryngol,2014,271(5):1215-1218.
[3]Ahn JE,Lee JH,Yi JS,et al.Diagnostic accuracy of CT and ultrasonography for evaluating metastatic cervical lymph nodes in patients with thyroid cancer[J].World J Surg,2008,32(7):1552-1558.
[4]Lee DW,Ji YB,Sung ES,et al.Roles of ultrasonography and computedtomographyinthesurgical management of cervical lymph node metastases in papillary thyroid carcinoma[J].Eur J Surg Oncol,2013,39(2):191-196.
[5]Choi JS,Kim J,Kwak JY,et al.Preoperative staging of papillary thyroid carcinoma:comparison of ultrasound imaging and CT[J]. Am J Roentgenol,2009,193(3):871-878.
[6]Kim E,Park JS,Son KR,et al.Preoperative diagnosis of cervical metastatic lymph nodes in papillary thyroid carcinoma:comparison of ultrasound,computed tomography,and combined ultrasound with computed tomography[J].Thyroid,2008,18(4):411-418.
[7]Sakai O,Curtin HD,Romo LV,et al.Lymph node pathology. Benign proliferative,lymphoma,and metastatic disease[J].Radiol Clin North Am,2000,38(5):979-998.
[8]Mizrachi A,Feinmesser R,Bachar G,et al.Value of ultrasound in detecting central compartment lymph node metastases in differentiated thyroid carcinoma[J].Eur Arch Otorhinolaryngol,2014,271(5):1215-1218.
[9]Han ZJ,Shu YY,Lai XF,et al.Value of computed tomography in determining the nature of papillary thyroid microcarcinomas:evaluation of the computed tomographic characteristics[J].Clin Imaging,2013,37(4):664-668.
[10]韩志江,陈文辉,周健,等.CT在微小甲状腺癌诊断中的价值[J].中华放射学杂志,2012,46(2):135-138.
[11]舒艳艳,韩志江,赖旭峰,等.CT在甲状腺癌诊断中的价值[J].中国医师杂志,2011,13(10):1405-1407.
[12]林生贵,曾伟金,杨智云.甲状腺癌颈部淋巴结转移的CT表现[J].影像诊断与介入放射学,2013,22(4):251-252.
[13]Lyshchik A,Higashi T,Asato R,et al.Cervical lymph node metastases:diagnosis at sonoelastography—initial experience[J]. Radiology,2007,243(1):258-267.
[14]韩志江,舒艳艳,吴志远,等.原发性甲状旁腺功能亢进的CT诊断价值[J].中华内分泌外科杂志,2014,8(2):150-155.
Value of CT in diagnosing central lym ph node metastasis of papillary thyroid carcinoma
LIN Qi-qiang1,HAN Zhi-jiang2,SHU Yan-yan3,CHEN Wen-hui2
(1.Department of Radiology,Cangnan Second People's Hospital,Cangnan Zhejiang 325802,China;2.Department of Radiology,Hangzhou First People's Hospital,Hangzhou 310006,China;3.Department of Radiology,First People's Hospital of Hangzhou,Xiaoshan Area,Hangzhou 311200,China)
Objective:To investigate the value of CT in diagnosing central lymph node metastasis of papillary thyroid carcinoma(PTC).Methods:CT data of 625 central lymph nodes with pathological diagnosis in 559 cases were retrospectively analyzed.Positive and negative coincidence rate of CT were evaluated regarding central lymph node metastasis.The distribution of the central lymph node metastasis as cluster nodes,highly enhancement,the minimum diameter/maximum diameter≥1/2,cystic degeneration and microcalcification were observed.The appearance of Hashimoto's thyroiditis in clustered lymph node group was analysed.Results:In all 625 central lymph nodes,218 were metastasis.The positive and negative coincidence rate of CT in diagnosing central lymph node metastasis were 59.2%(129/218)and 91.6%(373/407)respectively.The cluster nodes,highly enhancement,the minimum diameter/maximum diameter≥1/2,cystic degeneration were common in lymph node metastasis group.The sensitivity,specificity,positive predictive value and accuracy were 31.7%∶93.5%:71.1%∶72.7%,84.1%∶66.7%∶86%∶79%,95.5%∶44.4%∶80.7∶80.6%,2.5%∶100%∶100%∶67.2%respectively.After combining four CT signs together,the sensitivity,specificity,positive predictive value and accuracy were 59.2%,88.2%,72.9%and 78.1%.Microcalcification was only found in 2 central lymph node metastasis groups.In 114 cluster nodes,31 showed Hashimoto's thyroiditis,in which 22 were misdiagnosed as lymph node metastasis.Conclusion:CT is of great value in diagnosing central lymph node metastasis.The cluster nodes,obvious enhancement,the minimum diameter/maximum diameter≥1/2,cystic degeneration contribute to the diagnosis of lymph node metastasis.Meanwhile,the central lymph node could be clustered in Hashimoto's thyroiditis,which calls for clinical attention in order to prevent from being misdiagnosed as metastasis.
Carcinoma,papillary;Thyroid neoplasms;Neoplasm metastasis;Tomography,spiral computed
◁综述▷
R736.1;R730.261;R814.42
A
1008-1062(2015)03-0162-04
2014-09-29;
2014-11-16
林启强(1979-),男,浙江苍南人,主治医师。
韩志江,杭州市第一人民医院放射科,310006。
2013苍南县科技计划项目(2013S46);2012杭州市卫生科技计划项目(2012A020);2013杭州市重大科技创新专项项目(20131813A08)。
