急性心肌梗死非糖尿病患者冠状动脉粥样硬化与胰岛素抵抗的相关性研究
2015-08-15李耕慧郭红艳曹阳朱贵家
李耕慧,郭红艳,曹阳,朱贵家
(1.黑龙江省齐齐哈尔市第一医院 干部病房,黑龙江 齐齐哈尔 161005;2.齐齐哈尔医学院生物化学教研室,黑龙江 齐齐哈尔 161006;3.哈尔滨医科大学第一附属医院 心内科,黑龙江 哈尔滨 150001;4.黑龙江省医院 心内科,黑龙江 哈尔滨 150000)
急性心肌梗死非糖尿病患者冠状动脉粥样硬化与胰岛素抵抗的相关性研究
李耕慧1,郭红艳2,曹阳3,朱贵家4
(1.黑龙江省齐齐哈尔市第一医院 干部病房,黑龙江 齐齐哈尔 161005;2.齐齐哈尔医学院生物化学教研室,黑龙江 齐齐哈尔 161006;3.哈尔滨医科大学第一附属医院 心内科,
黑龙江 哈尔滨 150001;4.黑龙江省医院 心内科,黑龙江 哈尔滨 150000)
目的研究非糖尿病患者中,胰岛素抵抗是否和冠状动脉粥样硬化形成具有独立的相关性。方法该试验入选2008年~2014年通过冠状动脉造影明确诊断为急性心肌梗死非糖尿病患者,测定胰岛素抵抗,根据稳态模型评估胰岛素抵抗指数将研究对象四分位法分为1、2、3和4组,分析患者人口统计学、临床特征和低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、甘油三酯(TG)、糖化血红蛋白和超敏C反应蛋白(hs-CRP)等新陈代谢因子,基于Poisson回归模型,判断评估非糖尿病患者胰岛素抵抗与冠状动脉粥样硬化的相关性。结果入院研究对象共1 073例,平均年龄为56岁,女性占28.9%,4组患者多支血管病变发生率分别为37.8%、42.3%、47.2%和48.0%(P=0.009)。多变量分析中,同四分位1组相比,四分位3组[RR(95%CI)=1.31(1.07~1.60)]和4组[RR(95%CI)=1.29(1.03~1.60)]与多支血管病变具有独立的相关性。结论该研究表明急性心肌梗死非糖尿病患者中,胰岛素抵抗与多支血管病变具有独立的相关性。
动脉粥样硬化;胰岛素抵抗;急性心肌梗死
胰岛素抵抗(insulin resistance,IR)是代谢综合征的标志,并且是2型糖尿病的病理学基础。虽然,该机制并未完全阐明,但脂肪堆积导致的肥胖可诱导IR发生[1]。由于全球肥胖人数的剧增、缺乏锻炼及人口老龄化,导致IR发生率急剧增加[2-3]。目前,全球大约有十亿成年人超重,另有4.75亿人肥胖[4]。学龄儿童中150多万超重和40~50万人肥胖。多个大型流行病学研究表明非糖尿病患者中,心血管(cardiovascular,CV)事件与IR具有相关性,但该人群中代谢综合征患者只占一小部分[5-6]。此外,研究已经表明,IR是导致CV事件增加独立于传统因素的危险因素。新兴的体外研究表明,IR可直接影响动脉管壁发生粥样硬化,导致一些细胞及斑块发生病变[7-8]。根据这些实验结果,研究人员报告IR和颈动脉内膜中层厚度及冠状动脉钙化之间的独立相关性,IR作为早期亚临床动脉粥样硬化的指标。
因此,临床上缺乏IR与冠状动脉粥样硬化相关性的资料,并且这种关系是否独立于代谢综合征的其他因素并不明确。本试验研究急性心肌梗死非糖尿病患者IR与冠状动脉粥样硬化程度的相关性,并且评估是否独立于代谢综合征的其他因素,与动脉粥样硬化的传统危险因素和炎症标志物的相关性。
1 资料与方法
1.1研究对象
选取2008~2014年明确诊断为急性心肌梗死患者,患者均为齐齐哈尔市第一医院、哈尔滨医科大学附属第一医院心内科以及黑龙江省医院的门诊和急诊收入院。排除标准:既往糖尿病患者、口服降糖药、注射胰岛素、糖化血红蛋白≥6.5%、未行糖化血红蛋白检测者、未行空腹血糖检测者、未行空腹胰岛素检测者及拒绝行冠状动脉造影患者。糖尿病诊断标准参考2014年美国糖尿病协会糖尿病诊断标准[9]。
1.2方法
入院研究对象诊断没有糖尿病(diabetes mellitus,DM),具有代谢数据[空腹血糖,空腹血浆胰岛素(fasting plasma insulin,FPI),糖化血红蛋白水平(glycosylated hemoglobin level,HbA1c)],并且具有冠状动脉造影相关数据,空腹血糖和胰岛素值是从位于或靠近出院时采集的血液样品中获得,这是为了最大限度地减少患者在心肌梗死时所造成的肾上腺素瞬时提高带来的代谢改变。FPI使用化学发光免疫测定法(DPC公司,美国)测定。HbA1c采用高效液相色谱法进行测定(Bio-Rad公司,美国)。不具有DM诊断定义为不服用降血糖药,并HbA1c<6.5%。稳态模型评估胰岛素抵抗指数(homeostasis model assessment-insulin resistance,HOMA-IR)评估胰岛素抵抗指标,HOMA-IR:空腹胰岛素(mu/L)×空腹血糖(mmol/L)/22.5。冠状动脉造影确定冠状动脉狭窄程度,多支血管病变定义为至少两支血管狭窄程度≥70%或者左主干病变≥50%。
1.3临床资料
收集变量资料包括年龄、性别、种族、高血压、血脂异常、吸烟、体重指数(body mass index,BMI)、诊断(ST段抬高型心肌梗死与非ST段抬高型心肌梗死)、冠心病家族史、久坐不动生活方式、口服心脏药物、低密度脂蛋白(low density lipoprotein,LDL)、高密度脂蛋白(high density lipoprotein,HDL)、甘油三酯(triglyceride,TG)、HbA1c、与超敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)。
1.4统计学方法
采用SAS V9.3统计软件进行数据分析,计量资料采用均数±标准差(x±s)表示。根据HOMA-IA用四分位法,连续变量用线性趋势检测,分类变量用Mantel-Haenszel检验,鉴于该试验多支血管病变发生人数大于10%,率比已经确定,用修改Poisson回归和稳健方差分析,P<0.05为差异有统计学意义。
2 结果
入选研究对象年龄为(56±14.1)岁,平均56岁。其中,女性占28.9%,男性占71.1%。ST段抬高型心肌梗死(ST segment elevation myocardial infarction,STEMI)占50.2%和非ST段抬高型心肌梗死(NonST segment elevation myocardial infarction,NSTEMI)占49.8%。由于性别原因导致HOMA-IR差异分布,性别亦采用四分位法。根据HOMA-IR值四分位如下,四分位距(interquartile range,Q)Q1:男性≤1.35,女性≤1.25;Q2:男性 1.35-≤2.12,女性1.25-≤2.22;Q3:男性2.12-≤3.99,女性2.22-≤3.63;Q4:男性>3.99,女性>3.63。基线特征见表1。可见IR明显者BMI明显增高,并且血管紧张素转换酶抑制剂(angiotensin converting enzyme inhibitor,ACEI)、血管紧张素受体阻断剂(angiotensin receptor blockers,ARB)、他汀类和利尿剂也随之增高。而吸烟却在IR较高者偏低。Killip分级、左室收缩功能、住院时间及GRACE评分6个月死亡率未见差异。代谢基线特征比较见表2,空腹血糖、FPI、TG、 HbA1c、hs-CPR与IR差异有统计学意义。冠状动脉造影结果见表3。四分位4组多支血管病变患病率分别为37.8%、42.3%、47.2%和48.%(P=0.009)。

表1 基线特征
对传统动脉硬化危险因素、心脏药物、代谢综合征组成成分、糖化血红蛋白和hs-CRP校正后,IR与多支血管病变有独立的相关性(见图1)。作为IR的Q1相比,Q3组MCV发生率更高[RR(95%CI)-1.31 (1.07-1.60)],Q4亦如此[RR(95%CI)-1.29(1.03-1.60)]。单独分析表明,针对HbA1c<6.0(n=851)患者,HOMA-IR仍与多支血管病变有独立相关性[Q3 vs Q1:RR1.38(1.09-1.73);Q4 vs Q1:RR1.38(1.09-1.74)](见图2)。另外,针对HbA1c<6.5%和空腹血糖<126 mg/dl患者(n=999),HOMA-IR仍与MVD有独立的相关性 [Q3 vs Q1:RR=1.28(1.05-1.57);Q4 vsQ1:RR=1.31(1.07-1.61)](见图3)。
FPI已经作为诊断IR的常用标准,尤其对于非糖尿病患者。该研究显示FPI与HOMA-IR有明显相关性(r=0.95,P<0.001),并且是MVD独立危险因素(见图4)。

表2 代谢基线特征 (x±s)
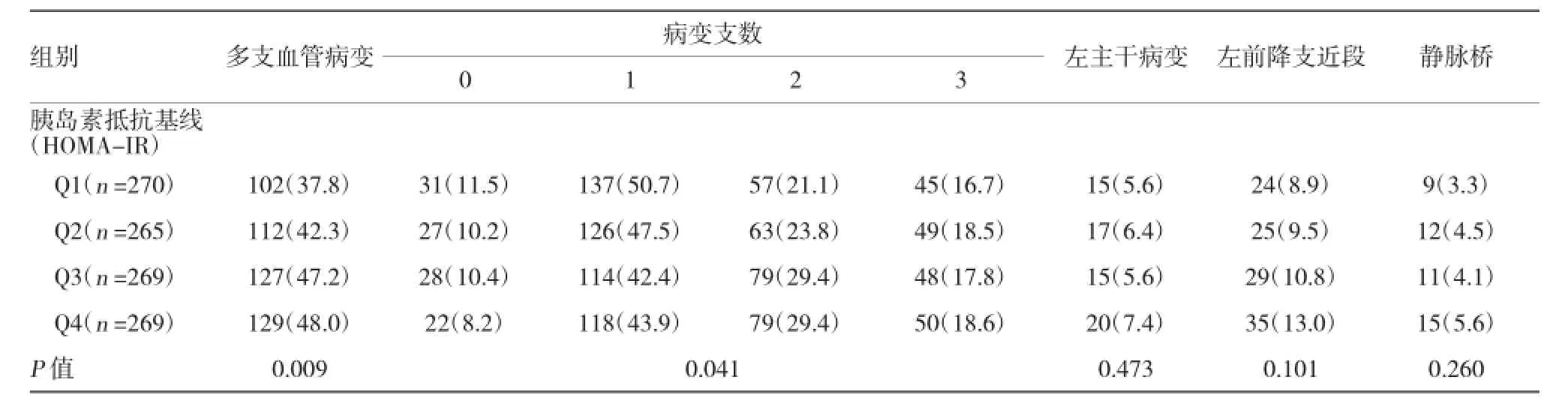
表3 冠状动脉造影结果特征 例(%)
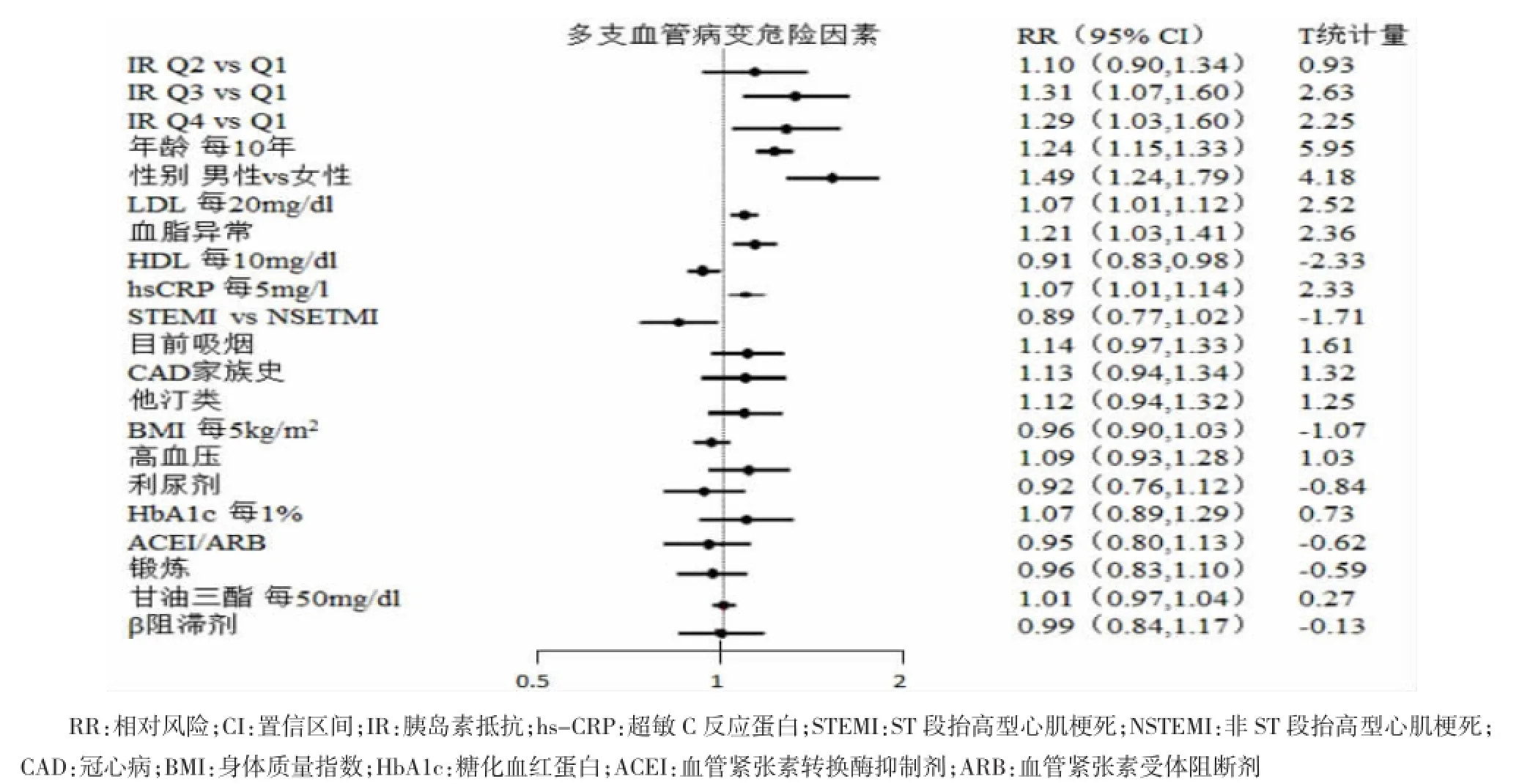
图1 基于Poisson回归模型,采用稳态模式评估法判断冠状动脉造影多支病变与胰岛素抵抗的相关性

图2 基于Poisson回归模型,采用稳态模式评估法判断非糖尿病患者(HbA1c<6.0%),冠状动脉造影多支病变与胰岛素抵抗的相关性

图3 基于Poisson回归模型,采用稳态模式评估法判断非糖尿病患者(HbA1c<6.5%,空腹血糖<126 mg/dl),冠状动脉造影多支病变与胰岛素抵抗的相关性
与Q1的FPI相比,Q3的MVD发生率较高[RR (95%CI)-1.31(1.07-1.59)],Q4也如此[RR(95%CI)-1.22(0.99-1.51)]。然而,HOMA-IR和MVD四分位数之间的关联程度比FPI与MVD相关性更稳定。另一方面,HOMA-IR和HbA1c之间无相关性(r=0.03;P=0.4),HbA1c与MVD之间无相关性(见图1)。本研究表明,IR与BMI有明显的相关性(见表1)。但是MVD患者中本研究并没有发现HOMA-IR与IBM有明显相关性(分类交互作用P=0.04),表明在BMI亚组中,HOMA-IR与MVD没有实质性关联。采用限制性3次样条对BMI的线性假设进行评估。BMI的非线性样条曲线(P=0.893),表明与线性关系并没有明显偏差。最后,HS-CRP与MVD有独立的相关性[RR(95%CI)-1.07(1.01-1.14)]。然而,HOMAIR与hs-CRP之间的相互作用差异无统计学意义(P=0.551)。
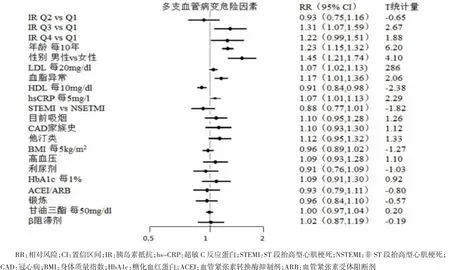
图4 基于Poisson回归模型,采用稳态模式评估法判断冠状动脉造影多支病变与作为IR测量标准的FPI的相关性
3 讨论
临床工作中,IR与动脉粥样硬化的相关性并不明确。本研究表明IR在非糖尿病患者中,与动脉硬化有明显相关性,并且独立于代谢综合征组成元素、传统动脉硬化危险因素和hs-CRP,并且这种相关性与BMI无关,BMI各亚组之间也无明显差异。最后该研究表明,FPI与冠状动脉粥样硬化具有独立的相关性。但是这种相关性并无HOMA-IR与MVD相关性明确,所以流行病学研究中,最好采用HOMAIR作为预测动脉硬化的危险因素。越来越多的证据表明IR和颈动脉内中膜厚度增加、冠状动脉钙化以及脂质含量的升高和非罪犯冠状动脉病变斑块体积之间具有相关性。大量临床研究表明,IR与心血管事件的增加有关系[5-6],这表明IR可能与代谢综合征是同根,也是心血管相关风险的中介者。
最新生物技术也支持这种相关性,尤其针对IR直接导致动脉管壁动脉硬化。磷脂酰肌醇3-激酶(phosphatidylinositol-3-kinase,P1-3-K)信号途径对于促进一氧化氮产生、维持血管内皮细胞的正常功能具有重要作用,IR对该条途径影响并使其作用下调。另一方面,血管内皮和血管平滑肌细胞(vascular smooth muscle cells,VSMCs)内的丝裂原活化蛋白激酶(mitogen-activated protein kinase,MAPK)通过多种途径促进动脉粥样硬化的形成。此外,IR对循环单核细胞和巨噬细胞内的胰岛素受体产生作用,直接促进一系列决定动脉粥样硬化斑块进展的细胞性活动。IR激活巨噬细胞内质网应激凋亡途径,导致动脉粥样硬化斑块内巨噬细胞出现凋亡。IR甚至会对胞葬作用(吞噬细胞将程序性死亡的凋亡细胞移除的过程)产生影响[8,10]。因此,病变巨噬细胞的凋亡加上胞葬作用的缺陷可能导致斑块坏死的增加,并最终加速动脉粥样硬化血管疾病的发生。
本研究的另一个重要发现是,尽管这HOMA-IR 与hs-CRP和冠状动脉粥样硬化将具有独立的相关性,但是这两者之间并没有明显相关性。低度炎症和IR是肥胖和2型糖尿病交织的两个关键组成部分。既往研究表明健康非糖尿病患者中,HS-CRP与IR呈正相关。但是对于慢性暴露于炎症和IR之间的因果关系并未达成共识。部分实验和流行病学研究表明CRP促进动脉粥样硬化病变的发生和/或进展。该研究与既往研究结果相似,但是该研究显示IR与hs-CRP导致动脉粥样硬化和心血管事件增加的机制可能不同。
本试验局限性,该研究采用HOMA-IR对IR进行评估,有几个限制。用于评价IR中的最好的方法是在正常血糖-高胰岛素钳夹技术,但其复杂性和成本限制了它的使用,尤其是在大量样本研究中。而且,使用HOMA-IR模型与血糖钳夹技术在测定胰岛素敏感性方面相似(r=0.88,P<0.001)。入选非糖尿病患者借鉴既往化验结果,并在住院期间使用糖化血红蛋白值。空腹血糖值也被用作确定测试。无论是糖化血红蛋白或空腹血糖的重复测试,都是根据美国糖尿病协会所推荐的,排除实验室误差[11]。通过对心外膜血管行冠状动脉造影查看病变的支数决定动脉硬化程度并不妥善。此外,对动脉粥样硬化病变并没有更详细的描述(如病变长度、最小管腔直径、钙化或血栓等)。虽然单个病变的严重程度与破裂的风险相关,但是本研究已经表明未来大部分急性冠状动脉综合征发生粥样硬化斑块并不明显[12]。β阻滞剂在本研究人群中大量存在,但是其对血糖的影响无法判断。最后,本研究只针对急性心肌梗死患者,对于其他非心肌梗死患者未采纳,尚需要大量临床研究证实。
急性心肌梗死非糖尿病患者中,IR与MVD的增加具有独立的相关性。这种相关性与既往研究相似,IR直接对心血管组织产生影响,但没有证明因果关系。临床实践中在预防和治疗动脉粥样硬化方面,IR的角色尚需要进一步证实。
[1]SAMUEL VT,SHULMAN GI.Mechanisms for insulin resistance: common threads and missing links[J].Cell,2012,148(5):852-871. [2]GRUNDY SM.Metabolic syndrome pandemic[J].Arterioscler Thromb Vasc Biol,2008,28(4):629-636.
[3]ALEXANDER CM,LANDSMAN PB,GRUNDY SM.The influence of age and body mass index on the metabolic syndrome and its components[J].Diabetes Obes Metab,2008,10(3):246-250.
[4]NEILL J,DOUGLAS H,RICHARDSON G,et al.Comparison of radiation dose and the effect of operator experience in femoral and radial arterial access for coronary procedures[J].Am J Cardiol,2010,106(7):936-940.
[5]ROBINS SJ,LYASS A,ZACHARIAH JP,et al.Insulin resistance and the relationship of a dyslipidemia to coronary heart disease:the framingham heart study[J].Arterioscler Thromb Vasc Biol,2011,31(5):1208-1214.
[6]WASSEF K,YAN LI,PHILIP G J,et al.Insulin resistance is associated with significant clinical atherosclerosis in non-diabetic patients with acute myocardial infarction[J].Arterioscler Thromb Vasc Biol,2013,33(9):2245-2251.
[7]REDDY KJ,SINGH M,BANGIT JR,et al.The role of insulin resistance inthepathogenesisofatheroscleroticcardiovascular disease:An updated review[J].J Cardiovasc Med(Hagerstown),2010,11(9):633-647.
[8]TABAS I,TALL A,ACCILI D.The impact of macrophage insulin resistance on advanced atherosclerotic plaque progression[J]. Circ Res,2010,106(1):58-67.
[9]AMERICAN DIABETES ASSOCIATION.Standards of medical care in diabetes-2014[J].Diabetes Care,2014,1(Suppl 1):14-80. [10]TABAS I.Macrophage death and defective inflammation resolution in atherosclerosis[J].Nat Rev Immunol,2010,10(10):36-46. [11]AMERICAN DIABETES ASSOCATION.Diagnosis and classification of diabetes mellitus[J].Diabetes Care,2013,36(Suppl 1): S67-74.
[12]STONE GW,MAEHARA A,LANSKY AJ,et al.A prosepective natural-history study of coronary atherosclerosis[J].N Engl J Med,2011,364(3):226-235.
(张蕾 编辑)
Insulin resistance is associated with coronary atherosclerosis in non-diabetic patients with acute myocardial infarction
Geng-hui LI1,Hong-yan GUO2,Yang CAO3,Gui-jia ZHU4
(1.Department of Gerontology,the First Hospital of Qiqihar,Qiqihar,Heilongjiang 161005,P.R.China;2.Department of Biochemistry,Qiqihar Medical University,Qiqihar,Heilongjiang 161006,P.R.China;3.Department of Cardiology,the First Affiliated Hospital,Harbin Medical University,Harbin,Heilongjiang 150001,P.R.China;4.Department of Cardiology,the
Provincial Hospital of Heilongjiang,Harbin,Heilongjiang 150000,P.R.China)
【Objective】To assess the association between insulin resistance and clinically significant angiographic atherosclerosis in non-diabetic patients.【Methods】The association between insulin resistance and the extent of coronary atherosclerosis determined by angiography was examined in non-diabetic patients surviving acute myocardial infarction(AMI)between 2008 to 2014.The patients were divided into 4 groups based on the homeostasis model assessment grading of insulin resistance(HOMA-IR).We assessed whether insulin resistance was independently associated with clinically significant angiographic atherosclerosis in nondiabetic patients.【Results】Overall,the cohort had 1,073 people with a median age of 56 years and women accounting for 28.9%.The crude prevalence of MVD was 37.8%,42.3%,47.2%and 48.0%for the HOMAIR groups 1,2,3 and 4 respectively(P=0.009).In multivariable modeling,compared with the group 1,boththe groups 3[RR(95%CI)=1.31(1.07~1.60)]and 4[RR(95%CI)=1.29(1.03~1.60)]were independently associated with MVD.Covariates in the model included patient demographic and clinical characteristics and metabolic factors(LDL-C,HDL-C,triglyceride,HbA1c and hs-CRP).【Conclusion】There is an independent association between insulin resistance and MVD in non-diabetic post-AMI patients.
atherosclerosis;insulin resistance;acute myocardial infarction
R541.8
A
1005-8982(2015)33-0044-07
2015-04-03
