吉兰-巴雷综合征伴颅内异常信号二例
2015-07-18于金鹏伍国锋
于金鹏 伍国锋
吉兰-巴雷综合征伴颅内异常信号二例
于金鹏 伍国锋
吉兰-巴雷综合征;磁共振成像
1 病例报告 病例1:患者男,47岁,主因“四肢无力,伴间断呕吐5 d”于2014-04-03入院。2014-03-29感冒后出现昏迷,不能言语,遂就诊于当地医院,行头颅MRI检查结果示:右侧顶叶多发高信号灶,脑缺血灶?其他性质病变?给予促醒等治疗(具体药物不详)。第2天患者意识清醒,出现四肢无力,间断呕吐,呕吐物呈绿水样,视远处物体模糊,饮水呛咳,腹痛、腹胀,大小便失禁。查体:意识清楚,言语不利。双侧瞳孔圆形等大,光反射灵敏,视远处物体模糊。咽反射减弱,右侧扁桃体Ⅰ°肿大,颈软。心肺部查体(-)。腹部膨隆,有压痛,肠鸣音减弱。脐部水平以下感觉疼痛过敏。四肢肌张力适中,双上肢肌力3级,双下肢肌力1级。双上肢腱反射(++),双下肢腱反射消失,双下肢巴宾斯基征未引出。5个月前曾行疝修补术,否认高血压、糖尿病、肾病及脑血管病史。为进一步诊治转入作者医院。2014-04-04行腰穿脑脊液检查:压力25 mmH2O,葡萄糖 4.68 mmol/L,蛋白 60.00 mg/dL,细胞总数 22×106/L,有核细胞数 6×106/L。神经肌电图检查结果:(1)双侧正中神经、尺神经传导速度均减慢,且波幅均降低;双侧腓总神经运动传导速度均减慢,潜伏期延长,波幅降低。(2)双侧正中神经、尺神经、腓浅神经感觉传导速度减慢(或正常低限)。(3)双上肢、双下肢F波均异常(潜伏期延长、出现率降低)。(4)双下肢H反射均异常(潜伏期延长,波幅降低)。视觉诱发电位检查未见异常。腹部CT示:胃腔、十二指肠、结肠明显扩张。血电解质检查示:K+3.39 mmol/L。入院诊断:(1)吉兰-巴雷综合征;(2)麻痹性肠梗阻。给予大剂量甲泼尼龙对症支持等治疗。2014-04-05复查电解质示:K+4.25 mmol/L。2014-04-10复查头颅MRI检查结果示:FLAIR像右顶叶片状高信号,考虑脱髓鞘病变(图1)。2014-04-16行腰椎穿刺复查脑脊液:葡萄糖3.63 mmol/L,蛋白95.00 mg/dL,细胞总数16×106/L,有核细胞数 2×106/L。双上肢肌力4级,左下肢肌力3级,右下肢肌力2级,双上肢腱反射(++),双下肢腱反射消失,于2014-04-18出院。
病例2:患者男,30岁,主因“视物不清,伴言语不利1周余”于2014-03-26入院。2014-03-19无明显诱因出现视物晃动,言语不利,饮水呛咳,四肢无力,遂就诊于当地医院,并行头颅MRI平扫加增强检查结果示:(1)增强FLAIR像示右侧颞叶皮层点状高信号影;(2)平扫FLAIR示右侧枕叶见多发斑片状短T2信号影(图2)。为进一步诊治遂转入作者医院。有吸毒史4年。入院检查:意识清楚,言语不利。双侧瞳孔圆形等大,光反射灵敏,视远处物体模糊,双侧眼球外展、内收及向上活动受限。咽反射减弱,悬雍垂向右偏斜,颈软。心肺腹部查体(-)。四肢肌张力适中,右侧肢体肌力5-级,左侧肢体肌力4级。双上肢腱反射(++),双下肢腱反射消失,双下肢巴宾斯基征未引出。指鼻试验阳性,轮替试验阳性,跟膝胫试验阳性,闭目难立征阳性。2014-03-27行腰穿脑脊液检查:压力120 mmH2O;生化检查示,氯132.93 mmol/L,蛋白161.00 mg/dL;常规检查示,蛋白(+),细胞总数6×106/L,有核细胞数2×106/L。神经肌电图检查结果:(1)双侧腓总神经运动传导波幅均降低。(2)双侧腓浅神经感觉传导速度均减慢。(3)双上肢、双下肢F波均轻度异常(潜伏期轻度延长、出现率尚正常)。入院诊断:Miller-Fisher综合征(MFS)。予以大剂量甲泼尼龙冲击对症支持等治疗后,患者视物清楚,语言流利,无饮水呛咳,四肢有力,步态尚稳,于2014-04-07出院。1个月后随访,患者出现复视。
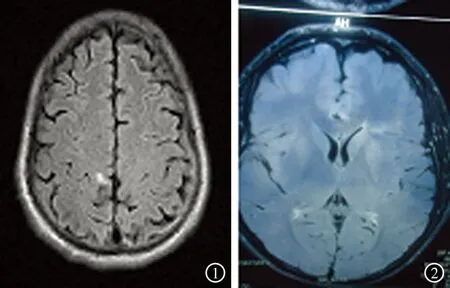
图1 例1患者头颅MRI检查T2 FLAIR像示右顶叶片状高信号
图2 例2患者头颅MRI平扫FLAIR示右侧枕叶见多发斑片状短T2信号影
2 讨论 GBS合并中枢神经系统脱髓鞘病变的报道较少。Sato等报道1例横断性脊髓炎患者发展为GBS,头颅MRI显示髓鞘缺失[1]。Catarina等报道1例GBS患者的MRI显示左边顶叶-颞叶-枕叶地区上存在皮质波形的线性图像,提示炎性反应可能,考虑中枢神经系统受累[2]。目前普遍认为GBS的发病机制是由于自身免疫髓鞘蛋白抗原识别后,辅助T细胞激活,分子模拟和交叉反应,可能在周围和中枢神经系统介导的免疫反应[3]。
GBS包括急性炎性脱髓鞘性多发神经根神经病(AIDP)、急性运动轴索性神经病(AMAN)、急性运动感觉轴索性神经病(AMSAN)、MFS、急性泛自主神经病和急性感觉神经病(ASN)等亚型。GBS患者多有感染病史,主要表现为四肢无力,四肢腱反射消失,自主神经功能障碍,脑脊液有蛋白-细胞分离现象,肌电图可见周围神经传导速度明显减慢、F波异常等神经源性损害。本组例1患者有感染病史,病情发展迅速,运动障碍、感觉障碍和自主功能障碍明显,脑脊液检查存在蛋白-细胞分离,肌电图检查示运动传导速度减慢、传导速度减慢、F波异常。诊断为AIDP。病例1需与低钾性周期性麻痹和视神经脊髓炎相鉴别,病例1经补钾治疗后血钾值正常,但仍存在双下肢无力,视觉诱发电位检查结果未见异常,故排除此两种疾病。病例2依据患者其眼外肌麻痹、共济运动失调和腱反射消失,脑脊液检查示蛋白-细胞分离,肌电图检查示运动纤维、感觉纤维均受累,且出现F波异常,诊断为MFS。此2例患者影像学检查结果提示中枢神经系统脱髓鞘病可能,经大剂量糖皮质激素冲击治疗后临床症状好转。需注意的是,病例2患者出现动眼神经和外展损伤表现,经治疗好转但出现复视,影像学提示可能存在中枢神经系统脱髓鞘改变,推测该病例的临床演变过程可能符合及支持Fisher综合征、Bickerstaff脑干脑炎和GBS属于连续疾病谱的观点。
[1]Sato N,Watanabe K,Ohta K,et al.Acute transverse myelitis and acute motor axonal neuropathy developed after vaccinations against seasonal and 2009 A/H1N1 influenza[J]. Inter Med,2011,50(5): 503-507.
[2]Cruto CA,Pinto NC,Pato MV.Reversible focal encephalic abnormalities in a patient with Guillain-Barré syndrome[J]. Arq Neuropsiquiatr,2012,70(6):470-474.
[3]Mohammed RR,Jan MM. Co-morbid Guillain-Barré syndrome and acute disseminated encephalomyelitis[J]. Neurosciences,2013,18(2):166-168.
(本文编辑:时秋宽)
10.3969/j.issn.1006-2963.2015.05.019
550001 贵州医科大学急诊医学研究生(于金鹏);贵州医科大学附属医院急诊神经内科(伍国锋)
伍国锋,Email:wuguofeng3013@sina.com
R744.5+3
D
1006-2963 (2015)05-0376-02
2015-04-09)
