髋关节镜下减压术治疗凸轮型髋关节撞击综合征
2015-06-24孙宇陈崇民顾明吴文廷
孙宇,陈崇民*,顾明,吴文廷
(1.沈阳市骨科医院,辽宁 沈阳 110044;2.辽宁中医药大学,辽宁 沈阳 110032)
髋关节镜下减压术治疗凸轮型髋关节撞击综合征
孙宇1,陈崇民1*,顾明1,吴文廷2
(1.沈阳市骨科医院,辽宁 沈阳 110044;2.辽宁中医药大学,辽宁 沈阳 110032)
目的 探讨髋关节镜下行髋关节减压术治疗髋关节撞击综合征的疗效分析。方法 2011年7月至2013年1月收治髋关节撞击综合征21 例,其中男性13 例,女性8 例;年龄22~62 岁,平均42.4 岁。均行髋关节镜检,明确髋关节撞击综合征(femoroacetabular impingement,FAI),清理损伤的软骨和盂唇,打磨骨赘,并观察临床疗效。结果 所有患者均获随访,采用髋关节查体和改良Harris 评分进行功能评估。末次随访时,按改良Harris评分评定疗效,优2 例,良17 例,可2 例,优良率超过90%。结论 髋关节镜技术对凸轮型FAI具有重要的诊断和治疗价值,可以作为一种标准化治疗手段。
髋关节;关节镜;减压;髋关节撞击综合征;凸轮型
髋关节撞击综合征(femoroacetabular impingement,FAI)是髋关节结构性异常导致的一种疾患,是髋关节机械性过度磨损导致的髋关节疼痛以及软骨盂唇损伤,常常导致髋关节过早的发生退变。目前FAI通常分为两种类型[1]。Cam型被认为是一种凸轮型损伤,当髋关节屈曲时股骨头颈结合部进入关节时形成的骨性畸形[1-6]。Pincer型被认为是一种钳夹型损伤,发生于全关节或局限性的髋臼过度包容,导致髋臼缘与股骨头的接触撞击。二者互相影响导致髋关节疼痛和关节炎的提前发生[1-3,7]。其分型中以凸轮型在临床中最为常见。
外科脱位技术作为一种可接受的标准化治疗手段,是以往治疗FAI的主要手术技术[8]。随着髋关节镜技术的日趋成熟,选择髋关节镜下治疗FAI的医生越来越多。髋关节镜技术治疗FAI具有手术创伤小,术后恢复较快等特点[9]。我院自2011年7月至2013年1月共收治凸轮型FAI患者21 例,现报道如下。
1 资料与方法
1.1 一般资料 本组共21 例,其中男性患者13 例,女性患者8 例;年龄22~62 岁,平均42.4 岁。患者各年龄段的发病数呈双峰分布,其中22~30 岁以及45 岁以上者居多,分别占总体的33.3%和42.9%。其中12人均与运动相关。病程10~35个月,平均13.4个月。保守治疗包括限制体育活动,口服非甾体抗炎药,局部使用冲击波治疗。所有病例在确诊后均通过完善的保守治疗至少3个月,无效者采取手术治疗。均拍摄髋关节正、侧位X 线片。本研究中合并髋臼盂唇撕裂者12 例;合并局限钳夹型患者4 例;合并关节软骨损伤者19 例。
1.2 手术适应证 主诉:反复发作的疼痛性机械症状,如响声,绞锁等;腹股沟区局限的疼痛;保守治疗3个月症状不缓解;查体:屈髋内、外旋试验阳性,能够明确诱发疼痛者;影像学支持:通过术前DR/三维CT证实凸轮畸形,合并局限钳夹型损伤(髋臼缘骨性突出小于3 mm)。
1.3 纳入标准 符合凸轮型FAI的患者以及年龄小于65 岁者。
1.4 排除标准 各种病因导致的髋臼包容不全;既往髋关节周围骨折或手术病史;严重的局限钳夹型损伤(髋臼缘骨性突出大于3 mm);严重的骨关节炎(Outerbridge Ⅳ度);全关节钳夹型患者;严重腰椎病变、强直性脊柱炎;伴有其他类型的关节炎,如痛风、类风湿性关节炎;过度肥胖者。
1.5 临床检查 手术前和手术后随访时,所有病例均进行髋关节查体及改良Harris评分系统评估。内容主要包括疼痛、功能、活动度、畸形四个方面,得分大于85分为优,得分70~85分为良,得分60~70分为中,60分以下为差。
1.6 手术技术 麻醉成功后,患者仰卧于骨科牵引床上,骨折牵引床会阴柱包裹后的直径不小于12 cm。患侧髋关节伸直位、外展10°中立位。轻度屈髋可放松关节囊并利于牵引,牵引程度为:髋关节腔内出现真空影且关节间隙达到8~10 mm。充分内收髋关节后内旋。牵引时间尽量短,不超过2 h。采用C型臂X线机术中透视检查方法确认髋关节牵开。采用髋关节前外辅助入路、前外侧入路和/或后外侧入路。最先确立前外侧入路(见图1),做该入路时需要将引导针平行于地面10°偏向近端,10°~20°偏向后方,进过臀中肌与臀小肌前部进入髋关节内。行常规髋关节镜检查。然后通过由外向内的方式做前外辅助入路。注意避免损伤盂唇。如需做后外侧入路,需将踝关节放置内旋位,对保护坐骨神经非常重要。在后外侧入路反复更换器械可能造成的神经损伤风险。因此,利用交换棒和套管技术可能是更安全的方式之一。首先清理增生的滑膜,注意不要清理关节内的滑膜皱襞,这些通常可能损伤皱襞下面的支持带血管。然后修整损伤的盂唇和关节软骨。对于Outerbridge Ⅳ级损伤,需行髋臼关节软骨微骨折术。再次探查关节。放松下肢牵引,退出关节镜进入外周间室,术中可见股骨头颈结合部的凸轮畸形,关节镜下表现为,局部明显高于周围的骨性隆起(见图2),色泽略红。通过屈曲内旋和外展外旋可以重现撞击过程,以便继续打磨不彻底的骨赘。使用球磨钻清理凸轮畸形(见图3),恢复股骨头颈区的自然弧度,通过屈曲内旋、外旋反复检查,结合C型臂的成像,判断是否仍存在撞击。必要时,可以对关节囊行“T”字切开,以扩大视野。
1.7 术后处理 术后常规应用吲哚美辛栓肛塞6周,预防异位骨化。术后第2天预防性应用低分子肝素钙7~10 d。术后前3 d限制髋关节活动度,以利消肿。术后3 d后开始,每日髋关节活动度训练0°~30°,渐进性增加。每日2~3次即可持续4周。每日肌肉协调性训练,锻炼髋关节周围各肌群的等长收缩训练。术后4周后,耐受范围内渐进性负重训练,渐进性行走训练。微骨折的患者推荐术后2个月后开始负重训练。术后4周后,加强髋关节周围肌肉力量训练。术后8周在康复理疗师指导下进行上下楼,固定自行车训练。术后12周,可恢复日常活动,并逐渐尝试慢跑、爬楼梯等训练。术后半年,逐渐恢复原先的体育活动和体力活动。

图1 入路大体像

图2 关节镜下打磨前增生部位的图片

图3 关节镜下打磨后的情况

2 结 果
所有患者均被证实凸轮畸形。其中18 例(94.7%)合并髋臼关节软骨损伤,位于盂唇髋臼结合部。软骨损伤按照Outerbridge系统分级[10],其中Outerbridge Ⅲ级者12 例,Outerbridge Ⅳ级者6 例。所有患者在术后均获随访,平均随访时间13.4个月(12~18个月)。随访期间未发现患者出现股骨头坏死、神经损伤、异位骨化、伤口感染及关节感染等并发症。采用改良Harris评分系统,平均改善32分,90%以上的患者至少改善35分。急性损伤患者(病程小于6个月)2 例,未出现关节软骨损伤改善,至少为47分,慢性损伤患者(病程大于1年)改善相对较差,为25分。全部患者均得到随访,随访时间12~18个月,平均13.4个月。术后患髋撞击试验均为阴性。末次随访的髋关节活动度、疼痛VAS评分和改良Harris髋关节评分与术前比较差异均有统计学意义(见表1)。典型病例手术前后影像学资料见图4~5。
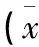
表1 末次随访与术前的髋关节活动度、VAS、改良Harris评分比较±s)

图4 手术前髋关节正位X线片
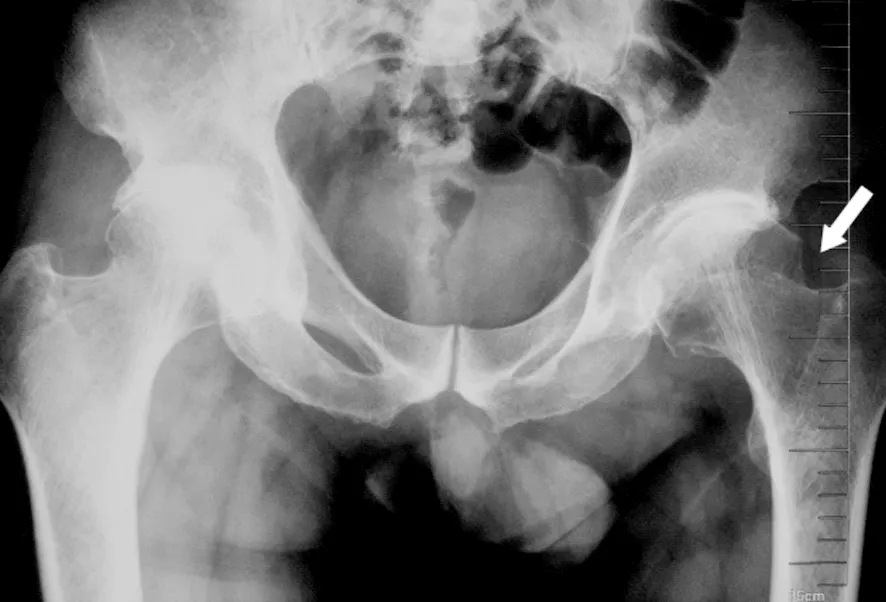
图5 手术后髋关节正位X线片
3 讨 论
3.1 病理解剖 Ganz等[1]认为,髋关节撞击综合征指由于髋关节发育不良、创伤和外科手术等原因,造成股骨头颈结合区和髋臼在运动中产生异常接触和压应力,从而导致髋关节软骨和盂唇等结构的继发性损伤,是髋关节骨关节炎发生的重要诱因之一。最新的观点认为,凸轮畸形可能是由于骨骺异常延伸至股骨颈的前侧或前上侧所致,而Siebenrock[6]等则认为的凸轮畸形是由于髋关节先天性脱位继发形成的。
髋关节疼痛的机械原因主要包括静止的高压应力以及过度活动,从而导致软骨盂唇损害、关节炎发生。静止的高压应力通常发生在髋关节发育不良的患者身上[12-14],但是也有研究显示疼痛的主要原因是与这类患者过度外翻的颈干角有关。有一种观点尽管没有被证实[15],认为运动确实可以使髋关旋转增加并且使髋关节压应力增加,从而导致FAI发生。这与本研究的统计相似,本研究中患者各年龄段的发患者数呈双峰分布,其中22~30 岁以及45 岁以上者居多,经统计均与运动相关。Siebenrock等[16]将年轻男性篮球运动员与非运动员志愿者进行对比,并使非运动员志愿者每周至少参加2 h的运动。研究发现,骨骺闭合的篮球运动员拥有更大的α角和更高的凸轮畸形发生率(89%),而对照组仅有9%。研究证实[17-22],精英运动员、舞者及那些高运动水平的人髋关节炎发生率是对照组2倍以上。其次,在FAI的患者中,男女比例明显不同,这可能与女性关节周围软组织较松弛有关。Nakahara等的研究显示[23],有症状性的FAI女性患者的凸轮畸形明显小于男性。比如,专业的芭蕾舞演员有着可重复的撞击动作和与此相关的软组织松弛,尽管如此却没有任何FAI的解剖学倾向[24]。
3.2 关于软骨的认识 尽管治疗FAI的理想结果是阻止远期髋臼软骨以及关节盂唇的损害以及骨关节炎的发生,但是短期的目标是减轻疼痛,改善活动范围和允许重返原来的活动。手术治疗FAI的目的在于短期内缓解症状并且阻止骨关节炎的进程[25]。有学者报道[26-27],手术可以有效改善疼痛以及功能情况,短期随访证实功能评分平均改善30%。术后效果不佳的不良因素主要为关节炎的发生,术中证实的软骨或盂唇疾患[28]。本研究中,有2 例患者术后功能不佳,分析原因主要是髋关节软骨Outerbridge Ⅳ度退变性损伤为不可逆损伤,术后关节软骨继续破坏,因此关节疼痛进行加重。有很多学者证实,凸轮型FAI的主要相关因素是软骨的退变和损伤[29-32]。通常选择的治疗对策是软骨切除,软骨下骨微骨折以及盂唇清理[33-34]。软骨缺损修复治疗技术能够提供良好的关节保护,Harris评分在中期随访来看,在缓解疼痛和改善功能方面得到显著改善[35]。Thomas等研究中发现[36],94%的患者存在3~4度的软骨损害。如果关节软骨处于进行性加重的阶段,主张积极的干预处理。在94%的软骨损害患者中,术后的改良Harris评分是很满意的。84%患者功能改善,其中只有1 例在术后8个月行THA,说明对于凸轮型FAI关节镜下的软骨成型手术,很少有并发症并且没有带来更坏的结果。由于纤维软骨的形成后所带来的临床结果通常是不可预测的,因此我们应该尽可能的保护原有软骨。因为完全缺损软骨区通常导致关节异常的磨损以及关节炎进程的加快。因此,我们建议保守治疗3个月仍不理想的患者即可行髋关节镜下减压手术。关节镜技术可以治疗FAI和继发的软骨盂唇损伤,且临床疗效良好。但是复杂的解剖形态学、过高的手术期望值是外科手术的挑战。同时,髋关节镜的长期随访也有待进一步研究。
3.3 手术失败与成功的关键 髋关节镜的诊断和治疗使得髋关节疾患得到了显著发展。为了适合髋关节镜手术的需要,有关髋关节镜特殊器械和工具的研发与应用,使髋关节的观察和手术操作变得更加安全和方便。但这些不代表手术没有危害及并发症。最为常见的手术并发症是神经损伤,包括坐骨神经麻痹、股神经麻痹、股外侧皮神经麻痹、会阴部神经麻痹等,其中坐骨神经损伤的发生率最高。术前准备中我们通常维持髋关节前屈10°~15°、外展15°~25°位,髋关节牵开距离仅大约1 cm,这相对于坐骨神经和股神经的总长度来说改变还是很少的。过度牵引导致的神经损伤3~4周内大多可自行修复。选择合适的衬垫,采取正确的体位以及使用最小的牵引力来获得足够的牵引,可能是降低围手术期神经损伤风险的主要安全措施。另外,髋关节镜下治疗FAI另一个常见并发症就是减压不彻底。笔者认为,主要与术前的诊断以及术中显露有关。手术中为了更好的显露凸轮畸形,可以对关节囊行“T”字切开,通常成型后可不对关节囊行任何处理。但是对于髋关节发育不良以及关节松弛症的患者我们还是建议缝合关节囊。
尽管FAI最近已经成为髋关节镜最为热点的话题,但是FAI的患者并不是初学关节镜医生所应选择治疗的患者。这需要长时间的经验积累关节镜下解剖知识以及撞击畸形的解剖知识,并且一些像髋关节周围血管解剖变异以及继发的凸轮畸形解剖原发病如Perthes病、先天髋脱位等,情况是非常复杂的,这些可能更适合选择切开的外科脱位技术进行处理[37]。
[1]Ganz R,Parvizi J,Beck M,etal.Femoroacetabular impingement:a cause forosteoarthritis of the hip[J].Clin Orthop Relat Res,2003(417):112-120.
[2]Rab GT.The geometry of slipped capital femoral epiphysis:implications for move-ment,impingement,and corrective osteotomy[J].J Pediatr Orthop,1999,19(4):419-424.
[3]Leunig M,Casillas MM,Hamlet M,etal.Slipped capital femoral epiphysis:early mechanical damage to the acetabular cartilage by a prominent femoral metaphysis[J].Acta Orthop Scand,2000,71(4):370-375.
[4]Leunig M,Robertson WJ,Ganz R.Femoroacetabular impingement:diagnosis and management,including open surgical technique[J].Oper Tech Sports Med,2007,15(4):178-188.
[5]Toogood PA,Skalak A,Cooperman DR.Proximal femoral anatomy in the normal human population[J].Clin Orthop Relat Res,2009(467):876-885.
[6]Siebenrock KA,Wahab KH,Werlen S,etal.Abnormal extension of the femoralhead as a cause of cam impingement[J].Clin Orthop Relat Res,2004(418):54-60.
[7]Larson CM,Kelly BT,Stone RM.Making a case for anterior inferior iliac spine/sub-spine hip impingement:three representative case reports and proposed concept[J].Arthroscopy,2011,27(12):1732-1737.
[8]Ganz R,Gill TJ,Gautier E,etal.Surgical dislocation of the adult hip a technique with full access to the femoral head and acetabulum without the risk of avascular necrosis[J].J Bone Joint Surg(Br),2001,83(8):1119-1124.
[9]Zingg PO,Ulbrich EJ,Buehler TC,etal.Surgical hip dislocation versus hip arthroscopy for femoroacetabular impingement:Clinical and Morphological Short-term Results[J].Arch Orthop Trauma Surg,2013,133(1):69-79.
[10]Outerbridge RE,The etiology of chondromalacia patellae[J].J Bone Joint Surg(Br),1961,43(8):752-754.
[11]Kienle KP,Keck J,Werlen S,etal.Femoral morphology and epiphyseal growth plate changes of the hip during maturation:MR assessments in a 1-year follow-up on a cross-sectional asymptomatic cohort in the age range of 9-17 years[J].Skeletal Radiol,2012,41(11):1381-1390.
[12]Klaue K,Durnin CW,Ganz R.The acetabular rim syndrome:a clinical presentation of dysplasia of the hip[J].J Bone Joint Surg(Br),1991,73(3):423-429.
[13]Hipp JA,Sugano N,Millis MB,etal.Planning acetabular redirection osteotomies based on joint contact pressures[J].Clin Orthop Relat Res,1999(364):134-143.
[14]Zhao X,Chosa E,Totoribe K,etal.Effect of periacetabular osteotomy for acetab- ular dysplasia clarified by three-dimensional finite element analysis[J].J Orthop Sci,2010,15(5):632-640.
[15]Birnbaum K,Pandorf T.Finite element model of the proximal femur under consideration of the hip centralizing forces of the iliotibial tract[J].Clin Biomech(Bristol,Avon),2011,26(1):58-64.
[16]Siebenrock KA,Ferner F,Noble PC,etal.The Cam-type deformity of the proximal femur arises in childhood in response to vigorous sporting activity[J].Clin Orthop Relat Res,2011,469(11):3229-3240.
[17]Andersson S,Nilsson B,Hessell T,etal.Degenerative joint disease in ballet dancers[J].Clin Orthop Relat Res,1989(236):233-236.
[18]Lindberg H,Roos H,Gärdsell P.Prevalence of coxarthrosis in former soccer players:286 players compared with matched controls[J].Acta Orthop Scand,1993,64(2):165-167.
[19]Vingard E,Alfredsson L,Goldie I,etal.Sports and osteoarthritis of the hip:an epidemiologic study[J].Am J Sports Med,1993,21(2):195-200.
[20]Vingard E,Alfredsson L,Malchau H.Osteoarthrosis of the hip in women and its relationship to physical load from sports activities[J].Am J Sports Med,1998,26(1):78-82.
[21]L′Hermette M,Polle G,Tourny-Chollet C,etal.Hip passive range of motion and frequency of radiographic hip osteoarthritis in former elite handball players[J].Br J Sports Med,2006,40(1):45-49.
[22]Tveit M,Rosengren BE,Nilsson JA,etal.Former male elite athletes have a higher prevalence of osteoarthritis and arthroplasty in the hip and knee than expected[J].Am J Sports Med,2012,40(3):527-533.
[23]Nakahara I,Takao M,Sakai T,etal.Gender differences in 3D morphology and bony impingement of human hips[J].J Orthop Res,2011,29(3):333-339.
[24]Charbonnier C,Kolo FC,Duthon VB,etal.Assessment of congruence and impingement of the hip joint in professional ballet dancers:a motion capture study[J].Am J Sports Med,2011,39(3):557-566.
[25]Beaulé PE,Allen DJ,Clohisy JC,etal.The young adult with hip impingement:deciding on the optimal intervention[J].J Bone Joint Surg(Am),2009,91(1):210-221.
[26]Clohisy JC,St John LC,Schutz AL.Surgical treatment of femoroacetabular impingement:a systematic review of the literature[J].Clin Orthop Relat Res,2010,468(2):555-564.
[27]Matsuda DK,Carlisle JC,Arthurs SC,etal.Comparative systematic review of the open dislocation,mini-open,and arthroscopic surgeries for femoroacetabular impingement[J].Arthroscopy,2011,27(2):252-269.
[28]Peters CL,Erickson JA.Treatment of femoro-acetabular impingement with surgical dislocation and débridement in young adults[J].J Bone Joint Surg(Am),2006,88(8):1735-1741.
[29]Anderson LA,Peters CL,Park BB,etal.Acetabular cartilage delamination in femoroacetabular impingement:risk factors and magnetic resonance imaging diagnosis[J].J Bone Joint Surg(Am),2009,91(2):305-313.
[30]Beaulé PE,Le Duff MJ,Zaragoza E.Quality of life following femoral head-neck osteochondroplasty for femoroacetabular impingement[J].J Bone Joint Surg(Am),2007,89(4):773-779.
[31]Johnston TL,Schenker ML,Briggs KK,etal.Relationship between offset angle alpha and hip chondral injury in femoroacetabular impingement[J].Arthroscopy,2008,24(6):669-675.
[32]Nepple JJ,Carlisle JC,Nunley RM,etal.Clinical and radiographic predictors of intra-articular hip disease in arthroscopy[J].Am J Sports Med,2011,39(2):296-303.
[33]Peters CL,Erickson J.The etiology and treatment of hip pain in the young adult[J].J Bone Joint Surg(Am),2006,88(Suppl 4):20-26.
[34]Philippon MJ,Briggs KK,Yen YM,etal.Outcomes following hip arthroscopy for femoroacetabular impingement with associated chondrolabral dysfunction:minimum two-year follow-up[J].J Bone Joint Surg(Br),2009,91(1):16-23.
[35]Meulenkamp B,Gravel D,Beaulé PE.Viability assessment of the chondral flap in patients with cam-type femoroacetabular impingement:a preliminary report[J].Can J Surg,2014,57(1):44-48.
[36]JW Thomas Byrd,Kay S Jones.Arthroscopic femoroplasty in the management of cam-type femoroacetabular impingement[J].Clin Orthop Relat Res,2009,467(3):739-746.
[37]Victor M.Ilizaliturri.Complications of arthroscopic femoroacetabular impingement treatment[J].Clin Orthop Relat Res,2009,467(3):760-768.
The Clinical Analysis of the Hip Arthroscopy in Decompression Treatment of Cam-type Femoroacetabular Impingement
Sun Yu,Chen Chongmin,Gu Ming,etal
(Shenyang Hospital of Orthopaedics,Shenyang 110044,China)
Objective To investigate the clinical results of the hip arthroscopic femoral decompression in treatment of cam-type femoroacetabular impingement(FAI).Methods From July 2011 to January 2013,21 patients were treated for FAI-cam.All 21 patients underwent arthroscopic probe and FAI-Cam was ensured.All patients were treated with hip arthroscopic decompression.Results A1l patients were followed up.At final follow-up,2 patients were rated as excellent by Harris scoring,17 as good,2 as fair and none as poor.There was an excellent-to-good rate over 90%.Conclusion Hip arthroscopy for FAI-cam has an important diagnostic and therapeutic value.The hip arthroscopy should be a standard component in the treatment for femoroacetabular impingement of the hip joint.
hip joint;arthroscopy;decompression;femoroacetabular impingement;cam-type
1008-5572(2015)10-0878-05
辽宁省科学技术计划项目(2010225033);*本文通讯作者:陈崇民
R684
B
2015-04-25
孙宇(1983- ),男,主治医师,沈阳市骨科医院,110044。
