黄体酮保胎治疗对不明原因复发性流产患者外周血辅助性T淋巴细胞17/调节性T淋巴细胞免疫失衡的影响研究
2015-06-24李维宏牟晓玲
李维宏,牟晓玲
·论著·
黄体酮保胎治疗对不明原因复发性流产患者外周血辅助性T淋巴细胞17/调节性T淋巴细胞免疫失衡的影响研究
李维宏,牟晓玲
目的评价不明原因复发性流产(URSA)患者黄体酮保胎治疗前后外周血辅助性T淋巴细胞17 (Th17)/调节性T淋巴细胞(Treg)变化及其与妊娠结局的关系。方法选取2013年1月—2014年1月重庆医科大学附属第一医院妇产科门诊诊治的URSA患者30例为URSA组,给予黄体酮20 mg/d肌肉注射治疗,孕56 d行B超检查确定有无胎心,根据妊娠结局分为保胎成功组22例和保胎失败组8例。同时选择同时期本院妇产科门诊手术室收治的妊娠12周以内要求人工流产的正常早孕妇女15例作为对照组。采用流式细胞术检测外周血单个核细胞(PBMC)中Th17和Treg数量;采用酶联免疫吸附试验(ELISA)法检测外周血清中白介素(IL)-4、IL-10、IL-17水平;采用反转录聚合酶链式反应(RT-PCR)法检测PBMC中Th17、Treg转录因子维甲酸相关孤儿受体γt(RORγt)、叉头翼状螺旋转录因子3(FoxP3)mRNA表达水平。结果治疗前,保胎成功组、保胎失败组患者PBMC中Th17/CD4+细胞及Th17/Treg高于对照组,Treg/CD4+细胞低于对照组(P<0.05);治疗后,保胎失败组患者PBMC中Th17/CD4
+细胞及Th17/Treg高于保胎成功组,Treg/CD4+细胞低于保胎成功组(P<0.05)。治疗前,保胎成功组、保胎失败组患者外周血清中IL-4、IL-10水平低于对照组,IL-17水平及IL-17/IL-4、IL-17/IL-10高于对照组(P<0.05);治疗后,保胎失败组患者外周血清中IL-4、IL-10水平低于保胎成功组,IL-17水平及IL-17/IL-4、IL-17/IL-10高于保胎成功组(P<0.05)。治疗前,保胎成功组、保胎失败组患者PBMC中RORγtmRNA表达水平高于对照组,FoxP3 mRNA表达水平低于对照组(P<0.05);治疗后,保胎失败组患者PBMC中RORγtmRNA表达水平高于保胎成功组,FoxP3 mRNA表达水平低于保胎成功组(P<0.05)。结论URSA与Th17/Treg免疫平衡异常密切相关,黄体酮保胎治疗可通过下调Th17/Treg及相应细胞因子水平,改善URSA患者的Th17/Treg免疫失衡而改善妊娠结局。
流产,习惯性;孕酮;T淋巴细胞,调节性;T淋巴细胞,辅助诱导
李维宏,牟晓玲.黄体酮保胎治疗对不明原因复发性流产患者外周血辅助性T淋巴细胞17/调节性T淋巴细胞免疫失衡的影响研究[J].中国全科医学,2015,18(36):4444-4449.[www.chinagp.net]
LiWH,Mou XL.Effectof progesterone treatmenton Th17/Treg imbalance of peripheral blood in patientswith unexplained recurrent spontaneous abortion[J].Chinese General Practice,2015,18(36)4444-4449.
不明原因复发性流产(unexplained recurrent spontaneous abortion,URSA)是一类常见的妊娠疾病,发病率高,与患者体内母胎免疫耐受异常密切相关。孕激素是维持妊娠最基本的激素,在妊娠的建立和维持中发挥重要的作用[1]。黄体酮是一类天然的孕激素,可以补充黄体功能,减少妊娠子宫的兴奋性,调节母胎免疫环境[2],是临床保胎治疗的主要手段。但临床上URSA采用黄体酮保胎治疗仍有部分保胎治疗失败,且原因不明[3-4]。研究发现,辅助性T淋巴细胞17(Th17)和调节性T淋巴细胞(Treg)在妊娠中发挥重要的免疫调节作用,与妊娠结局密切相关[5]。但Th17/Treg改变与保胎治疗后妊娠结局的关系如何,其能否成为预测妊娠结局成功与否的标志物,目前尚未见相关报道。本研究旨在评价URSA患者黄体酮保胎治疗前后及不同妊娠结局时外周血Th17/Treg的差异,评估Th17/Treg改变对预测临床保胎治疗妊娠结局的价值,为URSA的治疗和预后评价提供新的理论依据和研究基础。
1资料与方法
1.1临床资料选取2013年1月—2014年1月重庆医科大学附属第一医院妇产科门诊诊治的URSA患者30例为URSA组,年龄25~35岁。纳入标准:(1)连续发生2次或2次以上早期自然流产,末次流产发生于1年以内;(2)夫妇双方染色体检查正常;(3)女方生殖道无畸形;(4)阴道、宫颈分泌物检查排除生殖道感染;(5)Torch检查阴性;(6)生殖内分泌激素测定正常;(7)抗磷脂抗体等自身免疫抗体阴性;(8)男方精液常规检查正常;(9)未行免疫治疗;(10)近3个月未使用激素类药物。同时选择同时期本院妇产科门诊手术室收治的妊娠12周以内要求人工流产的正常早孕妇女15例作为对照组。患者均知情同意。
1.2主要仪器和试剂黄体酮注射液购自天津金耀氨基酸有限公司(规格20 mg/ml,批号:120304);小鼠抗人PE-Cy7-CD4、异硫氰酸荧光素(FITC)-IL-17A、FITC-CD25、PE-叉头翼状螺旋转录因子3 (FoxP3)+单克隆抗体及相应的荧光标记同型对照抗体,流式固定液和破膜剂均购自eBioscience公司;淋巴细胞分离液购自达科为生物技术有限公司;人白介素(IL)-4、IL-10、IL-17酶联免疫吸附试验(ELISA)试剂盒购自R&D公司;佛波酯、伊诺霉素和布雷菲德菌素A购自Sigma公司;TRNzol总RNA抽提试剂购自天根
本研究创新点:
不明原因复发性流产(URSA)是一类常见的妊娠病理状态,严重影响患者的身心健康和家庭幸福。确定发病机制、找到治疗的具体靶点是URSA的研究方向。黄体酮是传统的保胎用药,具有补充黄体功能、放松子宫、保护妊娠的作用,但并不是所有患者黄体酮治疗有效。研究发现,辅助性T淋巴细胞17(Th17)、调节性T淋巴细胞(Treg)是一对重要的免疫细胞,在母胎免疫耐受中发挥重要的作用,Th17对妊娠不利,Treg可以保护妊娠,但Th17/Treg与妊娠结局有无相关性,黄体酮治疗对Th17/Treg是否有影响,Th17/Treg是否可以预测保胎治疗妊娠结局尚未见相关报道。本研究评价URSA患者黄体酮保胎治疗前后及不同妊娠结局时外周血Th17/Treg的差异,发现Th17/Treg改变对临床保胎治疗妊娠结局的预测有重要价值,为进一步明确URSA的发病机制、URSA保胎治疗的预后评价提供了新的研究基础和理论依据。生化科技(北京)有限公司;PrimeScript反转录试剂盒购自Takara公司;引物均由上海英骏生物技术有限公司合成;酶标仪购自BIO-RAD公司(550型),流式细胞仪购自Beckman公司(FACS Calibur and Cell Quest Pro型)。
1.3保胎治疗及分组URSA患者发现停经32 d,尿人绒毛膜促性腺激素(HCG)(+)之日起,给予黄体酮20 mg/d肌肉注射治疗,至孕56 d行B超检查确定有无胎心。根据妊娠结局分为保胎成功组(B超检查确定宫内活胎)和保胎失败组(B超检查发现无胎心)。记录URSA患者基本情况及黄体酮保胎治疗妊娠结局。
1.4标本收集URSA患者黄体酮保胎治疗前后无菌采集肘静脉血11 ml。1管8 m l,肝素抗凝,采用淋巴细胞分离液分离外周血单个核细胞(PBMC),采用磷酸盐缓冲液(PBS)调整细胞浓度后进行流式细胞术检测。对照组患者不给药,仅抽取术前的血液标本行相同处理后待测;另1管3 m l,全血不抗凝,6 000 r/min离心10 min(离心半径为6 cm),收集血清,-20℃保存待测血清细胞因子水平。
1.5流式细胞术检测PBMC中Th17和Treg数量调整PBMC悬液浓度至1×107/m l,200μl/管。检测Th17时需先加入终浓度为0.05 ng/L的佛波酯、1μmol/L的伊诺霉素和10 ng/L的布雷菲德菌素A,37℃、5%CO2培养箱孵育5 h。PBS洗涤后加入PE-Cy7-CD4单克隆抗体,4℃避光孵育30 min,洗涤、固定和破膜后再加入FITC-IL-17A单克隆抗体,4℃避光孵育20 min。检测Treg时需先加入PE-Cy7-CD4、FITC-CD25单克隆抗体,4℃避光孵育30 min,洗涤、固定并破膜后加入PE-FoxP3+单克隆抗体,4℃避光孵育20 min。采用相应荧光标记的同型对照IgG1染色细胞作为阴性对照,以上处理好的细胞均用PBS反复洗涤3次后重悬为500 μl/管,样品置流式细胞仪检测CD4+IL-17A+细胞和CD4+CD25+FoxP3+细胞占CD4+细胞的比例。
1.6 ELISA法检测血清IL-4、IL-10、IL-17水平参照ELISA试剂盒说明书,采用人IL-4、IL-10、IL-17 ELISA试剂盒检测各组血清中IL-4、IL-10、IL-17水平,所有样品设4个复孔。
1.7反转录聚合酶链式反应(RT-PCR)检测Th17、Treg转录因子维甲酸相关孤儿受体γt(RORγt)、FoxP3 mRNA表达水平取各组PBMC悬液5×106/管,1 500 r/min离心5 min(离心半径为6 cm),弃上清液后加入1 m l TRNzol总RNA抽提试剂,参照TRNzol试剂说明书,提取PBMC中总RNA;琼脂糖凝胶电泳及检测RNA完整性及纯度;按PrimeScript反转录试剂盒说明书反转录合成cDNA;PCR反应条件: 94℃预变性5 min;94℃30 s,59℃30 s,72℃30 s,共30个循环;72℃延伸10 min。引物序列如下: RORγt上游引物:5'-GGC TCC CTG GAT GAA TAG AAT G-3',下游引物:5'-AGG CAG AGG CAG AAA ATG TAA AG-3',产物大小190 bp;FoxP3上游引物: 5'-ATG CGA CCC CCT TTC ACC TAC-3',下游引物: 5'-TGG CGG ATG GCG TTC TTC-3',产物大小155 bp;β-actin上游引物:5'-CCC TGT ATG CCT CTG GTC-3',下游引物:5'-GTC TTT ACG GAT GTC AAC G-3',产物大小540 bp。PCR产物用1.5%琼脂糖凝胶电泳,Quantity One图像采集系统及分析软件对电泳条带进行分析处理,RORγt、FoxP3 mRNA相对表达水平用其条带校正灰度值与β-actin校正灰度值之比表示。
1.8统计学方法采用SPSS19.0统计学软件进行数据处理,计量资料以(±s)表示,两组间比较采用t检验,多组间比较采用单因素方差分析,组间两两比较采用q检验。以P<0.05为差异有统计学意义。
2结果
2.1两组一般资料比较及URSA患者黄体酮保胎治疗妊娠结局URSA组与对照组患者年龄、体质指数比较,差异均无统计学意义(P>0.05,见表1)。URSA患者既往平均流产数为(3.7±1.2)次,经黄体酮保胎治疗后,22例孕56 d时B超检查发现有胎心,纳入保胎成功组;8例B超检查未发现胎心,纳入保胎失败组。
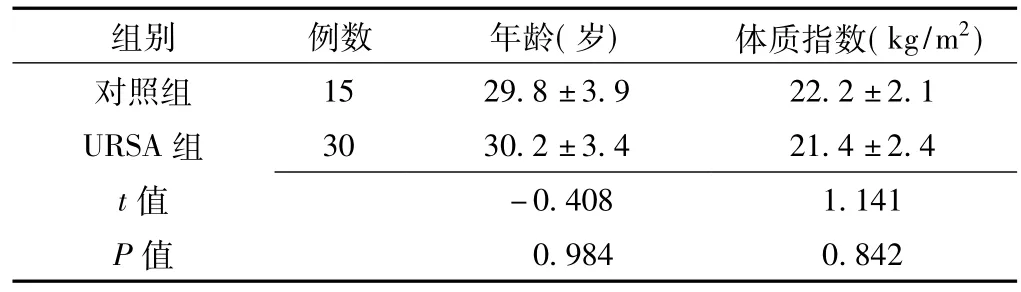
表1对照组与URSA组患者年龄、体质指数比较(x±s)Table 1 Comparison of age and bodymass index between control group and URSA group
2.2对照组与不同妊娠结局URSA组患者PBMC中Th17/CD4+细胞、Treg/CD4+细胞及Th17/Treg比较治疗前,对照组、保胎成功组、保胎失败组患者PBMC中Th17/CD4+细胞、Treg/CD4+细胞及Th17/Treg比较,差异均有统计学意义(P<0.05);其中,保胎成功组、保胎失败组患者PBMC中Th17/CD4+细胞及Th17/Treg高于对照组,Treg/CD4+细胞低于对照组,差异均有统计学意义(P<0.05)。治疗后,保胎失败组患者PBMC中Th17/CD4+细胞及Th17/Treg高于保胎成功组,Treg /CD4+细胞低于保胎成功组,差异均有统计学意义(P<0.05)。保胎成功组患者治疗后PBMC中Th17/CD+4细胞及Th17/Treg低于治疗前,Treg/CD4+细胞高于治疗前,差异均有统计学意义(P<0.05);保胎失败组患者治疗后PBMC中Th17/CD4+细胞、Treg/CD4+细胞、Th17/Treg与治疗前比较,差异均无统计学意义(P>0.05,见表2)。
2.3对照组与不同妊娠结局URSA组患者外周血清中IL-4、IL-10、IL-17水平及IL-17/IL-4、IL-17 /IL-10比较治疗前,对照组、保胎成功组、保胎失败组患者外周血清中IL-4、IL-10、IL-17水平及IL-17/IL-4、IL-17/IL-10比较,差异均有统计学意义(P<0.05);其中,保胎成功组、保胎失败组患者外周血清中IL-4、IL-10水平低于对照组,IL-17水平及IL-17/IL-4、IL-17/IL-10高于对照组,差异均有统计学意义(P<0.05)。治疗后,保胎失败组患者外周血清中IL-4、IL-10水平低于保胎成功组,IL-17水平及IL-17/IL-4、IL-17/IL-10高于保胎成功组,差异均有统计学意义(P<0.05)。保胎成功组患者治疗后外周血清中IL-4、IL-10水平高于治疗前,IL-17水平及IL-17/IL-4、IL-17/IL-10低于治疗前,差异均有统计学意义(P<0.05);保胎失败组患者治疗后外周血清中IL-4、IL-10、IL-17水平及IL-17/IL-4、IL-17/IL-10与治疗前比较,差异均无统计学意义(P>0.05,见表3)。
2.4对照组与不同妊娠结局URSA组患者PBMC中Th17/Treg转录因子RORγt、FoxP3 mRNA表达水平比较治疗前,对照组、保胎成功组、保胎失败组患者PBMC中Th17/Treg转录因子RORγt、FoxP3 mRNA表达水平比较,差异均有统计学意义(P<0.05);其中,保胎成功组、保胎失败组患者PBMC中Th17/Treg转录因子RORγtmRNA表达水平高于对照组,FoxP3 mRNA表达水平低于对照组,差异均有统计学意义(P<0.05)。治疗后,保胎失败组患者PBMC中Th17/Treg转录因子RORγtmRNA表达水平高于保胎成功组,FoxP3 mRNA表达水平低于保胎成功组,差异均有统计学意义(P<0.05)。保胎成功组患者治疗后PBMC中Th17/Treg转录因子RORγt mRNA表达水平低于治疗前,FoxP3 mRNA表达水平高于治疗前,差异均有统计学意义(P<0.05);保胎失败组患者治疗后PBMC中Th17/Treg转录因子RORγt、FoxP3 mRNA表达水平与治疗前比较,差异均无统计学意义(P>0.05,见表4、图1)。
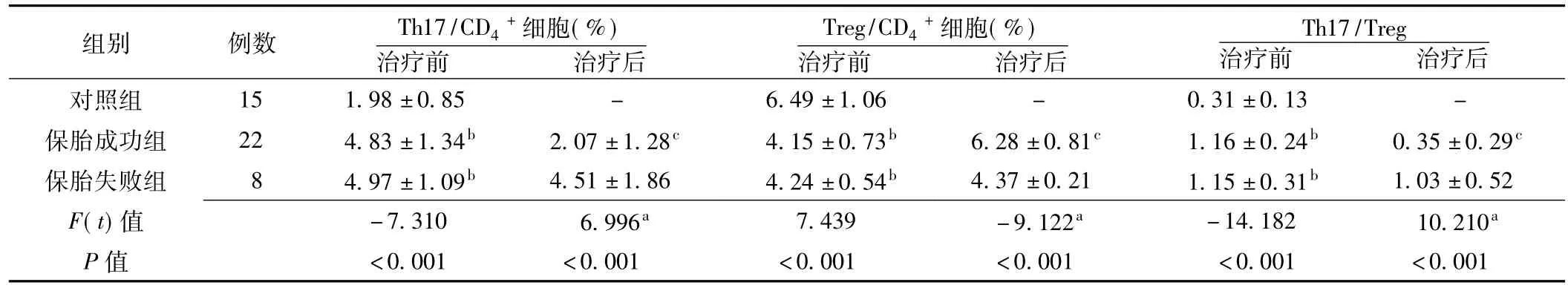
表2对照组与不同妊娠结局URSA组患者PBMC中Th17/CD4+细胞、Treg/CD4+细胞及Th17/Treg比较(x±s)Table2 Comparison of Th17/CD4+cells,Treg/CD4+cells and Th17/Treg in PBMC between control group and URSA groups with different pregnancy outcomes
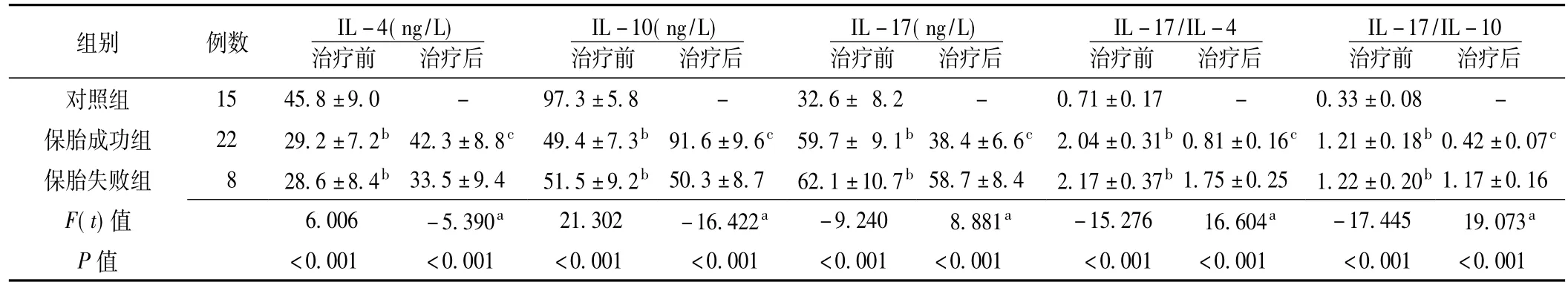
表3对照组与不同妊娠结局URSA组患者外周血清中IL-4、IL-10、IL-17水平及IL-17/IL-4、IL-17/IL-10比较(x±s)Table 3 Comparison of IL-4,IL-10,IL-17 levels and IL-17/IL-4,IL-17/IL-10 in the serum between control group and URSA groups with different pregnancy outcomes
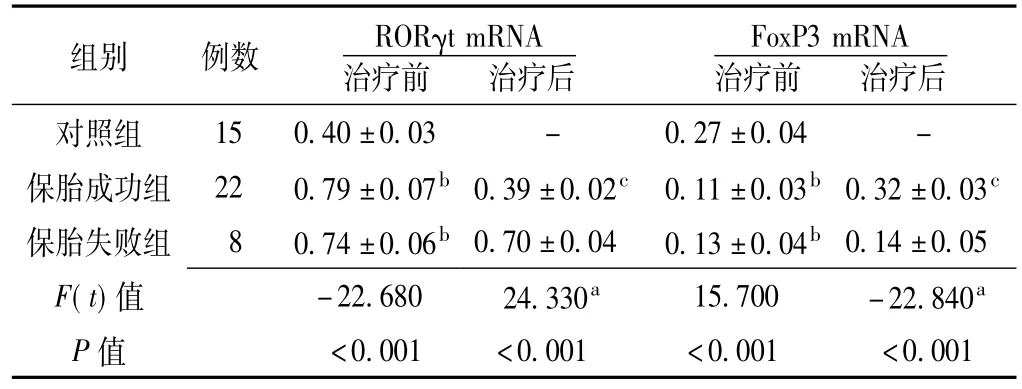
表4对照组与不同妊娠结局URSA组患者PBMC中Th17、Treg转录因子RORγt、FoxP3 mRNA表达水平比较(x±s)Table 4 Comparison of expression of Th17 and Treg transcription factor RORγt and FoxP3 mRNA in PBMC between control group and URSA groups with different pregnancy outcomes

图1 RT-PCR法检测Th17、Treg转录因子RORγt、FoxP3 mRNA表达水平Figure 1 Expression of Th17 and Treg transcripation factor RORγt and FoxP3 mRNA by RT-PCR
3讨论
正常生理妊娠类似于同种半异体移植,作为同种半异体移植物的胚胎能在母体内存活并发育,胎儿所携带的父系抗原刺激母体免疫系统,产生免疫应答,如果母体对胚胎的免疫耐受出现异常,则诱发母体对胚胎的排斥反应,如果这种排斥反应持续存在,就会发生URSA。
Treg是一类特异性表达转录因子FoxP3,具有免疫负性调节功能的CD4+细胞,可通过细胞间接触抑制及分泌抑制性细胞因子等途径发挥抗炎和维持自身免疫耐受的作用[6]。Treg所介导的免疫抑制在母体免疫耐受中起关键作用,Treg在数量和功能上的缺陷有可能导致URSA,对母体免疫耐受的维持有重要意义[7]。Th17是一种具有IL-23依赖性分泌IL-17的Th细胞亚群,具有很强的促炎作用,其被认为与免疫性疾病密切相关[8-9],与Treg存在复杂的相互关系[10]。RORγt是IL-17细胞因子转录所必需的,是Th17分化必不可少的转录因子。转录因子RORγt和FoxP3决定了Th17和 Treg分化方向。研究发现,URSA的发生与患者Th17/Treg免疫失衡密切相关,URSA患者外周血和子宫蜕膜组织的Th17水平明显升高而Treg水平明显降低[11],提示Th17/Treg免疫平衡在妊娠中发挥重要的作用,是诱导母体免疫耐受、保护妊娠的重要环节[10]。
黄体酮是一类天然的孕激素,具有保胎作用,在临床广泛应用[12-13]。Maeda等[14]报道,黄体酮可以使URSA患者外周血PBMC中Th1型细胞因子分泌降低,Th2型细胞因子分泌增加,发挥妊娠保护作用,但黄体酮保胎治疗是否会引起Th17/Treg的改变和Th17/Treg改变是否与黄体酮保胎治疗妊娠结局密切相关目前尚未见相关报道。
本研究结果显示,治疗前,保胎成功组、保胎失败组患者PBMC中Th17/CD4+细胞、Th17/Treg、外周血清中IL-17水平及IL-17/IL-4、IL-17/IL-10高于对照组,PBMC中Treg/CD4+细胞、外周血清中IL-4、IL-10水平低于对照组;治疗后,保胎失败组患者PBMC中Th17/CD4+细胞及Th17/Treg、外周血清中IL-17水平及IL-17/IL-4、IL-17/IL-10高于保胎成功组,PBMC中Treg/CD4+细胞、外周血清中IL-4、IL-10水平低于保胎成功组。URSA患者Th17及相关细胞因子较对照组患者明显增加,Treg及相关细胞因子水平较对照组患者明显降低,黄体酮保胎治疗后URSA患者外周血清中Th17/Treg改变与妊娠结局密切相关。上述结果与Singh等[11]和La Rocca等[15]的文献报道相符,提示URSA患者外周血清中存在Th17/Treg免疫失衡,主要表现在Th17水平升高,Treg水平降低,Th17/Treg上调。
本研究结果进一步证实,黄体酮保胎成功组患者Th17及IL-17水平较治疗前明显下降,Treg及IL-4、IL-10水平较治疗前明显升高,Th17/Treg明显下调,并伴随FoxP3 mRNA表达水平的增加和RORγtmRNA水平的降低;另一方面,黄体酮保胎失败组患者Th17/Treg及相应细胞因子与治疗前无差异,Treg转录因子FoxP3 mRNA表达水平和Th17转录因子RORγtmRNA表达水平也显示与治疗前无差异。上述实验结果再次证实了Th17、Treg参与了URSA的发生,同时进一步表明,黄体酮保胎治疗可以引起URSA患者Th17/Treg的改变,主要表现为降低Th17水平和相应的细胞因子IL-17水平,并升高Treg水平和相关细胞因子IL-4、IL-10水平,从而降低Th17/Treg,恢复URSA患者的Th17/Treg免疫平衡。
本研究同时提示,治疗后,保胎失败组患者Th17 /Treg、IL-17/IL-4、IL-17 3种指标高于保胎成功组,且治疗后与治疗前比较无差异,提示保胎治疗后URSA患者的Th17/Treg免疫平衡与保胎治疗妊娠结局密切相关,只有明显降低Th17水平,升高Treg水平,恢复URSA患者外周血中异常升高的Th17/Treg,才能有效降低患者的流产率,改善妊娠结局。降低Th17/Treg可能是未来保胎治疗的方向,其内在机制值得进一步探讨。
综上所述,外周血清Treg水平降低,会使母体对胚胎的免疫耐受降低,同时Th17水平增加,使母体对胚胎的免疫排斥增强导致妊娠失败。黄体酮可以通过下调Th17/Treg,使具有流产倾向妊娠妇女体内母胎免疫耐受增强,降低流产率。Th17/Treg对妊娠结局具有一定的预测价值,但黄体酮是如何参与Th17/Treg的调控在本研究未展开探讨,一些信号转导通路有待进一步研究。
[1]Jacobstein R,Polis CB.Progestin-only contraception:injectables and implants[J].Best Pract Res Clin Obstet Gynaecol,2014,28 (6):795-806.
[2]Robinson DP,Klein SL.Pregnancy and pregnancy-associated hormones alter immune responses and disease pathogenesis[J].Horm Behav,2012,62(3):263-271.
[3]Callahan MK,Wolchok JD,Allison JP.Anti-C TLA-4 antibody therapy:immune monitoring during clinical development of a novel immunotherapy[J].Semin Oncol,2010,37(5):473-484.
[4]Simpson AN,Feigenberg T,Clarke BA,et al.Fertility sparing treatment of complex atypical hyperplasia and low grade endometrial cancer using oral progestin[J].Gynecol Oncol,2014,133(2): 229-233.
[5]Martinez FF,Knubel CP,Sánchez MC,et al.Pregnancy-specific glycoprotein 1a activates dendritic cells to provide signals for Th17-,Th2-,and Treg-cell polarization[J].Eur J Immunol,2012,42 (6):1573-1584.
[6]Gao WN,Guo Y,Wang LJ,et al.Effect of acupuncture on CD4+CD25+Foxp3+regulatory T-cells in rats of embryo implantation failure[J].Chinese Journal of Pathophysiology,2013,29(8): 1464-1470.(in Chinese)高伟娜,呙月,王丽君,等.针刺对胚胎着床障碍大鼠CD4+CD25+Foxp3+调节性T细胞的影响[J].中国病理生理杂志,2013,29(8):1464-1470.
[7]Saito H,Tsurikisawa N,Tsuburai T,et al.The proportion of regulatory T cells in the peripheral blood reflects the relapse or remission status of patients with Churg-Strauss syndrome[J].Int Arch Allergy Immunol,2011,155(Suppl 1):46-52.
[8]Bansal AS,Bajardeen B,Shehata H,et al.Recurrent miscarriage and autoimmunity[J].Expert Rev Clin Immunol,2011,7(1): 37-44.
[9]Huang Y,Xu WM.Relationship between Th17 cells and unexplained recurrent spontaneous abortion[J].Journla of International Reproductive Health/Family Planning,2012,31(5):413-416.(in Chinese)黄颖,徐望明.Th17细胞与原因不明复发性流产关系的研究进展[J].国际生殖健康/计划生育杂志,2012,31(5):413-416.
[10]LiH,Liu Q,Jiang Y,et al.Disruption of Th17/Treg balance in the sputum of patients with chronic obstructive pulmonary disease[J].Am JMed Sci,2015,349(5):392-397.
[11]Singh TP,Schön MP,Wallbrecht K,et al.8-methoxypsoralen plus ultraviolet A therapy acts via inhibition of the IL-23/Th17 axis and induction of Foxp3+regulatory T cells involving CTLA4 signaling in a psoriasis-like skin disorder[J].J Immunol,2010,184(12):7257-7267.
[12]Elguero S,Wyman A,Hurd WW,et al.Does progesterone supplementation improve pregnancy rates in clomiphene citrate and intrauterine insemination treatment cycles?[J].Gynecol Endocrinol,2015,31(3):229-232.
[13]Lonergan P,Forde N.The role of progesterone inmaternal recognition of pregnancy in domestic ruminants[J].Adv Anat Embryol Cell Biol,2015,216(1):87-104.
[14]Maeda Y,Ohtsuka H,Tomioka M,et al.Effect of progesterone on Th1/Th2/Th17 and regulatory T cell-related genes in peripheral blood mononuclear cells during pregnancy in cows[J].Vet Res Commun,2013,37(1):43-49.
[15]La Rocca C,Carbone F,Longobardi S,et al.The immunology of pregnancy:regulatory T cells control maternal immune tolerance toward the fetus[J].Immunol Lett,2014,162(1 Pt A):41-48.
(本文编辑:陈素芳)
·世界全科医学工作瞭望·
标准·方案·指南——美国心脏病学会(AHA)川崎病诊断指南
主要临床表现
发热持续5 d以上并伴有下列5项主要特点中的至少4项者:(1)四肢的变化:在急性期,手足的红斑和水肿,在康复期,指尖的膜状脱屑; (2)多形性皮疹;(3)不伴有渗出液的双侧无痛性球结膜充血;(4)口唇和口腔的变化:口唇潮红和皲裂,草莓舌,口腔和咽部黏膜弥漫性发红;(5)颈部淋巴结肿胀(直径≥1.5 cm),通常为单侧。
注:发热伴上述主要临床表现不足4项者,若二维超声心动图或冠状动脉造影发现冠状动脉疾病,可诊断为川崎病。应当排除其他疾病,需注意,某些患儿虽然未满足上述诊断标准,也可发展为冠状动脉瘤。许多专家认为,在临床表现典型的情况下,有经验的医生能在发热到5 d之前,即做出川崎病的诊断。
(摘自《岭南心血管病杂志》)
Effect of Progesterone Treatment on Th17/Treg Imbalance of Peripheral Blood in PatientsW ith Unexplained Recurrent Spontaneous Abortion
LIWei-hong,MOU Xiao-ling.Department of Gynaecology and Obstetrics,the First Affiliated Hospital of Chongqing Medical University,Chongqing 400016,China
ObjectiveTo evaluate the changes of Th17/Treg in peripheral blood of unexplained recurrent spontaneous abortion(URSA)patients treated by progesterone and its relationship with pregnancy outcomes.Methods At total of 30 URSA patientswho
treatment in Obstetrics and Ggynecology Outpatient Clinic of the First Affiliated Hospital of Chongqing Medical University from January 2013 to January 2014 and 15 normal early pregnancy patients who accepted induced abortion at the same period as controlgroup were included in the study.On URSA patients,progesterone of20mg/d was administrated and B-ultrasound was taken to determine the fetal heart at56 day of pregnancy,According the pregnancy outcomes,URSA patients were classified into successful treatmentgroup(n=22)and failure treatmentgroup(n=8).The numbersof Th17 and Treg cells inmononuclear cells in peripheral blood(PBMC)were detected by flow cytometry;the levels of serum IL-4,IL-10,IL-17levelwere observed by ELISA;the expressions of transcription factor RORγt and FoxP3 mRNA were detected by RT-PCR.Results The ratios of Th17/CD4+cells and Th17/Treg in URSA patients before progesterone treatmentwere significantly higher and the ratio of Treg/CD4+cellswas significantly lower than the control group(P<0.05).The ratios of Th17/CD4+cells and Th17/Treg in failure treatment group after treatmentwere significantly higher than successful treatment group,while Treg/CD+4cells was significantly lower than the successful treatment group(P<0.05).Serum IL-4 and IL-10 levels were obviously lower and IL-17 level,the ratios of IL-17/IL-4 and IL-17/IL-10 were significantly higher in URSA patients before progesterone treatment than the control group.After treatment,the levels of IL-4 and IL-10 in failure treatment group were significantly lower than the successful treatment group(P<0.05)and IL-17 level,the ratios of IL-17/IL-4 and IL-17 /IL-10 were significantly higher than the successful treatment group(P<0.05).In URSA patients,expression of RORγt mRNA was significantly higher and FoxP3mRNA level expression was significantly lower than the control group before treatment,while after treatment,expression of RORγtmRNA was higher and FoxP3 mRNA level expression was lower in failure group than in successful group(P<0.05).Conclusion URSA is closely related to the Th17/Treg balance.Progesterone treatment can ameliorate Th17/Treg imbalance and improve pregnancy outcome by downregulating the ratio of Th17/Treg cell number and the corresponding cytokine level.
Abortion,habitual;Progesterone;T-lymphocytes,regulatory;T-lymphocytes,helper-inducer
R 714.21
A
10.3969/j.issn.1007-9572.2015.36.009
2015-02-17;
2015-11-05)
重庆市卫生局医学科研项目(2012-2-029)
400016重庆市,重庆医科大学附属第一医院妇产科
李维宏,400016重庆市,重庆医科大学附属第一医院妇产科;E-mail:liweihong_1211@yahoo.com
