蛛网膜下腔置管减少产科手术椎管内麻醉刺破硬膜后的头痛发生率
2015-05-17杨春艳孙忠凯中山大学附属梅州医院麻醉科广东中山54000中山大学附属梅州医院泌尿外三科54000
杨春艳,孙忠凯 (.中山大学附属梅州医院麻醉科,广东 中山 54000;.中山大学附属梅州医院泌尿外三科,54000)
产科患者采取硬膜外麻醉是安全可靠的方法,并且可以减少术后疼痛已被大家公认。然而硬膜外麻醉技术性的并发症之一就是刺破硬膜。硬膜一旦被穿刺针刺破就容易发生压力相关性头痛。目前广泛使用的两种补救方法为,选择另外脊椎间隙重新穿刺,或在原穿刺部位置入导管改为连续腰麻。
笔者已经搜集了本院自1997 年以来产科患者进行区域阻滞麻醉的相关病例进行前瞻性回顾性分析,主要研究减少刺破硬膜后头痛的发生率,现报告如下。
1 资料与方法
1.1 一般资料:经过梅州市人民医院伦理委员会批准,搜集1997 年1 月~2013 年1 月产科在区域阻滞麻醉下行手术的患者病例资料29 749 例进行回顾性分析。这些产科患者行腰硬联合麻醉、硬膜外麻醉、蛛网膜下腔麻醉行剖宫产手术、分娩镇痛或者其他宫腔内手术。所有患者使用硬膜外及其腰硬联合麻醉穿刺套件为益心达公司及其蓝波公司提供,椎管内麻醉套管针为27G、29G,所有被纳入标准的患者均被确定为刺破硬膜者(在穿刺过程中脑脊液由硬膜外套管针流出或者患者咳嗽后流出脑脊液均被纳入标准)。所有患者一般资料从数据库中调出,行区域阻滞的患者均纳入标准。一般资料包括年龄、身高、体重、麻醉方法(硬膜外麻醉E、蛛网膜下腔麻醉S、腰硬联合麻醉C)、是否置入导管、是否发生压力性头痛(定义为:在行区域性阻滞麻醉后5 d 内发生的头痛,坐位及其立位15 min 后加重,卧位休息15 min 后改善。)刺破硬膜情况(肉眼观察到脑脊液自硬膜外穿刺针流出或者抽吸后流出脑脊液)发生压力性头痛开始时间、是否需要回输自体血、刺破硬膜后与输注自体血的时间间隔、是否需要重复输注自体血以及重复输注自体血间隔时间、头痛的症状以及治疗相关并发症。所有的产妇均进行术后随访。这是我们医院常规做法。选择其他椎间隙重新置管的患者与硬膜外置入导管者进行比较分析。
1.2 方法:分娩镇痛采用0.175%罗哌卡因+0.75 μg/ml 舒芬太尼,初始剂量为1 ml/h,弹丸剂量为0.5 ~1 ml,锁定时间为30 min。分娩结束后导管至少放置24 h,以2 ml/h 的速度输注生理盐水而不给于镇痛药物。发生刺破硬膜后头痛的患者给予相应的治疗措施,保守治疗至少24 h,给予静脉补液、口服补液、静脉输注非甾体类镇痛药物、卧床休息等。如果保守治疗24 h 后无效则在硬膜外腔进行自体血回输。
1.3 统计学分析:所有数据采用Windows 系统SAS9.2 软件进行分析。变量间采用OR 比及其95%CI 进行回归分析。以P<0.05 表示差异有统计学意义。
2 结果
两组患者一般情况构成情况:见表1。研究对象中共有37 231 例产妇,885 例接受宫腔内手术,这38 116 例患者,其中有29 749 位患者接受椎管内麻醉,141 例发生低压性头痛,发生率为0.47%,硬膜外麻醉1 012 例;腰硬联合麻醉28 657 例,其中27G 25 933 例,29G 2 724 例;蛛网膜下腔麻醉80 例,其中27G 80 例,29G 0 例。
麻醉方式中其中腰硬联合麻醉为主要麻醉方式占96.3%,单纯硬膜外麻醉占3.4%,90.5%腰硬联合麻醉患者采用的穿刺针为27G,另外的9.5%使用的穿刺针为29G。
肉眼可观察到的由硬膜外穿刺针刺破硬膜的患者共105例,23 例患者置入硬膜外导管后判断为刺破硬膜,这128 例患者中,其中89 例置入硬膜外导管超过24 h,39 例患者重新选择椎间隙穿刺,有20 例患者(16%)需要重复自体血回输,目前没有患者表明置入硬膜外导管是没有必要的。硬膜刺破患者几乎一半的患者会发生压力性头痛(61/128,47.7%),见表2。
在本研究中表明置入硬膜外导管者较重新选择椎间隙穿刺者发生压力性头痛的患者少,分别为42%和62%,除了减少压力性头痛的发生,硬膜外腔自体血回输的几率也从54%降低到36%,更令人惊讶的结果是,需要二次硬膜外腔自体血回输的几率重新选择椎间隙穿刺组为15/21 例,高达71%,而置入硬膜外导管者为5/32 例,仅为16%,该结果进一步表明置入硬膜外导管是非常必要的。
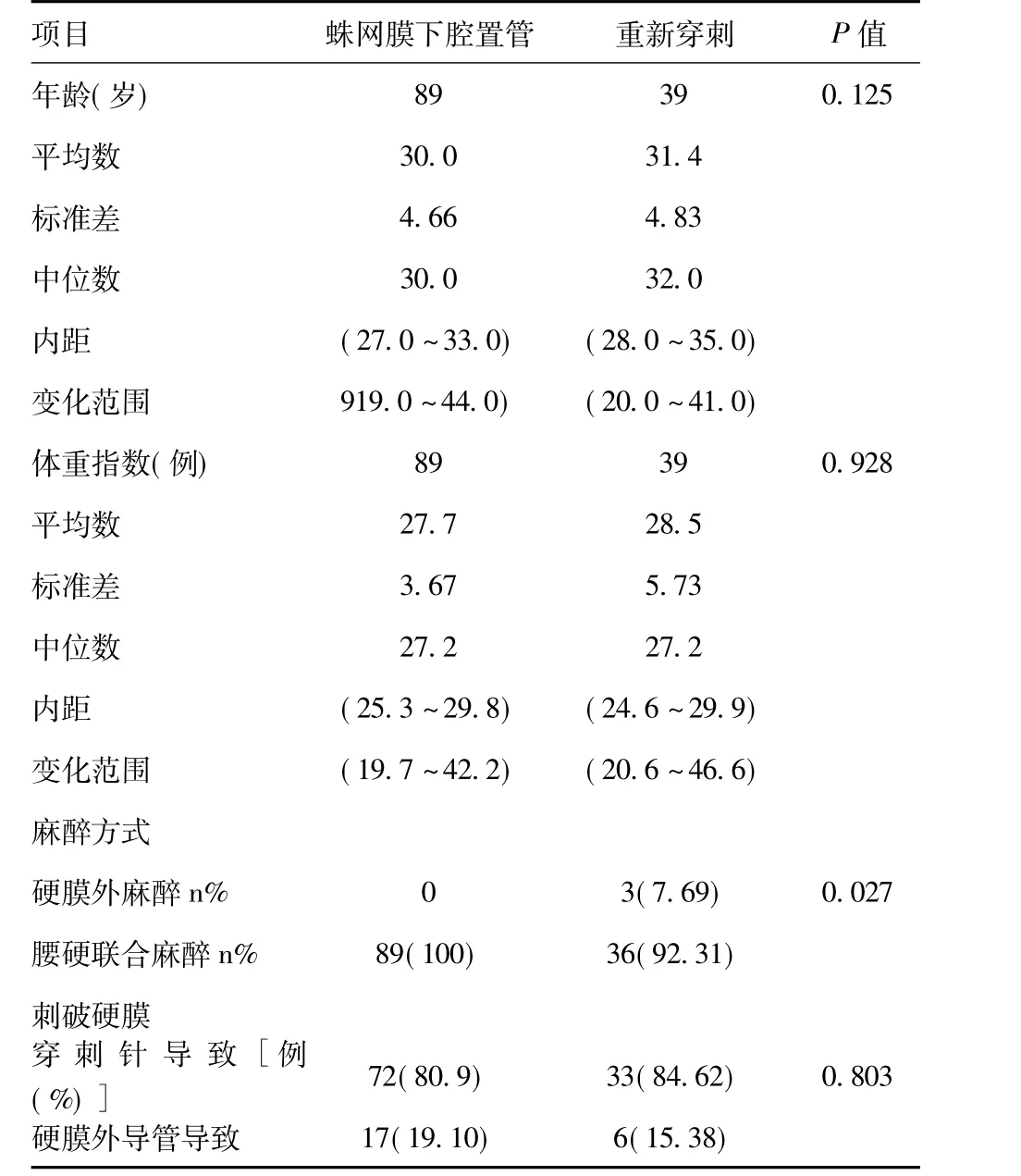
表1 两组患者一般情况比较

表2 两组发生压力性头痛及自体血回输治疗比较[例(%)]
3 讨论
本研究对1997 年1 月~2013 年1 月在中山大学附属梅州医院产科患者行椎管内麻醉发生硬膜刺破后相关性的压力性头痛的相关性进行探讨,总共对29 749 例患者进行研究,其中穿破硬膜或者出现压力性头痛者208 例,128 例是肉眼可见即刻判断的穿破硬膜者。
通过对数据分析发现置入硬膜外导管者较重新选择椎间隙穿刺者发生压力性头痛的患者少,分别为42%和62%,除了减少压力性头痛的发生,硬膜外腔自体血回输的几率也从54%降低到36%,其他研究结果无统计学差异,这也表明了曾有学者报道[1]对于硬膜外腔穿刺采用18G 还是16G 穿刺针对于术后需要硬膜外腔自体血回输的几率影响不大。也有报道[2-3]表明产科患者行椎管内麻醉穿破硬膜的几率在0.19%~6.6%,而本文的结论为0.44%,与之是相符的。
肉眼可见的穿破硬膜主要是由硬膜外穿刺针导致,另外有18%是在置入硬膜外导管时导管穿破硬膜所致。这与一系列相关研究[4-5]结论表明的穿破硬膜不仅仅由硬膜外穿刺针导致是一致的。
一些保守的治疗方法,如补液治疗及卧床休息的治疗效果不是很确切,进而被一些有创治疗所取代,很多研究建议在穿破硬膜时置入硬膜外导管,经导管定期注入生理盐水及其自体血会减少发生压力性头痛的风险[6-8]。到目前为止还没有其他更好的方法解决压力性头痛问题。
硬膜外腔置入导管的一大优势为避免了重新选择椎间隙穿刺带来的风险抑或是发生再次穿破硬膜的风险。另外可以通过硬膜外导管注入局部麻醉药及其阿片类药物为无痛分娩及其宫腔操作提供快速有效地麻醉效果。但是一个潜在的风险是脊髓圆锥的损伤。然而Arkoosh 等[9]人所做的一项大型的前瞻性研究评估持续性脊髓麻醉的安全性,结果表明脊髓神经损伤与置入导管无相关性。另外一个理论上的潜在问题是置入导管失败。在本研究中未发现有导管置入失败者。分娩结束后鞘内导管保留至少24 h。
鞘内导管如何可以防止发生压力性头痛有几种理论支持。首先导管可以堵塞刺破的硬脑膜从而阻止或减少了脑脊液自蛛网膜下腔外漏。另外持续性输注生理盐水补充了体液的丢失。最后置入导管可以刺激阻止局部发生无菌性炎症性增生可以帮助堵塞刺破的硬膜。当然所有的植入性材料包括硬膜外腔导管在允许临床使用之前是确保不能够引起严重的组织反应。
总之,本研究结果表明行椎管内麻醉时如果已经证实硬膜被穿破,蛛网膜下腔置入导管并保留24 h 可以减少压力性头痛发生的风险,与硬膜外腔输注自体血组间比较二者无差异。
[1] Russell IF.A prospective controlled study of continuous spinal analgesia versus repeat epidural analgesia after accidental dural puncture in labour[J].Int J Obstet Anesth,2012,21(1):7.
[2] Berger CW,Crosby ET,Grodecki W.North American survey of the management of dural puncture occurring during labour epidural analgesia[J].Can J Anaesth,1998,45(2):110.
[3] Gleeson CM,Reynolds F.Accidental dural puncture rates in UK obstetric practice[J].Int J Obstet Anesth,1998,7(4):242.
[4] Sprigge JS,Harper SJ.Accidental dural puncture and post dural puncture headache in obstetric anaesthesia:presentation and management:a 23-year survey in a district general hospital[J].Anaesthesia,2008,63(1):36.
[5] Paech M,Banks S,Gurrin L.An audit of accidental dural puncture during epidural insertion of a Tuohy needle in obstetric patients[J].Int J Obstet Anesth,2001,10(3):162.
[6] Hunter GJ,Fogel ST,Holtmann B.The recognition and management of accidental dural puncture in obstetric patients[J].Anesth Analg,1997,84:S390.
[7] Segal S,Tsen LC,Datta S.Intrathecal catheter insertion following unintentional dural puncture reduces the requirement for epidural blood patch[J].Anesthesiology,1999,90(4):U445.
[8] Ayad S,Demian Y,Narouze SN,et al.Subarachnoid catheter placement after wet tap for analgesia in labor:influence on the risk of headache in obstetric patients[J].Reg Anesth Pain Med,2003,28(6):512.
[9] Arkoosh VA,Palmer CM,Yun E,et al.Arandomized,double-masked,multicenter comparison of the safety of continuous intrathecal labor analgesia using a 28-gauge catheter vs.continuous epidural labor analgesia[J].Anesthesiology,2008,108(2):286.
